Кандидоз какая среда во влагалище

Среди многочисленных гинекологических болезней в последнее время отмечен значительный рост грибковой инфекции. В частности, кандидоз влагалища занимает второе место среди всех вагинальных заболеваний в мире. В чем же причины его возникновения, как справиться с недугом? И самое главное -как предотвратить заражение в дальнейшем?

Что же это такое – кандидоз влагалища
Это инфекция, вызванная проникновением спор дрожжеподобных грибков рода Candida в слизистую оболочку влагалища. «Подхватить заразу» можно при половом контакте или при не соблюдении личной гигиены (например: грязные предметы, остатки фекалия из прямой кишки).
В результате грибкового роста и распространения развивается болезненное состояние, проще говоря, молочница. Кандиды, размножаясь во влагалище, могут плавно перетечь и на слизистую шейки матки, и на вульву.
Кандидоз влагалища встречается в основном у молодежи. Девочкам обычно не везет перед месячными. Дамы в ожидании ребенка еще чаще страдают этой хворобой. У женщин от сорока пяти лет ее практически нет.
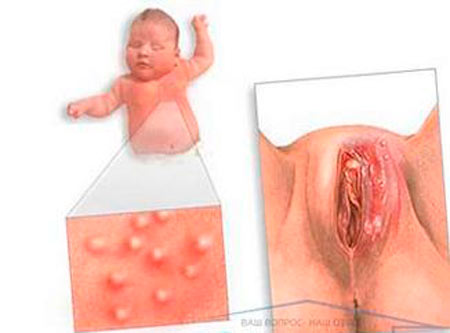
Как и у любой болезни, у кандидоза влагалища существуют свои формы:
- носительство;
- истинный кандидоз (период болезни один-два месяца);
- кандидоз хронический (затягивается на три месяца и более).
Причины кандидоза влагалища
Их достаточно много:
- неправильная работа желез внутренней секреции (эндокринологические проблемы, диабет);
- самолечение антибиотиками, не правильно подобранная дозировка;
- вынашивание плода;
- предохранение от беременности путем приема гормональных противозачаточных средств;
- в случае орального секса (у многих присутствует носительство Candida–грибка во рту)
Признаки молочницы у женщин
Размножение кандиды дополняет общая ослабленность организма (из-за токсинов, вырабатываемых грибками). Это провоцирует воспаление. Слизистая интенсивно начинает избавляться от поврежденного слоя. В итоге дамы замечают:
- «изводящий» зуд во влагалище и вульве, особенно ночью;
- специфические выделения — бели, на вид похожие на крошки творога, иногда белесые, желтоватые или зеленоватые;
- «запашок», напоминающий скисший кефир;
- у некоторых — чувство жжения и боли при походе «по-маленькому».
Важно! Кандидоз влагалища может иметь хронический вариант. Зудящее влагалище в этом случае может оказаться единственным неудобством для заболевшей женщины. Зуд усиливается после интимной близости или перед наступлением критических дней.
Особо хотелось бы коснуться беременных, у которых и так забот хватает, а тут еще и это «горе». На фоне перестройки организма для полноценного вынашивания ребеночка происходят различные изменения гормональных процессов, обмена веществ и понижение уровня иммунитета. Ну и грибковая инфекция тут как тут. Наступает самое время для ее «расцвета».

Характер кандидоза влагалища у будущих мамочек стремительный, со всеми «достопримечательностями», то есть зудом и «творожком». Если количество грибков молочницы начинает «зашкаливать», то они смогут прорваться к матке и в околоплодные воды.
Однако заранее горевать не стоит, такой прыти грибка не достаточно, чтобы заразить еще не родившегося малютку. Матка устроена таким образом, что в критические моменты может самоочищаться. Малыш может «подцепить» болячку скорее во время родов, когда двигается по пораженным родовым путям своей мамы. Педиатры, в таком случае, говорят о возможности заболевания ребеночка расстройством кишечника, воспалением слизистых полости рта и даже воспалением уха. Грибок может проявить себя везде, где был прямой контакт с заразными водами.
Хочется дать дельный совет! Ни в коем случае не занимайтесь самолечением и при появлении подозрений на кандидоз влагалища, немедленно обращайтесь к доктору. Только врач-гинеколог сможет вам дать исчерпывающую информацию о способах лечения вашего заболевания.
Диагностические мероприятия
Нередко молочница подключается к инфекции, вызванной бактериями. И «пострадавшей» наряду с лечением от кандиды приходится лечиться еще и антибиотиками. Чтобы полностью подтвердить диагноз и назначить правильное лечение придется сдать мазок и пройти медосмотр у специалиста.
Мазок для подтверждения и определения рода и количества грибков берет медработник в условиях поликлиники. Если вам назначен анализ, заранее необходимо приобрести одноразовый стерильный гинекологический набор с цитощеткой. Секрет из вагины распределяют на предметное стеклышко, затем помещают под микроскоп. С помощью этого анализа можно определить степень поражения организма.
Кроме того, по назначению врача вам, возможно, будет необходим посев выделений на питательную среду (с целью определения чувствительности инфекции к определенным лекарствам). Данная манипуляция даст окончательный ответ на вопрос чем же вас лучше лечить.
Скорее всего, еще придется сдать общий анализ крови и мочи.
Как правильно лечить кандидоз влагалища
Сохранение и укрепление женского здоровья – важнейшее направление в развитии современной медицины. Здоровая женщина – это здоровая семья, здоровые дети, а соответственно здоровая нация.
Пораженное кандидами влагалище лечит гинеколог. Важны здесь и соблюдение периода лечения, и разнообразие лекарственных форм, и дозировка.
Комплексный подход обеспечит эффективность проводимой терапии. Придется вам, девочки, таблеточки попить и свечки применить. Не забываем о личной гигиене. Но это не значит, что вы без конца должны мыть (и не дай бог спринцевать!) интимное место. Как утверждают доктора, нынче спринцовка не в моде – малоэффективна и неудобна.
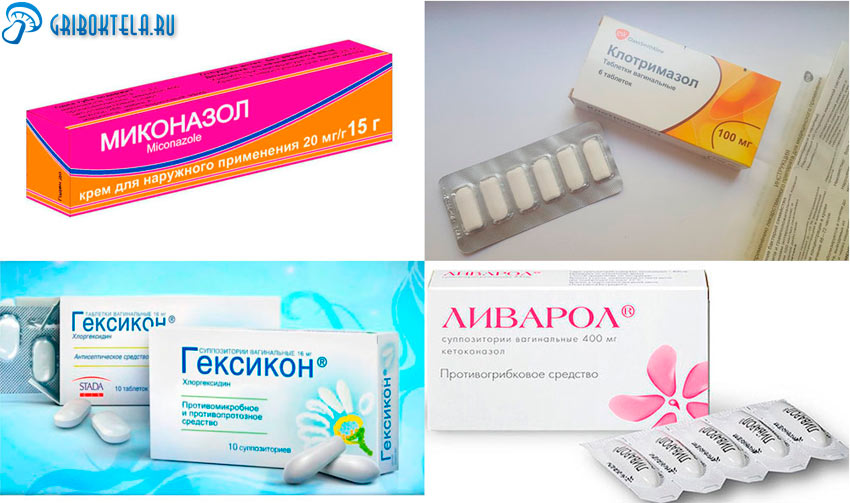
Современная медицина предлагает широкий выбор лекарственных противогрибковых медикаментов в различных формах. Кандидоз отлично излечивается вагинальными свечами. За незначительное время уйдут все симптомы, вы сможете жить нормальной жизнью.
Важно! Если свечки подобраны неправильно, то они могут выдать обратный эффект. Некоторые отрицательно влияют на младенца еще в утробе. Своевременное консультирование доктора крайне важно.
Эффективные фармацевтические препараты:
- Миконазол. Вагинальная суппозитория, совмещающая в себе как противогрибковый, так и противомикробный «удар». Лечение назначается не менее чем на две недели. Причем одна доза в день.
- Клотримазол. Свечи, которые наиболее активные против дрожжеподобных и плесневелых грибков, многих бактерий. Употребляется один раз в сутки, период — от трех дней до недели.
- Пимафуцин. Один из наиболее качественных препаратов, оказывающий лечебное действие не только против грибков, но и в значительной мере от бактерий (так как содержит сильный антибиотик). Суппозиторию вводят во влагалище. Курс лечения – от трех до шести дней. Главное отличие от других «продуктов» — он показан беременным и кормящим грудью.
- Гексикон. Выступает против молочницы как «дезинфицирующее оружие». Кандидозная инфекция исчезает за период от одной до трех недель, с условием однократного применения в сутки. Но, будьте осторожны! Менструация или аллергия на составных снадобья являются противопоказанием.
- Ливарол. Активность свечей выражается в интенсивном противокандидозном действии. Применяют один раз в сутки. Продолжительность лечения от трех до десяти дней. Запрещен к применению в первые месяцы беременности!
Как правильно вводить свечи:
- Во-первых, перед манипуляцией вымойтесь под душем и сходите в туалет. Чистенькими ручками быстренько извлекаете свечки из оболочки, так как, масло-какао, содержащееся в «ракете» начнет плавиться.
- Во-вторых, чтобы не пачкать одежду препарат лучше всего вставлять, укладываясь в кровать. Суппозитория должна находиться во влагалище глубоко и длительное время. Вещества, находящиеся внутри свечи медленно всасываются через слизистую.
Не спешите, вводя свечу, но и не медлите, старайтесь сделать все четко и правильно.
Лучшие рецепты народной медицины
Из уст в уста наши драгоценные дамы передают способы лечения молочницы уже достаточно давно. Современные методы лечения народные средства только дополнят, улучшив проводимую терапию.
Поинтересуйтесь, когда правильнее заготовить травы или не «заморачиваясь» купите их в ближайшей аптеке. Еще круче, если приготовить сбор из лекарственных трав, комплектуя, например: шиповник, эвкалипт, тысячелистник.
Настои, отвары, чаи помогут убрать зуд, болезненность, успокоят травмированную слизистую и кожу, снимут отек. Их применяют как наружно, так и внутренне.
Лечебное действие трав – доступно, безопасно, а главное побочных действий практически не вызывает.
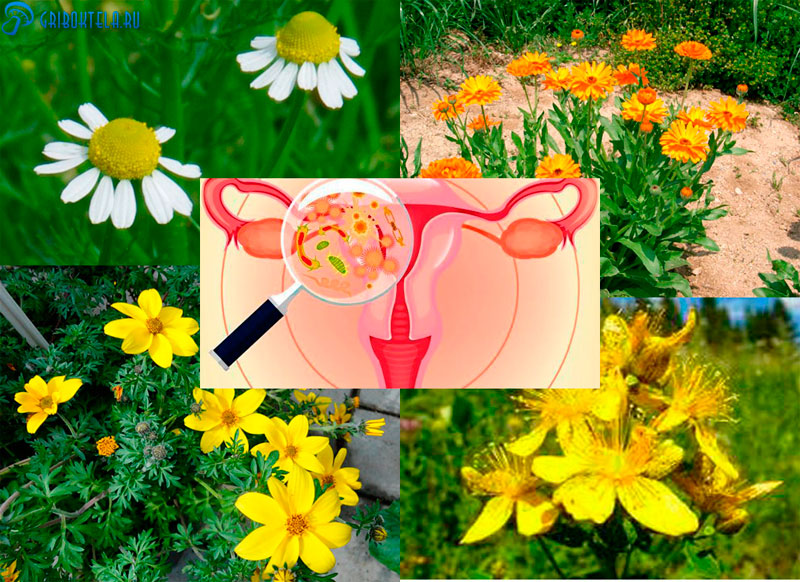
Лучшими считаются:
- ромашка — оказывает отличное противовоспалительное, успокаивающее и ранозаживляющее действие;
- череда — подарит дезинфицирующий и противовоспалительный эффект;
- календула — обладает бактерицидным действием;
- зверобой — поможет зажить поражённым тканям и обезвредит кандиду.
Незаменим при молочнице «чудодейственный бальзам» в виде настоя, приготовленный из цветков ромашки, а как же календулы (в простонародье — ноготки).
Сухие цветки – примерно одну столовую ложку, заливайте одним стаканом кипятка, дайте постоять двадцать минут, укрыв полотенцем. Процедите, используйте для подмывания и ополаскивания наружных половых органов.
Еще один способ остановить «неприятности» — самодельные ватные шарики, обкрученные бинтом. Получаются очень похожими на тампоны, только круглые и с длинными нитками. Можно, конечно, купить магазинный вариант, но это дорого. Не делайте их большими, потому что «тампончики» еще нужно обмакнуть в целебное «зелье».
Снадобья для «тампончиков»:
- Мед первого года. Он должен иметь жидкую консистенцию, что бы легче наносился и впитывался. Подмывание перед «процессом» — обязательно!
- Настой дубовой коры. Кстати, он приостановит грибок не только во влагалище, но и во рту.
- Масло облепихи — просто «супер»! Регенерирует пострадавшие клетки влагалища, восстанавливает микрофлору, очищает. К тому же совершенно не дорого. Тампон закладывайте один раз на ночь примерно неделю.
- Измельченные листья каланхоэ. Поместите их в тампон вместо ваты. Вводите во влагалище часов на пять или шесть.
- Смесь меда и разведенного с кипяченой водой (пополам) лукового сока. Применять на ночь, тоже примерно целую неделю (не забывая о гигиене).
Важно! Натуральные средства предполагают натуральные ткани в нижнем белье. Чем меньше синтетики, тем лучше. Личная гигиена только приветствуется! Воздержитесь от любовных утех.
Как избежать рецидивов вагинального кандидоза
Молочница влагалища может периодически возвращаться, то есть рецидивировать (четырежды за год). Если это явление носит регулярный характер, то становится необходимым прийти на прием еще и к терапевту. А вдруг выясниться, что у вас диабет или что-то хроническое? Имейте в виду, кандидоз требует внимания, иначе в процесс могут подключиться мочеполовая система (почки, мочевой пузырь) и даже кишечник.
Восстановление микрофлоры влагалища и вульвы после молочницы обязательно. Гинеколог частенько назначает физиотерапию, лекарства для повышения иммунитета, а также витамины В1, В2, В6, В12. Одновременно с лечением нужно включать в пищу молочные продукты с пометкой БИФИДО. Но, чтобы утверждать об окончании лечения обязательно посетите врача-гинеколога повторно и не забудьте проконсультировать «вторую половину».
Чтобы избежать молочницы:
- Следите за своим питанием. Фрукты, овощи, кефир, сметана, творог еще ни кому не повредили, а в вашем случае только помогут. Не игнорируйте чеснок, лук, красный перец.
- Старайтесь носить нижнее белье, в котором присутствуют хлопчатобумажные нити. Они пропускаю воздух и не вызывают повышенной потливости.
При использовании «лубрикантных гелей», знайте, что они должны смываться водой. Мягко скажем, спринцевание не лучший способ, лишний раз не надо лезть туда, куда не надо. Поэтому будьте разборчивы в отношении половых партнеров.
Источник
Ольга Белоконь, 28 января 2020
Кандидоз — одна из самых распространённых инфекций мочеполовой системы, вызванной дрожжеподобными грибами рода Сandida.
До 75% женщин в течение всей своей жизни хотя бы раз столкнётся с этой проблемой.
Дрожжеподобные грибы рода Сandida входят в состав нормальной микрофлоры ротовой полости, влагалища, толстого кишечника, кожи и т.д., то есть это условно-патогенный микроорганизм.
Только в случае размножения грибка в большом количестве и возникновении симптомов заболевания, мы можем говорить о “молочнице”.
Симптомы кандидоза
1. Зуд в области влагалища и в области наружных половых органов.
Зуд носит постоянный характер, его интенсивность может усиливаться вечером, ночью, перед менструацией, после полового акта. Иногда зуд может быть даже причиной бессонницы и вызывать нервные расстройства, женщина не знает, куда себя деть, так сильно он её беспокоит. Зуд может быть единственным симптомом кандидоза.
2. Обильные выделения из влагалища.
По консистенции могут быть жидкими или густыми, с примесью творожистых включений, белого или зеленоватого цвета, с кислым запахом, который может усиливаться после полового акта.
3. Может возникать кандидозное поражение мочевого пузыря (цистит) и мочеиспускательного канала (уретрит).
Для этих состояний характерен зуд и жжение во время мочеиспускания, болезненные ощущения в области мочевого пузыря и в области наружного отверстия мочеиспускательного канала.
4. В случае осложнённого кандидоза, возможно возникновение обширной эритемы (покраснения), отёка, нарушения целостности кожи и слизистых оболочек с формированием трещин.
Причины кандидоза
ношение тесного синтетического белья;
- приём КОК, особенно КОК с высоким содержанием эстрогенов;
- использование спермицидов;
- сахарный диабет, гипотиреоз;
- заболевания надпочечников;
- использование антибиотиков;
- использование местных антибактериальных препаратов широкого спектра действия;
- заболевания желудочно-кишечного тракта (нарушение микрофлоры кишечника может приводить к нарушению нормальной микрофлоры влагалища, они тесно взаимосвязаны друг с другом);
- использование кортикостероидов, лучевая терапия, химиотерапия;
- туберкулёз, онкозаболевания;
- беременность (у беременных женщин кандидоз возникает в 2-3 раза чаще, чем у небеременных, это связывают с физиологическим иммунодефицитом беременной женщины и с увеличением в клетках влагалища содержания гликогена — основного питательного вещества для дрожжеподобного гриба. Это не оказывает негативного влияния на плод и на течение беременности, может быть использовано местное лечение, при наличии выраженных симптомов кандидоза).
Течение кандидоза может быть:
острое (неосложненное);
- хроническое (рецидивирующее), для которого характерно более 4 эпизодов обострения за год. В таком случае “молочница” протекает месяцами, иногда даже годами, периодически давая о себе знать перед очередной менструацией или при обострении/возникновении другого заболевания, которое тем или иным образом может способствовать рецидиву кандидоза.
Диагностика и лечение кандидоза
Микроскопия нативного или окрашенного по Граму мазка (чувствительность 40-65%).
- Культуральный метод с посевом на специальные среды, который является “золотым” стандартом диагностики и позволяет определить чувствительность к противогрибковым препаратам.
- ПЦР-диагностика не рекомендована многими авторитетными организациями, в частности FDA.
В отсутствие жалоб исследование и тем более лечение кандидоза не проводят, так как грибы рода Сandida обитают в норме во влагалище здоровых женщин.
При наличии характерных жалоб и при подтверждении кандидоза одним из лабораторных методов диагностики (микроскопия или культуральный метод), назначается курс лечения.
Используются различные противогрибковые препараты в виде таблеток, вагинальных свечей или кремов, как правило, короткими курсами (от 1 до 7-14 дней).
Длительность лечения, вид препарата и его дозировку доктор подбирает индивидуально.
Лечение полового партнера не проводится. Исключение составляют те случаи, когда у него присутствуют симптомы кандидозного баланита/баланопостита.
В случае хронического кандидоза возможно использование противорецидивной поддерживающей терапии в течение 3-6 месяцев. Но, к сожалению, даже после проведения подобного лечения, у 30-50% женщин все равно возможен рецидив болезни.
Беременные женщины при наличии жалоб могут использовать местно противогрибковые препараты по назначению врача. Ни сама болезнь, ни используемые медикаменты для ее лечения, не оказывают негативного последствия и абсолютно безопасны для малыша.
Для предотвращения роста грибов абсолютно можно и нужно употреблять в большем количествейогурты, содержащие молочнокислые бактерии, продукты, которые оказывают прямое противогрибковое действие — чеснок, острый красный перец, прополис, брусника, грейпфрут и пр. А уменьшить в своём рационе количество хлебобулочных и кондитерских изделий, сдобной выпечки, сахара, конфет, сладостей и пр.
Пусть эта рекомендация и не имеет пока под собой мощной доказательной базы, но она может быть весьма эффективна как вспомогательная терапия.
Ольга Белоконь
Практикующий врач акушер-гинеколог
Источник
Кандидоз или молочница на сегодняшний день считается распространенным заболеванием и вопросы о том, какие причины его возникновения и особенности лечения этой крайне неприятной патологии часто беспокоят женщин независимо от возраста и социального статуса. Кроме этого девочки дошкольного возраста сильно подвержены к развитию грибковых заболеваний половых органов. Это связано с отсутствием молочнокислых бактерий, которые поддерживают оптимальный баланс между условно патогенными и положительной микрофлорой влагалища.
Важным фактором возникновения молочницы в подростковом возрасте считается длительный функциональный гормональный дисбаланс, который в сочетании с другими провоцирующими агентами:
- длительным приемом антибиотиков;
- развитием инфекционных заболеваний;
- стойким снижением иммунитета;
- длительным стрессом или эмоциональным перенапряжением;
- неправильное питание;
- нарушение правил гигиены
вызывают нарушение качественного и количественного состояния микрофлоры влагалища и возникновение молочницы.
Важно понимать, что при появлении первых симптомов заболевания необходимо обратиться к специалисту.
Молочница считается крайне сложной и непредсказуемой патологией, которая при неправильным лечении (чаще самостоятельном) или при его длительном отсутствии у 30% пациенток в любом возрасте переходит в хроническую или постоянно рецидивирующую форму.
Также важно знать, что правильное и адекватное лечение кандидоза заключается не только в применении антигрибковых препаратов, но и полном устранении всех провоцирующих развитие молочницы факторов.
Именно они считаются основными причинами развития заболевания.
Причины
Непосредственной причиной возникновения заболевания является возбудитель воспалительного процесса дрожжеподобный грибок Candida albicans.
Это нормальный обитатель микрофлоры любого полого органа (кишечника, полости рта и влагалища).
Он присутствует в норме у каждого здорового человека на многослойном плоском эпителии и при отсутствии провоцирующих факторов клетки иммунной системы полностью контролируют:
- численность грибов;
- их размножение.
Поэтому большинство специалистов считают молочницу – патологическим процессом, возникшим в результате дисбаланса в микрофлоре влагалища, а не инфекционным заболеванием.
Главным провоцирующим фактором, вызывающим развитие молочницы считается снижение общей или местной иммунологической реактивности:
- при переохлаждении;
- при частых переутомлениях;
- при длительном стрессе;
- после перенесенных вирусных и бактериальных инфекций;
- при неправильном питании и отсутствии в пище определенных витаминов и микроэлементов;
- на фоне длительного или бесконтрольного приема антибактериальных препаратов и сульфаниламидов;
- при тяжелых соматических или инфекционных заболеваниях, вызывающих стойкое снижение иммунитета (системные заболевания, туберкулез, гепатит, инфекционный мононуклеоз);
- при иммунодефицитных состояниях, в том числе и врожденных;
- при приеме определенных лекарственных средств (глюкокортикостериоиды, цитостатики);
- и других причинах, провоцирующих снижение иммунологической реактивности.
Также важным фактором, активизирующим размножение грибков рода Candida, является гормональный дисбаланс в организме.
К факторам, которые могут его спровоцировать относятся:
- физиологические или переходящие изменения гормонального статуса (пубертатный период, беременность и ежемесячные гормональные колебания, связанные с менструальным циклом);
- наличием гинекологической патологии (киста яичника, полипы эндометрия, эндометриоз);
- эндокринные заболевания;
- нейроэндокринные патологии, неврозы, депрессии, которые вызывают стойкие дисгормональные изменения;
- другими причинами нарушения продукции или выделения гормонов.
Часто молочница возникает в период беременности и сразу после родов – об этом должны знать молодые мамы.
Кроме этого необходимо знать, что дисгормональные нарушения может спровоцировать длительный прием оральных контрацептивов у женщин зрелого возраста
Наиболее высокий риск возникновения молочницы наблюдается при сочетании этих двух основных аспектов: снижение иммунитета и гормональный дисбаланс.
К предрасполагающим факторам развития молочницы специалисты относят:
- нарушение личной гигиены, редкая смена и/или неправильное использование гигиенических прокладок;
- частое или постоянное ношение тесного синтетического белья;
- наличие скрытых хронических инфекций;
- длительные или частые «профилактические» спринцевания даже лекарственными травами, способствующие вымыванию положительных бактерий и изменению относительного постоянства нормальной микрофлоры влагалища;
- кандидоз кишечника и/или дисбактериоз (происходит постоянное контактное заражение грибами).
Поэтому основой лечения молочницы у женщин и девочек-подростков считается определение и по возможности полное устранение предрасполагающих и провоцирующих факторов и правильный выбор лекарства с соблюдением доз и длительности его применения.
Симптомы и диагностика
Чтобы лечение молочницы в любом возрасте было максимально эффективным нужно знать одно – успешная терапия возможна только в случае своевременного обращения за консультацией к специалисту (гинекологу).
Кроме этого важно знать, что проявления молочницы могут быть первыми признаками:
- сахарного диабета;
- гинекологических заболеваний;
- скрытых половых инфекций.
Поэтому обязательно нужен осмотр гинеколога, который проанализирует симптомы и назначит дополнительные исследования для уточнения диагноза – не стоит искать ответы на свои вопросы и тем более начинать лечение кандидоза различными даже самыми «лучшими» и дорогостоящими препаратами.
Очень часто именно самолечение заводит в тесный угол – неправильное применение антимикотических препаратов или неверный выбор лекарства приводит к привыканию грибков к лекарству, превращение их в устойчивые формы, которые невозможно излечить длительное время.
При своевременном обращении и соблюдении всех рекомендаций лечащего врача – пациентка быстро избавляется от этого неприятного заболевания.
И еще – в этом нет ничего страшного и постыдного, но неправильное лечение в итоге сказывается на дальнейшей жизни женщины и возможности иметь здоровых детей. Об этом нужно, прежде всего, задуматься подросткам и молодым девушкам – при появлении любых «плохих» симптомов сразу нужно поговорить с мамой или обратиться к гинекологу.
Характерные признаки молочницы:
- творожистые выделения из половых органов в виде слизи с белыми включениями (комочками) без запаха или с кисловатым «кефирным» запахом;
- появление зуда и жжения в области наружных половых органов и во влагалище;
- гиперемия (покраснение) и отек наружных половых органов (больших и малых половых губ), которые со временем распространяются до анального отверстия;
- стойкий дискомфорт и боль во время полового акта (у взрослых женщин).
Но часто кандидозный вульвовагинит имеет стертое (скрытое) течение и болезнь может проявляться только одним из этих признаков – в большинстве случаев это стойкий дискомфорт в виде жжения или зуд.
Диагностика молочницы
Первым шагом в уточнении диагноза является подробный анализ жалоб и уточнение анамнеза (развития) заболевания.
Затем проводиться общий осмотр или гинекологический осмотр пациентки (после начала половой жизни) с обязательным забором мазка из слизистой влагалища и шейки матки.
Подросткам не стоит бояться консультации гинеколога:
- если вы девственница доктор только возьмет необходимые мазки и не станет смотреть гинекологически – это необходимо для исключения или подтверждения диагноза и назначения правильного лечения;
- страшно только первый раз, пока не знаешь, что ждет за этой дверью, а в дальнейшем это не принесет психологического дискомфорта, тем более, что осмотр проводит в большинстве случаев детский гинеколог – нужно просто настроиться и сделать;
- поддержка мамы или другой близкой женщины крайне важна – сначала нужно обсудить свои жалобы с ней, а затем уже обращаться к специалисту, тем более, что до определенного возраста консультация проводится только в присутствии законного представителя ребенка.
Кроме этого нужно знать, что в большинстве случаев эта болезнь развивается по независящим от нас причинам и в этом нет ничего страшного или стыдного.
Также для уточнения диагноза кандидозного вульвовагинита проводится бактериальный посев мазка из влагалища на питательную среду.
На основании этого обследования назначается этиотропная терапия, направленная на полное и целенаправленное уничтожение возбудителя болезни.
При этом также проводится дополнительная диагностика наличия:
- скрытых инфекций;
- гинекологических заболеваний;
- обострений соматических или инфекционных заболеваний;
- патологии нервной и эндокринной системы.
Лечение молочницы
Молочница имеет достаточно специфические симптомы. Поэтому многие пациентки независимо от возраста, обнаруживая у себя эти проявления, начинают лечение самостоятельно, что недопустимо и приводит к затяжному течению заболевания или провоцирует его повторные рецидивы.
Не ищите вопросы в интернете – никто заочно не сможет подтвердить или исключить эту патологию + необходимо определять ее причины, а это можно сделать только после доверительного разговора с врачом
Ранее обращение к специалисту, уточнение возбудителя инфекции и своевременное назначение комплексного лечения – это ответ на вопрос как вылечить молочницу в домашних условиях.
Наиболее важными аспектами в назначении лечения молочницы являются:
- определение факторов, спровоцировавших изменение микрофлоры влагалища и повышение активности дрожжеподобных грибков
- правильный выбор препарата, дозы и длительности его применения.
Кроме этого вместе с медикаментозной коррекцией обязательно назначаются:
- диета (ограничение сладостей, сдобы, сладких фруктов и соков, макаронных изделий, белый хлеб и любые продукты, содержащие дрожжи и крахмал);
- восстановление нормального состояния иммунной системы;
- нормализация микрофлоры влагалища и кишечника;
- терапия фоновых соматических заболеваний;
- санация очагов хронической инфекции, лечение скрытых половых инфекций, генитального герпеса и других вирусных болезней;
- нормализация гормональных изменений в организме и обменных нарушений.
Профилактика рецидивов
Профилактика рецидивов молочницы заключается в устранении всех предрасполагающих и провоцирующих факторов ее развития:
- укрепление иммунитета;
- устранение переутомлений, стрессов, переохлаждений;
- контроль и нормализация гормонального дисбаланса;
- соблюдение норм личной гигиены;
- полноценное питание;
- правильное применение антибиотиков и оральных контрацептивов;
- избегать излишних спринцеваний.
Родителям девочек мне бы хотелось сказать одно – очень часто, особенно в подростковом возрасте мы упускаем важные моменты доверительного общения с ребенком часто в силу изменения характера. Это происходит независимо от наших желаний, а в связи с происходящими изменениями в организме наших детей, которые часто пугают их и делают скрытными или наоборот чересчур вспыльчивыми. В таких случаях – мы взрослые женщины должны проявить понимание и не терять связи со своим ребенком.
Достаточно часто на форумах мне приходится видеть и самой отвечать на вопросы девочек-подростков, которые они должны задать близкой женщине. В большинстве случаев этого испуганные дети – наши дети.
И как часто в своей практике педиатра я встречаю запущенные случаи, которые в итоге приводят к серьезным проблемам в жизни женщины в дальнейшем и даже бесплодию.
Будьте внимательны к вашим уже «взрослым» детям – иногда просто общение может сделать больше, чем самый квалифицированный врач.
И еще на моем сайте вы можете задать любой волнующий вас вопрос – как мамы, так и девочки – я отвечу на все.
Источник
