Камни в почках паратгормон
Все знают о существовании щитовидной железы. Однако мало кто знает, что на её поверхности находятся четыре небольшие паращитовидные железки, которые, несмотря на свой скромный размер, имеют важное значение, а их дисфункция создает много проблем. Эти железы производят паратгормон, обеспечивающий кальциевый обмен.
Паратгормон и кальцитонин – друзья-соперники
Паратгормон, вырабатываемый паращитовидными железами, является антагонистом гормона щитовидной железы кальцитонина. Их взаимодействие обеспечивает нормальное содержание кальция в костях и крови, а также и достаточную плотность костей. Как же работает эта «эндокринная парочка»?
Оба вещества воздействуют на костную ткань, которая состоит из белкового каркаса – матрикса – и минеральных компонентов. Клетки костей постоянно обновляются.
Разрушением костных структур, выработавших свой ресурс, занимаются остеокласты, затрагивающие только устаревшие клетки и не трогающие основу кости – матрикс. Этот процесс сопровождается повышением уровня Бета-CrossLaps – вещества, концентрация которого растет при разрушении (резорбции) костных структур.
Восстанавливают кость остеобласты – молодые клетки, которые впоследствии становятся ее элементами – остеоцитами. При этом повышается содержание вещества остеокальцина, который называют маркером остеосинтеза – костного восстановления.
Во время этих процессов паратгормон, выделяемый паращитовидными железами, забирает кальций из костей. Его антагонист кальцитонин, наоборот, стимулирует работу костных клеток – остеобластов, которые захватывают микроэлемент и отправляют его внутрь костных структур.
Выработка этих гормональных веществ регулируется по принципу обратной связи – при снижении кальциевого уровня в крови включается паратгормон, а при увеличении – кальцитонин. Баланс этих гормональных соединений сохраняет достаточную плотность костной ткани.
Но иногда эта схема дает сбой. Чаще всего такая ситуация вызывается нехваткой кальция в пище, затруднением его усвоения или опухолями, выделяющими гормоны и нарушающими обменные процессы.
Нормы паратгормон
| Возраст, лет | Норма пг/мл |
| 20-22 | 20.0-95.0 |
| 23-70 | 9,5-75.0 |
| Более 71 | 4.7-117.0 |
| При беременности | 9,5-75.0 |
Нормы кальцитонина
| Мужчины | 9,52 пг/мл |
| Женщины | 6,4 пг/мл |
Нормы остеокальцина
| Возраст, лет | Мужчины нг/л | Женщины нг/мл |
| До 29 лет | 24.0-70.0 | 11.0-43.0 |
| 30-50 | 14.0-42,0 | 11.0-43.0 |
| Старше 50 | 15.0-46.0 | 15.0-46.0 |
Бета-CrossLaps, женщины
| Возраст, лет | не более, нг/мл |
| До 55 лет | 0.573 |
| Старше 55 лет | 1.008 |
Бета-CrossLaps, мужчины
| Возраст, лет | не более, нг/мл |
| До 50 лет | 0.584 |
| 51-70 | 0.704 |
| Старше 70 | 0.854 |
Паратгормон, остеокальцин и Бета-CrossLaps считают метаболитами костной ткани. По их концентрации и уровню щитовидного гормона кальцитонина можно судить о процессах, протекающих в костной системе.
Чтобы разобраться во всех тонкостях кальциевого обмена, нужно иметь достаточный опыт и знания. Поэтому расшифровать показатели метаболитов костной ткани может только врач.
Если повышен паратгормон
При увеличении выработки паратиреоидного гормона (паратгормона) развивается гиперпаратиреоз. При этой болезни из костей вымывается кальций, что вызывает хрупкость костной ткани. Больные жалуются на боль в костях, мышцах, суставах. Иногда процесс развивается настолько бурно, что страдает не только минеральный костный состав, но и основа костей – матрикс. Такая ситуация заканчивается деформацией элементов скелета.
Гормональные расстройства являются одной из причин остеопороза – возрастного заболевания, сопровождающегося истончением костной ткани и вымыванием кальция из костей. Болезнь приводит к патологическим переломам, составляющим 35% от общего количества костных повреждений пожилых людей.
Чаще всего при остеопорозе страдают позвоночные элементы, в которых возникают компрессионные переломы. Иногда больные даже не подозревают о травме позвонков, которые деформируются, приводя к сутулости, сгорбленности и снижению роста.
Повышение уровня паратгормона вызывает не только проблемы с костями, но и заболевания почек. Вымытый кальций проникает в почечную ткань, забивая ее с образованием камней. Иногда образуются достаточно крупные камни, приводящие к почечной недостаточности. Мелкие камешки проскакивают вниз в мочеточники, вызывая почечную колику.
Основные причины, по которым происходит увеличение концентрации паратгормона:
- Опухоли паращитовидных желез, которые выделяют его в повышенном количестве.
- Снижение концентрации кальция в организме. В этом случае выделяется больше гормона паращитовидной железы, который «вытаскивает» этот микроэлемент из костей.
- Снижение уровня других гормональных веществ, например половых – эстрогенов и андрогенов. В этом случае возникает дисбаланс всех гормонов, затрагивающий щитовидную и паращитовидные железы.
Если паратгормон понижен
При недостаточности работы паращитовидных желез возникает гипопаратиреоз. Наиболее частые причины недостаточности паращитовидной железы:
- Случайное удаление желёз во время операции на щитовидке.
- Интоксикации.
- Инфекции, вызвавшие гибель паращитовидных клеток.
- Нарушения работы иммунной системы, которая начинает атаковать железу, принимая её за чужеродную ткань.
К недостаточности паратиреоидного гормона может приводить избыток его антагониста – кальцитонина. Повышение уровня этого вещества вызывают следующие причины:
- Медуллярный рак и доброкачественные опухоли щитовидной железы.
- Злокачественное малокровие.
- Тяжелые почечные патологии.
- Воспаление щитовидной железы – тиреоидит.
При гипопаратиреозе кальциевая концентрация в плазме крови снижается. У больного наблюдаются:
- Угнетение работы сердца, вызванное недостатком кальция, необходимого для работы сердечной мышцы. Боли за грудиной.
- Судороги – тетания, поражающие сгибательные мышцы. Судорожные приступы провоцируют любые раздражители – свет, звук, повышение температуры и даже поток воздуха. При приступе пальцы рук и ступни сводит спазм, а рот становится круглым – «рыбьим».
Судороги гортани могут сопровождаться спазмом, одышкой, затруднением дыхания и даже удушьем. Возникают рвота, спазмирование кишечника и мочевого пузыря. Это может привести к смертельному исходу от удушения или затекания рвотных масс при приступе в дыхательные пути.
Диагностика нарушений работы паращитовидных желез
Для выяснения состояния и работы паращитовидных желез больному назначаются следующие виды диагностики:
- Анализы на метаболиты костной ткани – остеокальцина и Бета-CrossLaps.
- Анализ на содержание гормонов – паратиреоидного и остеокальцина.
- Обследование на половые гормоны.
- Анализ на содержание в крови кальция, фосфора и других микроэлементов.
- УЗИ щитовидной и паращитовидной желез.
- Денситометрия – измерение плотности костной ткани.
Лечение
Больному назначают минерально-витаминные комплексы и препараты кальция. При недостатке гормона паращитовидной железы прописываются замещающие препараты. Назначается симптоматическое лечение – противовоспалительные, болеутоляющие, рассасывающие, противосудорожные, успокаивающие средства. При обнаружении опухолей проводится их удаление.
Таким больным нужно постоянно находиться под контролем эндокринолога, чтобы вовремя выявить изменение уровня гормонов и подкорректировать прием лекарств.
При болях в костях и сердце, слабости мышц, частых переломах и других признаках дисфункции паращитовидных желез нужно обратиться к врачу, обследоваться и начать лечение. Современная медицина позволяет помочь большинству таких больных.
Поделиться ссылкой:
Источник
Медленная фаза рассасывания кости. Влияние паратгормона на почки
Медленная фаза рассасывания кости и выделения фосфатов кальция – результат активации остеокластов. Одним из наиболее известных и очевидных влияний ПТГ является активация им функций остеокластов, хотя сами остеокласты не имеют белковых рецепторов для связывания с паратгормоном. Предполагают, что активация паратгормоном остеобластов и остеоцитов посылает неизвестный «вторичный сигнал» остеокластам, позволяющий им начать обычную работу разрушения костей в течение нескольких недель или месяцев.
Активация системы остеокластов происходит в два этапа: (1) немедленная активация уже сформированных остеокластов; (2) образование новых остеокластов. Избыток паратгормона в течение нескольких дней способен вызвать быстрое развитие хорошо сформированной системы остеокластов, хотя рост этой системы под влиянием мощной стимуляции паратгормоном может затянуться на несколько месяцев.
В течение этого времени на фоне избыточной продукции паратгормона рассасывание костей остеокластами приводит к ослаблению костей и вторичной стимуляции функции остеобластов, пытающихся упрочить кости, поэтому позднее наступает эффект сочетанного увеличения активности и остеокластов, и остеобластов. В случаях продолжающейся избыточной продукции паратгормона даже на поздних стадиях более выражены процессы рассасывания костей, чем их формирование.

По сравнению с общим количеством кальция во внеклеточной жидкости в костях его содержится намного больше (более чем в 1000 раз), поэтому когда паратгормон вызывает резкое увеличение концентрации кальция в жидких средах организма, невозможно увидеть опосредованное им влияние на кость. Длительное введение или секреция паратгормона (через несколько месяцев или лет) в итоге приводит к рассасыванию всех костей и даже формированию в них больших полостей, заполненных крупными многоядерными остеокластами.
Влияние паратгормона на почки
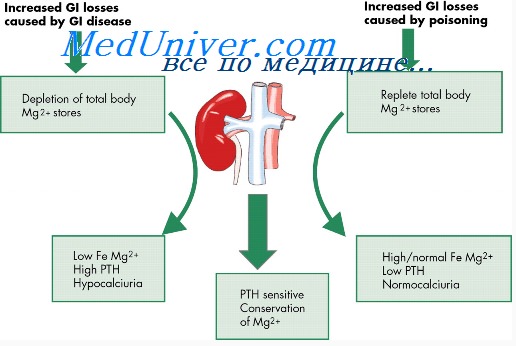
Введение паратгормона вызывает быструю потерю фосфатов с мочой в связи с тем, что гормон уменьшает реабсорбцию фосфатов в проксимальных канальцах почки.
Наряду с этим ПТГ повышает реабсорбцию кальция в почечных канальцах одновременно со снижением реабсорбции фосфатов. Более того, он увеличивает скорость реабсорбции ионов магния и ионов водорода при одновременном снижении реабсорбции натрия, калия и аминокислот в большей степени, чем фосфатов. Увеличение всасывания кальция наблюдается главным образом В нижних отделах дисталъных канальцев и собирательных трубочках и, возможно, в начальных отделах собирательных протоков, а также в меньшей степени — в восходящих отделах петли Генле.
Продолжительное отсутствие кальция в моче не является следствием влияния паратгормона, увеличивающего реабсорбцию кальция в почке. Скорее оно является следствием как опустошения костей, так и отсутствия кальция в экстрацеллюлярной жидкости.
– Также рекомендуем “Влияние паратгормона на кишечник. Регуляция секреции паратгормона”
Оглавление темы “Минерализация костей и зубов”:
1. Роль паратгармона. Остеолиз под действием паратгармона
2. Медленная фаза рассасывания кости. Влияние паратгормона на почки
3. Влияние паратгормона на кишечник. Регуляция секреции паратгормона
4. Кальцитонин. Функции кальцитонина
5. Влияние кальцитонина на концентрацию кальция в плазме. Регуляция концентрации кальция в крови
6. Гормональная регуляция концентрации ионов кальция. Гипопаратиреоидизм
7. Первичный гиперпаратиреоидизм. Заболевания костей и гиперпаратиреоидизм
8. Камни в почках. Рахит и дефицит витамина D
9. Остеомаляция. Остеопороз и характеристика
10. Физиология зубов. Эмаль и дентин зубов
Источник
Действие паратгормона на почки
В дистальном нефроне расположены как рецепторы паратгормона, так и кальциевые рецепторы, что позволяет внеклеточному Са++ оказывать не только прямой (через кальциевые рецепторы), но и опосредованный, (через модуляцию уровня паратгормона в крови) эффект на почечный компонент кальциевого гомеостаза. Внутриклеточным медиатором действия паратгормона выступает ц-АМФ, экскреция которого с мочой является биохимическим маркером активности околощитовидных желез. Почечные эффекты действия паратгормона включают:
- увеличение реабсорбции Са++ в дистальных канальцах (в то же время при избыточном выделении паратгормона экскреция Са++ с мочой возрастает из-за увеличения фильтрации кальция вследствие гиперкальциемии);
- увеличение экскреции фосфата (действуя на проксимальные и дистальные канальцы, паратгормон ингибирует Na-зависимый транспорт фосфата);
- увеличение экскреции бикарбоната из-за угнетения его реабсорбции в проксимальных канальцах, что приводит к ощелачиванию мочи (а при избыточной секреции паратгормона – к определенной форме тубулярного ацидоза вследствие интенсивного выведения из канальцев щелочного аниона);
- увеличение клиренса свободной воды и, тем самым, объема мочи;
- увеличение активности витамин D-la-гидроксилазы, синтезирующей активную форму витамина D3, которая катализирует механизм всасывания кальция в кишечнике, таким образом влияя на дигестивную составляющую обмена кальция.
Соответственно с выше изложенным при первичном гиперпаратиреозе вследствие избыточного действия паратгормона его почечные эффекты будут проявляться в виде гиперкальцийурии, гипофосфатемии, гиперхлоремического ацидоза, полиурии, полидипсии и увеличенной экскреции нефрогенной фракции цАМФ.
 [12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25], [26]
[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25], [26]
Действие паратгормона на кости
Паратгормон оказыает как анаболический, так и катаболический эффекты на костную ткань, которые могут быть разграничены как ранняя фаза действия (мобилизация Са++ из костей для быстрого восстановления баланса с внеклеточной жидкостью) и поздняя фаза, во время которой стимулируется синтез костных ферментов (таких как лизосомальные энзимы), промотирующих резорбцию и ремоделирование костной ткани. Первичной точкой приложения паратгормона в костях являются остеобласты, так как остеокласты, по-видимому, не имеют рецепторов паратгормона. Под действием паратгормона остеобласты вырабатывают разнообразные медиаторы, среди которых особое место занимают провоспалительный цитокин интерлейкин-6 и фактор дифференцировки остеокластов, оказывающие мощное стимулирующее действие на дифференциацию и пролиферацию остеокластов. Остеобласты могут также тормозить функцию остеокластов, вырабатывая остеопротегерин. Таким образом, резорбция костей остеокластами стимулируется опосредованно через остеобласты. При этом увеличивается высвобождение щелочной фосфатазы и экскреция с мочой гидроксипролина – маркера разрушения костного матрикса.
Уникальное двойственное действие паратгормона на костную ткань было открыто еще в 30-е годы XX века, когда удалось установить не только резорбтивное, но и анаболическое действие его на костную ткань. Однако лишь 50 лет спустя на основе экспериментальных исследований с рекомбинантным паратгормоном стало известно, что длительное постоянное влияние избытка паратгормона оказывает остеорезорбтивное действие, а пульсовое интермиттирующее поступление его в кровь стимулирует ремоделирование костной ткани [87]. На сегодняшний день только препарат синтетического паратгормона (teriparatide) обладает лечебным эффектом в отношении остеопороза (а не просто приостанавливает его прогрессирование) из числа разрешенных к применению FDA США.
 [27], [28], [29], [30], [31], [32], [33], [34], [35], [36], [37]
[27], [28], [29], [30], [31], [32], [33], [34], [35], [36], [37]
Действие паратгормона на кишечник
Пратгормон не оказывает прямого действия на желудочно-кишечную абсорбцию кальция. Эти эффекты его опосредуются через регуляцию синтеза активного (l,25(OH)2D3) витамина D в почках.
Другие эффекты паратгормона
В опытах in vitro были обнаружены и другие эффекты паратгормона, физиологическая роль которых еще не вполне понятна. Так, выяснена возможность изменения кровотока в сосудах кишечника, усиления липолиза в адипоцитах, увеличения глюконеогенеза в печени и почках.
Витамин D3, уже упомянутый выше, является вторым сильным гуморальным агентом в системе регуляции кальциевого гомеостаза. Его мощное однонаправленное действие, вызывающее повышение всасывания кальция в кишечнике и увеличение концентрации Са++ в крови, оправдывает другое название этого фактора – гормон D. Биосинтез витамина D представляет собой сложный многоэтапный процесс. В крови человека могут одновременно находиться около 30 метаболитов, дериватов или предшественников наиболее активной 1,25(ОН)2-дигидроксилированной формы гормона. Первым этапом синтеза является гидроксилирование в положении 25 углеродного атома стирольного кольца витамина D, который или поступает с пищей (эргокальциферол) или образуется в коже под влиянием ультрафиолетовых лучей (холекальциферол). На втором этапе происходит повторное гидроксилирование молекулы в положении 1а специфическим ферментом проксимальных почечных канальцев – витамин D-la-гидроксилазой. Среди множества дериватов и изоформ витамина D лишь три обладают выраженной метаболической активностью – 24,25(OH)2D3, l,24,25(OH)3D3 и l,25(OH)2D3, однако только последний действует однонаправленно и в 100 раз сильнее остальных вариантов витамина. Действуя на специфические рецепторы ядра энтероцита, витамин Dg стимулирует синтез транспортного белка, осуществляющего перенос кальция и фосфата через клеточные мембраны в кровь. Обратная отрицательная связь концентрации 1,25(ОН)2 витамина Dg и активности lа-гидроксилазы обеспечивает ауторегуляцию, не допускающую переизбытка активного витамина D4.
Существует также умеренный остеорезорбтивный эффект витамина D, который проявляется исключительно в присутствии паратгормона. Витамин Dg оказывает также тормозящее дозозависимое обратимое действие на синтез паратгормона околощитовидными железами.
Кальцитонин является третьим из основных компонентов гормональной регуляции обмена кальция, однако действие его намного слабее предыдущих двух агентов. Кальцитонин представляет собой 32 аминокислотный белок, который секретируется парафолликулярными С-клетками щитовидной железы в ответ на повышение концентрации внеклеточного Са++. Его гипокальциемическое действие осуществляется через ингибирование активности остеокластов и увеличение экскреции кальция с мочой. До сих пор физиологическая роль кальцитонина у человека окончательно не установлена, так как оказываемый им эффект на кальциевый обмен является незначительным и перекрывается другими механизмами. Полное отсутствие кальцитонина после тотальной тиреоидэктомии не сопровождается физиологическими отклонениями и не требует заместительной терапии. Значительный избыток этого гормона, например, у больных медуллярным раком щитовидной железы, не приводит к существенным нарушениям кальциевого гомеостаза.
Регуляция секреции паратгормона в норме
Основным регулятором скорости секреции паратгормона является внеклеточный кальций. Даже небольшое снижение концентрации Са++ в крови вызывает мгновенное увеличение секреции паратгормона. Этот процесс зависит от выраженности и длительности гипокальциемии. Первичное кратковременное снижение концентрации Са++ приводит к высвобождению накопленного в секреторных гранулах паратгормона в течение первых нескольких секунд. Через 15-30 мин длительности гипокальциемии увеличивается также истинный синтез паратгормона. Если стимул продолжает действовать, то в течение первых 3-12 часов (у крыс) наблюдается умеренное повышение концентрации матричной РНК гена паратгормона. Продолжительная гипокальциемия стимулирует гипертрофию и пролиферацию паратиреоцитов, обнаруживаемую через несколько дней-недель.
Кальций действует на околощитовидные железы (и другие эффекторные органы) через специфические кальциевые рецепторы. Впервые предположил существование подобных структур Brown в 1991г., а позднее рецептор был выделен, клонирован, изучены его функции и распределение. Это первый из рецепторов, обнаруженных у человека, который распознает непосредственно ион, а не органическую молекулу.
Человеческий Са++-рецептор кодируется геном на хромосоме 3ql3-21 и состоит из 1078 аминокислот. Молекула белка-рецептора состоит из большого N-концевого внеклеточного отрезка, центрального (мембранного) ядра и короткого С-концевого внутрицитоплазматического хвоста.
Открытие рецептора позволило объяснить происхождение семейной гипокальциурической гиперкальциемии (обнаружено уже более 30 различных мутаций гена рецептора у носителей этой болезни). Активирующие Са++-рецептор мутации, приводящие к семейному гипопаратиреозу, также были установлены недавно.
Са++-рецептор широко экспрессирован в организме, причем не только на органах, участвующих в метаболизме кальция (околощитовидные железы, почки, С-клетки щитовидной железы, клетки костной ткани), но и на других органах (гипофиз, плацента, кератиноциты, молочные железы, гастрин-секретирующие клетки).
Недавно обнаружен другой мембранный кальциевый рецептор, расположенный на паратиреоцитах, плаценте, проксимальных почечных канальцах, роль которого еще требует дальнейшего изучения кальциевого рецептора.
Среди других модуляторов секреции паратгормона следует отметить магний. Ионизированный магний обладает действием на секрецию паратгормона, подобным действию кальция, но гораздо менее выраженным. Высокий уровень Mg++ в крови (может встречаться при почечной недостаточности) приводит к угнетению секреции паратгормона. В то же время гипомагнезиемия вызывает не увеличение секреции паратгормона, как следовало бы ожидать, а парадоксальное ее снижение, что, очевидно, связано с внутриклеточным угнетением синтеза паратгормона при недостатке ионов магния.
Витамин D, как уже говорилось, также непосредственно влияет на синтез паратгормона через генетические транскрипционные механизмы. Кроме того, 1,25-(ОН) D супрессирует секрецию паратгормона при низком сывороточном кальции и увеличивает внутриклеточную деградацию его молекулы.
Другие гормоны человека оказывают определенное модулирующее действие на синтез и секрецию паратгормона. Так, катехоламины, действуя в основном через 6-адренэргические рецепторы, усиливают секрецию паратгормона. Это особенно выражено при гипокальциемии. Антагонисты 6-адренорецепторов в норме снижают концентрацию паратгормона в крови, однако при гиперпаратиреозе этот эффект оказывается минимальным в силу изменения чувствительности паратиреоцитов.
Глюкокортикоиды, эстрогены и прогестерон стимулируют секрецию паратгормона. Кроме того, эстрогены могут модулировать чувствительность паратиреоцитов к Са++, влияют стимулирующе на транскрипцию гена паратгормона и его синтез.
Секреция паратгормона регулируется также ритмом его высвобождения в кровь. Так, помимо стабильной тонической секреции установлено пульсовой выброс его, занимающий в общей сложности 25 % всего объема. При остро возникающей гипокальциемии или гиперкальциемии первой реагирует именно пульсовая составляющая секреции, а затем, после первых 30 минут, реагирует и тоническая секреция.
Источник
