Камни в почках надпочечник
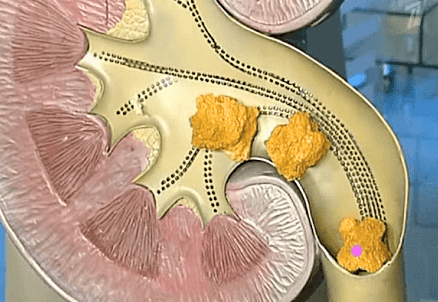

Камни в почках – твердые кристаллообразные отложения, которые состоят из нерастворимых солей, образующихся в человеческом организме при нарушении обмена веществ. Камни могут быть разной величины – одни размером с песчинку, другие от нескольких сантиметров в диаметре. Обычно пациент даже не подозревает об их наличии, пока они не начинают продвигаться к выходу из почки, чем способны причинить сильную боль.
Образование камней в почках (уролитиаз) является наиболее распространенной формой мочекаменной болезни. Заболевание может развиться у человека любого пола и возраста, даже у детей. Однако главная «целевая аудитория» этой патологии – пациенты от 20 до 60 лет. У мужчин камни в почках наблюдаются в 3 раза чаще, чем у женщин, однако у последних эти образования обычно имеют более сложную форму.
Как правило, камни образуются в одной почке. Но в 15-30% случаев патология способна поражать сразу обе почки. Могут образовываться как одиночные камни, так и множественные – иногда их количество доходит до нескольких тысяч.
Виды камней в почках
Камни в почках различаются по форме и составу. По форме они могут быть:
- плоскими;
- округлыми;
- угловатыми;
- коралловидными (имеют размеры почечной лоханки и имитируют ее внутреннюю форму – это наиболее сложная и редкая разновидность заболевания).
В зависимости от состава, встречаются следующие камни:
- Фосфатные. Образуются из солей фосфорной кислоты. Такие камни имеют сероватый цвет и мягкую консистенцию, за счет чего легко крошатся. Могут быть как гладкими, так и шершавыми.
- Цистиновые. Возникают из соединений цистина (серосодержащей аминокислоты). Камни округлой формы, гладкие, мягкие, желтоватого цвета.
- Оксалатные. Образуются из солей щавелевой кислоты. Камни плотные, с сильно шероховатой неровной поверхностью.
- Уратные. Образуются из солей мочевой кислоты. Камни гладкие или слегка шероховатые, плотные.
- Карбонатные. Возникают из солей карбонатной кислоты. С гладкой поверхностью, мягкой консистенцией, бывают разной формы.
- Холестериновые. Возникают на основе холестерина. Имеют черную окраску, мягкую консистенцию, легко крошатся.
- Белковые. Образуются из белка фибрина и солей. Это плоские и мягкие камни, окрашенные в белый цвет.
Карбонатные, холестериновые и белковые образования в чистом виде встречаются редко. Существует еще одна разновидность камней – смешанные. Это значит, что они имеют неоднородную структуру и разный состав на отдельных участках. Чаще всего смешанными являются коралловидные камни.
Причины образования камней в почках
Факторы, провоцирующие образование камней, бывают внутренними и внешними. Внутренними причинами являются:
- генетическая предрасположенность;
- пиелонефрит, уретрит, цистит и другие воспалительные заболевания мочевыделительной системы, имеющие инфекционное происхождение;
- нарушения обмена веществ: гиперпаратиреоз (гиперфункция околощитовидных желез), подагра;
- инфекционные заболевания, не связанные с мочевыводящим трактом (ангина, остеомиелит, фурункулез, сальпингоофорит и т.д.);
- избыток, нехватка или повышенная активность некоторых ферментов в организме;
- заболевания печени и желчевыводящих путей;
- врожденные аномалии почек, мочеточников;
- заболевания ЖКТ (гастрит, панкреатит и т.д.);
- недостаток двигательной активности, обусловленный постельным режимом (вследствие травм, болезней).
К внешним причинам относятся:
- неблагоприятное воздействие окружающей среды;
- особенности почвы, климата, химического состава употребляемой в местности проживания воды (наличие некоторых солей в составе);
- малоподвижный образ жизни;
- вредные условия труда (тяжелая физическая работа, высокие температуры, химические испарения и т.д.);
- злоупотребление пищей, богатой пуринами (азотистыми соединениями, которые преобразуются в человеческом организме в мочевую кислоту): к таким продуктам относятся мясо и субпродукты, рыба (особенно речная), спаржа, цветная капуста, брокколи;
- употребление слишком малого количества жидкости.
Симптомы

О наличии в почках камней сообщают следующие признаки:
- Боли в области поясницы, в боку или внизу живота (также могут отдавать в паховую область). Неприятные ощущения обычно усиливаются при физических нагрузках, движении, езде по неровным дорогами, а также после употребления жидкости в большом количестве или спиртного. Боли могут быть периодическими или постоянными (в этом случае они периодами усиливаются, затем стихают, но не проходят полностью). Часто встречающаяся разновидность боли при камнях – почечная колика. Приступ длится от нескольких часов до нескольких дней. Схваткообразные боли то нарастают, то спадают, и временами способны быть настолько сильными, что пациент не может сдержать крика.
- Кровь в моче. Урина может быть интенсивно красной или розоватой. А у некоторых пациентов кровь в моче обнаруживается лишь по результатам анализов.
- Задержка мочеиспускания при наличии позывов. Это опасное состояние, при котором необходимо немедленно обратиться к врачу. Оно обусловлено закупоркой мочевых путей камнями. Самостоятельно опорожнить мочевой пузырь пациент неспособен – требуется установка катетера. Задержка мочеиспускания может сопровождаться рвотой, кожным зудом, диареей, судорогами, головной болью, выделением холодного пота, ознобом, лихорадкой.
- Песок в моче.
- Частые позывы к мочеиспусканию.
- Тошнота и/или рвота.
- Помутнение мочи.
- Боли при мочеиспускании.
- Повышение температуры и артериального давления.
Признаки обычно проявляются при запущенном заболевании. На ранних стадиях патология может длительное время протекать бессимптомно. Поэтому важно ежегодно проходить профилактические осмотры у уролога.
Возможные осложнения
При отсутствии лечения при наличии камней в почках могут возникнуть следующие осложнения:
- нарушение оттока мочи вследствие закупорки мочевыводящих путей камнями;
- инфекции органов мочевыделительной системы;
- хронические воспалительные заболевания почек;
- боли, не проходящие при применении консервативных методов лечения;
- острая почечная недостаточность;
- анемия (развивается при регулярном присутствии крови в моче).
Диагностика
Диагностика заболевания осуществляется урологом, который при необходимости направляет пациента к хирургу. Сначала проводятся сбор анамнеза и осмотр пациента. Затем назначаются следующие обязательные исследования:
- общие и биохимические анализы мочи и крови;
- урография (рентгенологическое обследование мочевыводящих путей);
- УЗИ органов мочевыделительной системы.
Дополнительно могут быть назначены:
- компьютерная томография почек (для оценки размеров и плотности камня и состояния окружающих тканей);
- радионуклидное сканирование почек (для оценки функции почек);
- посев мочи на микрофлору (для выявления инфекции в органах мочевыделительной системы).
Лечение

Хирургическое лечение назначается в следующих случаях:
- при неэффективности консервативной терапии;
- при наличии осложнений.
Перед операцией пациенту назначают антибиотики, антиоксиданты и препараты, улучшающие микроциркуляцию крови.
Хирургическое вмешательство может быть:
- малоинвазивным (малотравматичным, операция производится через небольшие проколы или естественные отверстия);
- традиционным (открытое хирургическое вмешательство осуществляется через разрезы).
К малоинвазивным методам относятся:
- Лапароскопические операции. В области поясницы делают маленький надрез (1-2 см), через который в почку вводят специальный инструмент троакар (представляет собой трубку) и зонд. Если камень небольших размеров, его извлекают сразу, если крупный – предварительно дробят.
- Эндоскопические операции. Такое хирургическое лечение проводится через естественные пути или через небольшие проколы с помощью прибора эндоскопа.
К традиционным хирургическим методам относятся:
- Нефролитомия – операция, при которой камень устраняют из лоханки или чашечек почки;
- Уретеролитотомия – хирургическое удаление камня из мочеточника;
- Пиелолитотомия – устранение образования из почечной лоханки.
К традиционным хирургическим методам прибегают, если камень имеет внушительные размеры или у пациента наблюдается почечная недостаточность.
Профилактика
После операции важно принимать профилактические меры. В противном случае камни могут возникнуть повторно. Профилактика включает в себя:
- Употребление достаточного количества воды (1,5-2 л в день). А в жаркую погоду или при активных физических нагрузках рекомендуется пить раз-два в час (по 100-150 мл воды).
- Соблюдение диеты. Разработку рациона должен осуществлять доктор, учитывая состав камней, а также особенности организма и анамнез пациента.
- Ежедневная физическая активность – для улучшения кровотока. Пеших прогулок будет вполне достаточно. Однако они должны быть регулярными и включать в себя не менее 10 000 шагов в день (необязательно проходить такое количество за один раз).
- Ограничение количества употребляемого спиртного (а лучше вообще от него отказаться).
- Сокращение количества употребляемой соли – для уменьшения нагрузки на почки.
- Избегание переохлаждения.
- Отказ от употребления слишком холодных напитков (особенно тех, что содержат дрожжи: квас, пиво).
- Своевременное лечение заболеваний, особенно инфекционных.
- Ежегодная сдача общего анализа мочи.
- Санаторно-курортное лечение. Пациенту, перенесшему операцию по удалению камней из почек, рекомендуется по возможности ежегодно (1-2 раза) посещать курорты с минеральными водами.
Также доктор может назначить лекарственную терапию, направленную на предупреждение повторного образования камней.
Источник
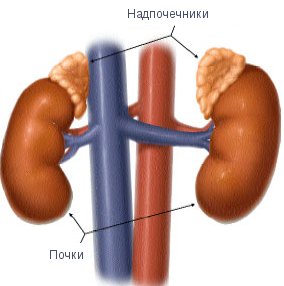
Надпочечники – это парный орган эндокринной системы, представляющий собой железы, расположенные у верхнего полюса каждой из почек. Надпочечники образованы двумя структурами: мозговым веществом (внутренним) и корковым веществом (наружным). Оба вещества регулируются центральной нервной системой. Каждый вид вещества функционирует как самостоятельная железа, хотя анатомически они объединены в один орган.
Корковое вещество. Стероидные гормоны, вырабатываемые в корковом веществе, управляют обменом веществ и энергии в организме. Выделяют три зоны коркового вещества, в каждой из которой синтезируются специфические гормоны:
- в клубочковой зоне синтезируется альдостерон, влияющий на водно-солевой обмен;
- в пучковой зоне синтезируются глюкокортикоиды, регулирующие обмен белков, жиров и углеводов, а также обмен нуклеиновых кислот;
- в сетчатой зоне образуются половые гормоны, прежде всего андрогены, оказывающие воздействие на развитие вторичных половых признаков.
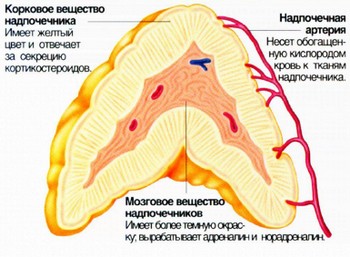
Мозговое вещество вырабатывает катехоламины (адреналин, норадреналин и дофамин). Адреналин синтезируется только в надпочечниках. Катехоламины воздействуют на работу сердечнососудистой системы (повышают артериальное давление, изменяют частоту сокращения сердечной мышцы), вызывают повышение глюкозы в крови и стимулируют расщепление жиров, что необходимо для их усвоения организмом.
Подобное многообразие функций гормонов, вырабатываемых надпочечниками, показывает насколько важно, чтобы этот орган работал правильно. Нарушения в его работе сказываются на общем состоянии организма. В зависимости от вида и локализации патологии, проявления нарушений могут быть различными.
Основные виды заболеваний надпочечников
Гиперальдостеронизм
Гиперальдостеронизм – это патология, при которой корковое вещество надпочечников вырабатывает чрезмерное количество гормона альдостерона. Выделяют первичный гиперальдостеронизм, вызванный новообразованиями самих надпочечников, и вторичный, являющийся осложнением других заболеваний (таких как цирроз печени, хронический нефрит, сердечная недостаточность).
Симптомы гиперальдостеронизма:
- общая слабость;
- повышенная утомляемость;
- головные боли;
- жажда;
- полиурия (повышенное выделение мочи);
- гипокальциемия (снижение уровня кальция в крови);
- онемение и судороги.
Недостаточность коры надпочечников
Недостаточность коры надпочечников – состояние, характеризующееся пониженной секрецией гормонов коры надпочечников. Обычно развивается на фоне других заболеваний, часто сопровождается воспалением надпочечников.
Основные проявления:
- резкий упадок сил;
- ухудшение аппетита;
- потеря массы тела;
- гипотония (снижение артериального давления);
- функциональные нарушения кишечника;
- тошнота, рвота;
- гиперпигментация кожных покровов (избыточное отложение пигмента, вызывающее более интенсивную окраску некоторых участков кожи);
- никтурия (выделение большей части суточного объема мочи в ночное время);
- повышенное содержание сахара в крови.
Феохромоцитома
Феохромоцитома – это опухоль, развивающаяся, преимущественно из мозгового вещества надпочечников. Является гормонально-активной, то есть приводит к увеличению секреции гормонов катехоламинов.
Основным проявлением феохромоцитомы является высокое артериальное давление. На фоне повышения давления могут наблюдаться пульсирующая головная боль, бледность кожных покровов, усиленное потоотделение, тошнота, рвота, судороги. О заболевании также могут свидетельствовать приступы труднообъяснимого страха и некоторые другие симптомы.
Симптомы заболеваний надпочечников
Заподозрить, что причина патологических процессов кроется именно в заболевании надпочечников можно, если налицо сочетание нескольких основных симптомов, таких как:
Общая слабость
Ощущение общей слабости характерно как для гиперальдостеронизма, так и недостаточности коры надпочечников. Наряду со слабостью больной может жаловаться на повышенную утомляемость и снижение работоспособности.
Головная боль
Головные боли типичны для заболеваний надпочечников. Головной боли часто сопутствуют изменения давления. При недостаточности коры надпочечников оно становится пониженным, при феохромоцитоме наблюдается гипертония.
Подробнее о симптоме
Нарушения мочеиспускания
При гиперальдостеронизме наблюдается полиурия – повышенное выделение мочи. Организм стремится компенсировать потерю жидкости, отсюда возникновение жажды. Нарушения мочеиспускания наблюдаются и при недостаточности коры надпочечников.
Судороги
Такие заболевания надпочечников, как гиперальдостеронизм и феохромоцитома могут проявляться судорогами.
Подробнее о симптоме
Изменение цвета кожи
При недостаточности коры надпочечников наблюдается гиперпигментация, для феохромоцитомы характерна, наоборот, повышенная бледность кожных покровов.
Потеря веса
Одним из наиболее часто встречающихся симптомов надпочечниковой недостаточности является снижение веса. Пища хуже усваивается (нарушение всасывание в кишечнике). У больного пропадает аппетит. Всё это приводит к потере массы тела.
Методы диагностики заболеваний надпочечников
Для определения функционального состояния надпочечников используются методы лабораторной диагностики. Инструментальные методы используются для установления размеров надпочечников и выявления новообразований.
Магнитно-резонансная томография (МРТ)
МРТ является одним из наиболее чувствительных методов инструментальной диагностики, используемых для выявления опухолей надпочечников.
Подробнее о методе диагностики
Компьютерная томография (КТ)
Другие методы инструментальной диагностики
УЗИ почек и надпочечников не является достаточно надёжным средством обнаружения новообразований надпочечников. Надпочечники на УЗИ не всегда удаётся визуализировать. Рентгенография (обычный рентген) для обследования надпочечников сегодня практически не применяется. Её место заняла компьютерная томография (как более информативный метод исследования). В отдельных случаях используется сцинтиграфия надпочечников.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения заболеваний надпочечников
Врачи-эндокринологи «Семейного доктора» обладают необходимой квалификацией и опытом диагностирования различных заболеваний надпочечников. При возникновении тревожащих Вас симптомов, следует обратиться к врачу как можно быстрее, чтобы начать лечение на более ранней стадии заболевания. Своевременно начатое лечение позволит получить максимальный и быстрый эффект.
В случае обнаружения патологии назначается лечение, обусловленное спецификой выявленных нарушений. Если патология надпочечников является осложнением другого заболевания, то необходимо устранение вызвавшей ее причины. Для облегчения состояния больного проводится симптоматическая терапия.
Гормональная терапия
Прежде всего, лечение направлено на восстановление нормального гормонального фона. При недостаточности коры надпочечников проводится гормональная заместительная терапия.
Хирургическое лечение
В случае развития опухолевых процессов может потребоваться хирургическое лечение.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Все заболевания
Источник

Автор
Главный врач
Ведущий врач
Врач ультразвуковой диагностики
УЗИ почек и надпочечников – это ультразвуковое исследование, позволяющее оценить состояние данных органов и диагностировать широкий спектр заболеваний.
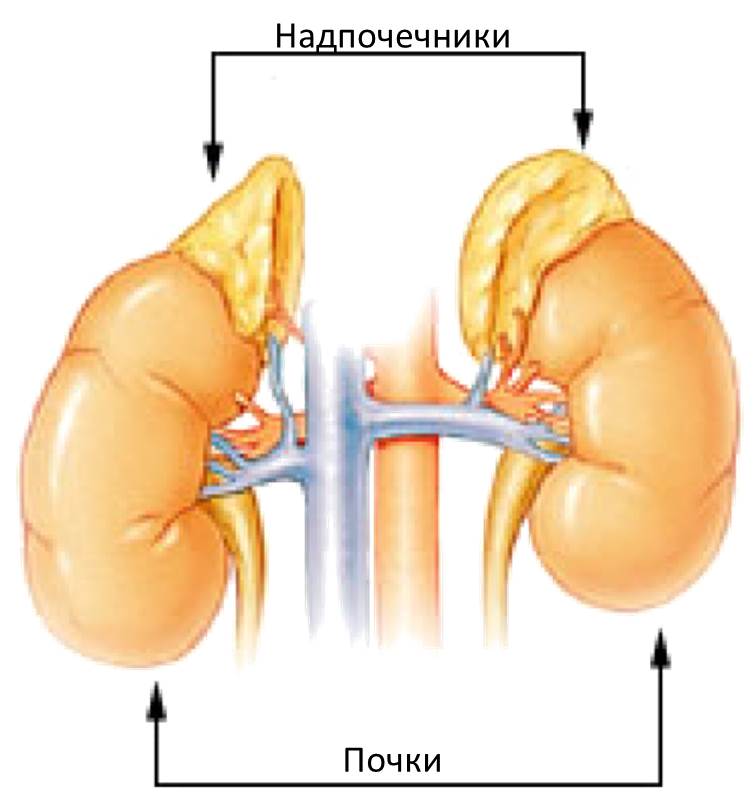
Почки представляют собой парный орган, отвечающий за вывод из организма воды и водорастворимых веществ (конечных продуктов обменных процессов). Почки располагаются на внутренней поверхности брюшной стенки по обеим сторонам позвоночного столба. У женщин почки обычно находятся чуть ниже, чем у мужчин. Верхняя часть почки в норме находится на уровне 11-го позвонка грудного отдела позвоночника, нижняя – на уровне 3-го позвонка поясничного отдела. Если мы по какой-то причине чувствуем почки, то неприятные ощущения локализуются, как правило, именно в области поясницы – справа или слева, в зависимости от того, какая почка дает о себе знать.
Надпочечники принадлежат не к мочевыделительной, а к эндокринной системе. Это – парная железа внутренней секреции, участвующая в регулировании обмена веществ. Находятся надпочечники над верхним полюсом каждой из почек, отсюда и их название.
УЗИ почек и надпочечников – это исследование, осуществляющееся методом эхолокации. Ультразвук по-разному отражается различными тканями организма, поэтому с помощью УЗИ можно получить изображение внутренних органов, определить их положение, размеры и изменения в их структуре. УЗИ почек и надпочечников проводится одновременно, что объясняется близким соседством этих органов. При этом здоровые надпочечники обычно видны на УЗИ недостаточно хорошо, что объясняется их акустическими свойствами: ткани надпочечника отражают ультразвук в той же мере, что и окружающая их жировая клетчатка. Но при наличии патологических изменений надпочечник, как правило, становится хорошо виден.
Когда назначается УЗИ почек
УЗИ почек может быть назначено при проявлении следующих симптомов:
- болей в области поясницы;
- нарушения мочеиспускания;
- гематурии (примеси крови в моче).
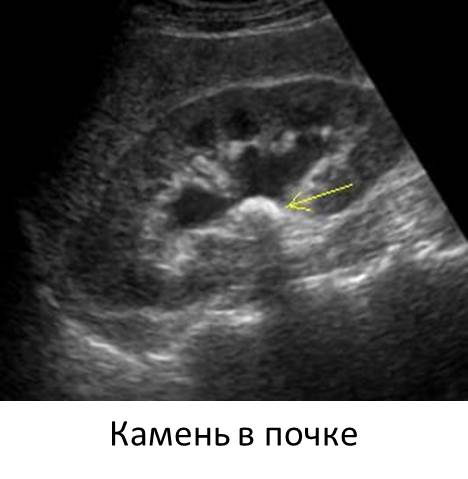
Подобные симптомы могут указывать на заболевания почек. УЗИ почек является одним из базовых методов диагностики таких заболеваний, как:
- почечная недостаточность (дисфункция почек);
- нефроптоз (патологическое смещение, опущение почки);
- гидронефроз (нарастающее расширение чашечно-лоханочной системы почки);
- пиелонефрит;
- гломерулонефрит;
- почечнокаменная болезнь (камни в почках);
- киста почки;
- опухоли.
При подозрении на одно из указанных заболеваний врач обычно назначает УЗИ почек. На УЗИ почек могут направить врачи общей практики (терапевты), педиатры, урологи и кардиологи.
Когда назначается УЗИ надпочечников
УЗИ может быть назначено при подозрении на заболевания надпочечников. Симптомами таких заболеваний являются:
- мышечная слабость;
- изменение веса (снижение или, наоборот, набранный избыточный вес);
- хроническая гипертония (повышенное артериальное давление) или гипотония (пониженное давление);
- нарушения половой функции, снижение потенции, нарушения менструального цикла, избыточное оволосение.
С помощью УЗИ надпочечников могут быть выявлены:
- кисты;
- опухоли;
- гематомы;
- очаги воспаления;
- увеличение размера надпочечников (гиперплазия).
Подготовка к УЗИ почек и надпочечников
УЗИ почек и надпочечников может проводиться без подготовки. Однако при большом количестве газов в кишечнике исследование может оказаться малоинформативным.
Поэтому при плановом прохождении УЗИ почек и надпочечников в течение трех дней перед исследованием рекомендуется воздерживаться от пищи, вызывающей повышенное газообразование. Прежде всего, требуется исключить бобовые, сырые овощи, капусту в любом виде, ржаной хлеб, молоко, газированные напитки. Само исследование лучше проходить натощак. Накануне рекомендуется ограничиться легким ужином, не позднее 19 часов.
Как проводится УЗИ почек и надпочечников
УЗИ почек и надпочечников проводится, как правило, в положении лежа – на животе, спине или на боку. На область поясницы и живота будет нанесен специальный гель, после чего врач будет устанавливать и менять положение ультразвукового сканера, чтобы получить изображение в разных проекциях.
Сделать УЗИ почек и надпочечников в Москве Вы можете в АО «Семейный доктор».
Записаться на диагностику
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Источник
