Камни в почках и грязь
Пелоидотерапия – один из методов лечения болезней мочевыделительной системы. Природные коллоидные образования содержат богатый набор минеральных веществ, положительно влияют на организм.
Какие показания и противопоказания для грязелечения при заболеваниях почек? Как подготовиться к сеансу? Какие виды грязей наиболее эффективны? Ответы в статье.
- Полезные свойства
- Показания к проведению процедуры
- Противопоказания
- Как подготовиться: полезные советы
- Как проводятся лечебные сеансы
- Грязелечение в домашних условиях
Полезные свойства
Целебная смесь из органических компонентов при грязевых аппликациях проявляет активные свойства:
- улучшение кровообращения проблемного участка;
- активизация связей между корой надпочечников и гипофизом;
- улучшение тканевого дыхания;
- активизация работы сердечно-сосудистой системы;
- нормализация липидного, фосфорного, белкового и углеводного обменов;
- повышается объём циркулирующей крови;
- нормализуется газообмен;
- минеральные вещества проникают в ткани, питают клетки, положительно сказываются на процессах метаболизма;
- мобилизация сахара в печени из фермента гликогена.
Природная смесь для бальнеологических процедур активно воздействует на организм благодаря:
- медленной теплоотдаче;
- повышенной концентрации полезных веществ;
- пластичности массы;
- высокой теплоёмкости.
Узнайте о правилах питания и соблюдения диеты при мочекаменной болезни у мужчин.
О том, что такое парапельвикальная киста левой почки и как лечит образование прочтите на этой странице.
Виды лечебных грязей:
- торфяные – болотные отложения;
- сапропелевые – добывают в пресных водоёмах;
- сульфидно-иловые – озёрно-ключевые, также находятся в солёных материковых, приморских озёрах;
- гидротермальные грязи – вулканы Италии, Камчатки;
- фанго – соединение вулканической глины и термальных вод (месторождение в Италии);
- сопочные – нефтяное происхождение, продукт добывают в грязевых вулканах. Месторождения: Анапа, Азербайджан, Грузия.
Состав лечебной грязи:
- органика и гумус – это коллоидный комплекс;
- основа – соли магния и кальция в сочетании с глинистыми частицами и песчинками;
- грязевой раствор, содержащий соли рапы и ценные органические кислоты.
Показания к проведению процедуры
Лечебные грязи или пелоиды – древнее средство лечения многих болезней. Органические соединения с высокой концентрацией газов, минералов, ферментов, веществ, напоминающих по действию женские половые гормоны и антибиотики, назначают при воспалении почек. Грязелечение при пиелонефрите успешно применяют во многих клиниках. Также природные минеральные образования помогают при воспалении мочевого пузыря – цистите.
Предостережение! В момент начала терапии патология должна переходить в стадию ремиссии: применение грязей во время обострения чревато тяжелыми последствиями для организма. Активное тепловое воздействие усиливает воспалительный процесс, активизация кровотока приводит к распространению инфекции в другие отделы организма. Перед проведением процедур пациент сдаёт анализ крови. Только при оптимальном уровне СОЭ, лейкоцитах в норме, отсутствии повышенной температуры врач разрешает бальнеотерапию.
Противопоказания
Перед применением целебных грязей пациент обязан сообщить доктору обо всех патологиях, в том числе, хронических, перенесённых инфекционных болезнях. Пелоиды имеют немало ограничений для применения, нарушение правил может обернуться бедой: воздействие тепла, высокая концентрация биологически активных веществ – серьёзная нагрузка на организм.
Грязевые аппликации нельзя делать при следующих заболеваниях и состояниях:
- туберкулёз;
- камни в мочевом пузыре;
- новообразования любого характера;
- инфекционные патологии;
- тяжёлая степень сахарного диабета;
- варикоз;
- цирроз печени;
- пониженная свёртываемость крови;
- возраст до 2 лет – в любом виде;
- возраст до 14 лет – проведение общих грязевых аппликаций;
- нефрит;
- высокая степень ожирения;
- беременность;
- нефроз;
- период обострения любых воспалительных процессов;
- пороки сердца (стадия декомпенсации);
- аневризма аорты и сердца;
- заболевания сердца, сосудов;
- повреждение кожных покровов в зоне нанесения лечебной грязи;
- артериальная гипертензия (тяжёлая степень);
- атеросклероз;
- эпилепсия, психические расстройства;
- болезни щитовидной железы;
- частые кровотечения;
- венерические заболевания.
Важно! Запрещено переедать, употреблять спиртные напитки: высокая нагрузка на органы пищеварения, сосуды, сердце усиливает риск негативных реакций. Процедуры проводить, пока желудок не переполнен, в противном случае создаётся излишнее давление на соседние органы, в том числе, сердце.
Как подготовиться: полезные советы
Вначале нужно обратиться к урологу, сдать анализ мочи, сделать УЗИ почек. Важно знать, находится воспалительный процесс в активной стадии или наблюдается ремиссия. При острой форме заболеваний почек запрещены процедуры, связанные с воздействием тепла, в том числе, грязелечение. При нефрите, нефрозе бальнеопроцедуры не проводят.
Доктор обследует пациента, изучает сонограмму, даёт заключение о состоянии проблемных органов, рекомендуют подходящий вид грязи. При выявлении противопоказаний специалист подбирает другие методики для лечения болезней почек.
Перед сеансом грязевых аппликаций не стоит:
- переедать;
- пить много жидкости;
- принимать сильнодействующие препараты;
- употреблять алкогольные напитки.
Как проводятся лечебные сеансы
При хроническом пиелонефрите хороший терапевтический эффект проявляют торфяные либо иловые грязевые процедуры. Направление на бальнеотерапию даёт уролог или нефролог.
Особенности проведения:
- при лёгкой степени заболевания густую массу подогревают до +40 градусов, обрабатывают грязью зону поясницы;
- продолжительность сеанса – четверть часа, оптимальное количество процедур – от 10 до 15;
- при средней степени тяжести хронического пиелонефрита каждая процедура короче – всего 10 минут, терапевтический курс – от 8 до 10 процедур;
- при мочекаменной болезни физиотерапевт накладывает на проблемный участок «трусы» из густой минеральной массы, подогретой до температуры от + 40 до 42 градусов;
- пациент посещает кабинет бальнеолечения через день, продолжительность курса – от 20 до 24 дней;
- при высоком артериальном давлении, часто развивающемся на фоне почечных патологий, применяю другой метод – гальваногрязелечение. Врач-физиотерапевт накладывает лепёшки из лечебной грязи на область поясницы и надчревный отдел, сверху покрывает пластинами из металла и клеёнкой;
- активное впитывание микроэлементов и минералов обеспечивает электрический ток, плотность – от 0,03 до 0,05 мА/кв. см;
- продолжительность сеансов – от 10 до 15 минут, курс терапии – от 12 до 14 процедур (сеансы принимать через день).
Как сдавать анализ мочи по Зимницкому и что он показывает? У нас есть ответ!
Эффективные методы лечения цистита во время беременности описаны на этой странице.
По адресу https://vseopochkah.com/mochevoj/mocheispuskanie/uretrit-u-muzhchin.html узнайте о симптомах и способах лечения хронического уретрита у мужчин.
Грязелечение в домашних условиях
Многие пациенты считают, что аппликации с минеральной массой можно провести самостоятельно, без посещения медучреждения. На первый взгляд, для проведения процедуры нужна минеральная масса и помощник, который нанесёт полезную грязь на область поясницы, но есть нюансы, о которых должен знать пациент.
Важные моменты:
- подогреть состав до необходимой температуры;
- правильно сделать грязевую аппликацию;
- учесть противопоказания;
- в случае негативной реакции на процедуру принять меры, предупреждающие ухудшение состояния.
В домашних условиях сложно соблюсти все требования. Человек без медицинского образования не сможет оказать помощь при приступе гипертонии, тяжёлых кожных реакциях, проблемах с сердцем. Всю ответственность за здоровье пациент берёт на себя.
Грязевые аппликации должен проводить врач-физиотерапевт. Процедуры проходят в специально оборудованном кабинете бальнеотерапии по направлению уролога, после изучения показаний и противопоказаний. Не случайно грязелечение – один из популярных видов оздоровительных процедур в санаториях высокого уровня.
Проведение бальнеологической терапии с учётом показаний и противопоказаний при болезнях почек даёт положительный результат. Важные моменты: уточнение стадии и формы пиелонефрита, выявление ограничений, при которых запрещено наносить лечебную грязь. Медики не только проводят процедуру, но и подбирают оптимальный состав минеральной массы для каждого вида заболеваний. Проведение грязелечения в домашних условиях часто сопряжено с рисками. Оптимальный вариант – обратиться в медучреждение, пройти сеансы в санатории либо специально оборудованном кабинете бальнеотерапии.
Видео – запись телепрограммы “Полезная консультация”, из которой можно узнать о преимуществах и недостатках грязелечения в урологии:
Источник
Чтобы поддержать здоровье почек, каждый час нужно выпивать по стакану воды.
Это одно из важных правил профилактики мочекаменной болезни.
Ещё не так давно классические учебники по урологии утверждали: мужчины страдают от камней в почках в 3 раза чаще женщин. В последние годы соотношение практически сравнялось. Это связано с тем, что выросло число женщин с избыточной массой тела. А лишний вес косвенно способствует развитию заболевания. Самая частая причина возникновения проблемы — неправильное питание. Например, фастфудом. Исследования показали: только за 2019 г. рынок фастфуда в России увеличился на 20%. Больше половины расходов людей пришлось на заведения быстрого питания, а траты на традиционные кафе и рестораны сократились на 11%. А значит, число страдающих от камней, увы, будет только расти.
 У кого образуются камни и как с ними бороться, рассказал доцент кафедры урологии и андрологии РНИМУ им. Н. И. Пирогова, завотделением урологии ГКБ № 64 им. Виноградова, кандидат медицинских наук Сергей Беломытцев.
У кого образуются камни и как с ними бороться, рассказал доцент кафедры урологии и андрологии РНИМУ им. Н. И. Пирогова, завотделением урологии ГКБ № 64 им. Виноградова, кандидат медицинских наук Сергей Беломытцев.
Рискуют малопьющие
«Вырастить» камень в почке не так уж сложно. Стоит поменьше пить воды, есть побольше жирного, мясного и солёного, мало двигаться, не лечить инфекции мочевыводящих путей и без разбору принимать витамины и добавки с кальцием. Конечно, помимо образа жизни на развитие болезни могут влиять наследственные факторы — повышенная кислотность в организме, особенности строения почек и мочевыводящих путей (когда моча застаивается), заболевания щитовидной железы, а также условия жизни — жаркий климат, химический состав почвы и воды.
Всё перечисленное приводит к тому, что моча, которая призвана выводить из организма ненужные соли, становится более концентрированной. Солевые осадки образуют кристаллы, они оседают на стенках почечной лоханки. Из этих кристаллов и растут камни.
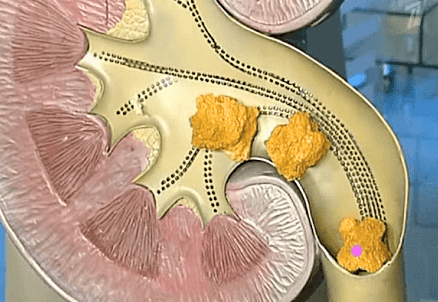
98% обладателей камней знакомы с почечной коликой. Это острые резкие боли в поясничной области или подреберье, которые отдают вниз по передней поверхности живота в пах. Что важно: боль не проходит при перемене положения тела. Если при большинстве заболеваний, протекающих с похожим болевым синдромом (аппендицит, панкреатит, люмбалгия и др.), пациент успокаивается при смене позы, допустим, поджав ноги, то для почечной колики такое нехарактерно. К приступу колики может присоединиться тошнота и рвота, повышение артериального давления.
Ещё один симптом — кровь в моче. Она появляется из-за того, что нарушенный отток мочи из почки приводит к растяжению слизистой и её микронадрывам. В этом случае нужно сразу идти к урологу. В 25% случаев этот симптом — признак мочекаменной болезни. А в 4–9% случаев это может говорить о наличии онкологических заболеваний, особенно у пациентов старше 50 лет.
Точно установить, есть ли камни в почках, поможет обследование — УЗИ, компьютерная томография («золотой» стандарт, выявляющий камни в 94–100% случаев), рентген, лабораторные анализы.

Нажимите для увеличения
Камни, на выход!
Вариантов много, выбор зависит от расположения, величины, состава и плотности камней. Например, если камушек небольшой и находится в мочеточнике, врач может назначить препараты, расширяющие мочеточник и облегчающие самостоятельное отхождение камня. Ещё одна опция, о которой мечтают почти все пациенты с мочекаменной болезнью, — растворить камни. Все хотят попить каких-нибудь волшебных пилюль, чтобы всё рассосалось. Это возможно только в случае уратных камней, образовавшихся из мочевой кислоты. Таких пациентов примерно 15%. Предположить наличие уратных камней позволяет повышенный уровень мочевой кислоты в анализах крови, повышенная масса тела у пациента, склонность к жирной и мясной пище. Характерно, что уратные камни не видны на рентгене.
Дистанционная литотрипсия — второе любимое после растворения лечение у пациентов с мочекаменной болезнью. Не нужно залезать в организм, прислонили аппарат к пояснице, навели на камень с помощью ультразвука или рентгена и ударной волной раздробили его. Такое лечение возможно, если камни не слишком плотные и большие.
Но основной метод сегодня — эндоскопические вмешательства через естественный мочеиспускательный канал либо через прокол в поясничной области диаметром не больше стержня шариковой ручки. Вводятся гибкие тонкие инструменты, оснащённые видеокамерой. После этого камень дробится на месте в песок и выводится из организма.
Если камень находится в почке, размером не больше 5 мм и не беспокоит, его можно просто наблюдать. Из мочеточника 4-мм конкременты в 85% случаев отходят самостоятельно. Однако, если у пациента с мочекаменной болезнью на фоне почечной колики повысилась температура, нужно вызывать скорую и отправляться в стационар. Температура может свидетельствовать о начавшемся воспалении в почке, а это уже жизнеугрожающее состояние.
У 40% людей в течение 5 лет после лечения камни появляются вновь. Поэтому удалённый или самостоятельно отошедший камень нужно постараться отдать на анализ. Специалисты выяснят его химический состав и на основании этого дадут рекомендации по диете или приёму препаратов, например изменяющих кислотность мочи. А вот, скажем, фосфатные камни говорят о наличии инфекции мочевыводящих путей. В этом случае назначают препараты, убивающие патогенные бактерии.

Смотрите также:
- Камни в почках и мочевом пузыре: откуда они берутся и как предупредить их о →
- Болезнь-загадка: от чего появляются камни и как их «прогнать» →
- Камни в почках: причины появления, симптомы и методы лечения →
Источник
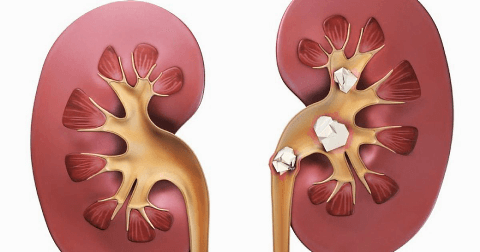
Камни в почках – твердые кристаллообразные отложения, которые состоят из нерастворимых солей, образующихся в человеческом организме при нарушении обмена веществ. Камни могут быть разной величины – одни размером с песчинку, другие от нескольких сантиметров в диаметре. Обычно пациент даже не подозревает об их наличии, пока они не начинают продвигаться к выходу из почки, чем способны причинить сильную боль.
Образование камней в почках (уролитиаз) является наиболее распространенной формой мочекаменной болезни. Заболевание может развиться у человека любого пола и возраста, даже у детей. Однако главная «целевая аудитория» этой патологии – пациенты от 20 до 60 лет. У мужчин камни в почках наблюдаются в 3 раза чаще, чем у женщин, однако у последних эти образования обычно имеют более сложную форму.
Как правило, камни образуются в одной почке. Но в 15-30% случаев патология способна поражать сразу обе почки. Могут образовываться как одиночные камни, так и множественные – иногда их количество доходит до нескольких тысяч.
Виды камней в почках
Камни в почках различаются по форме и составу. По форме они могут быть:
- плоскими;
- округлыми;
- угловатыми;
- коралловидными (имеют размеры почечной лоханки и имитируют ее внутреннюю форму – это наиболее сложная и редкая разновидность заболевания).
В зависимости от состава, встречаются следующие камни:
- Фосфатные. Образуются из солей фосфорной кислоты. Такие камни имеют сероватый цвет и мягкую консистенцию, за счет чего легко крошатся. Могут быть как гладкими, так и шершавыми.
- Цистиновые. Возникают из соединений цистина (серосодержащей аминокислоты). Камни округлой формы, гладкие, мягкие, желтоватого цвета.
- Оксалатные. Образуются из солей щавелевой кислоты. Камни плотные, с сильно шероховатой неровной поверхностью.
- Уратные. Образуются из солей мочевой кислоты. Камни гладкие или слегка шероховатые, плотные.
- Карбонатные. Возникают из солей карбонатной кислоты. С гладкой поверхностью, мягкой консистенцией, бывают разной формы.
- Холестериновые. Возникают на основе холестерина. Имеют черную окраску, мягкую консистенцию, легко крошатся.
- Белковые. Образуются из белка фибрина и солей. Это плоские и мягкие камни, окрашенные в белый цвет.
Карбонатные, холестериновые и белковые образования в чистом виде встречаются редко. Существует еще одна разновидность камней – смешанные. Это значит, что они имеют неоднородную структуру и разный состав на отдельных участках. Чаще всего смешанными являются коралловидные камни.
Причины образования камней в почках
Факторы, провоцирующие образование камней, бывают внутренними и внешними. Внутренними причинами являются:
- генетическая предрасположенность;
- пиелонефрит, уретрит, цистит и другие воспалительные заболевания мочевыделительной системы, имеющие инфекционное происхождение;
- нарушения обмена веществ: гиперпаратиреоз (гиперфункция околощитовидных желез), подагра;
- инфекционные заболевания, не связанные с мочевыводящим трактом (ангина, остеомиелит, фурункулез, сальпингоофорит и т.д.);
- избыток, нехватка или повышенная активность некоторых ферментов в организме;
- заболевания печени и желчевыводящих путей;
- врожденные аномалии почек, мочеточников;
- заболевания ЖКТ (гастрит, панкреатит и т.д.);
- недостаток двигательной активности, обусловленный постельным режимом (вследствие травм, болезней).
К внешним причинам относятся:
- неблагоприятное воздействие окружающей среды;
- особенности почвы, климата, химического состава употребляемой в местности проживания воды (наличие некоторых солей в составе);
- малоподвижный образ жизни;
- вредные условия труда (тяжелая физическая работа, высокие температуры, химические испарения и т.д.);
- злоупотребление пищей, богатой пуринами (азотистыми соединениями, которые преобразуются в человеческом организме в мочевую кислоту): к таким продуктам относятся мясо и субпродукты, рыба (особенно речная), спаржа, цветная капуста, брокколи;
- употребление слишком малого количества жидкости.
Симптомы

О наличии в почках камней сообщают следующие признаки:
- Боли в области поясницы, в боку или внизу живота (также могут отдавать в паховую область). Неприятные ощущения обычно усиливаются при физических нагрузках, движении, езде по неровным дорогами, а также после употребления жидкости в большом количестве или спиртного. Боли могут быть периодическими или постоянными (в этом случае они периодами усиливаются, затем стихают, но не проходят полностью). Часто встречающаяся разновидность боли при камнях – почечная колика. Приступ длится от нескольких часов до нескольких дней. Схваткообразные боли то нарастают, то спадают, и временами способны быть настолько сильными, что пациент не может сдержать крика.
- Кровь в моче. Урина может быть интенсивно красной или розоватой. А у некоторых пациентов кровь в моче обнаруживается лишь по результатам анализов.
- Задержка мочеиспускания при наличии позывов. Это опасное состояние, при котором необходимо немедленно обратиться к врачу. Оно обусловлено закупоркой мочевых путей камнями. Самостоятельно опорожнить мочевой пузырь пациент неспособен – требуется установка катетера. Задержка мочеиспускания может сопровождаться рвотой, кожным зудом, диареей, судорогами, головной болью, выделением холодного пота, ознобом, лихорадкой.
- Песок в моче.
- Частые позывы к мочеиспусканию.
- Тошнота и/или рвота.
- Помутнение мочи.
- Боли при мочеиспускании.
- Повышение температуры и артериального давления.
Признаки обычно проявляются при запущенном заболевании. На ранних стадиях патология может длительное время протекать бессимптомно. Поэтому важно ежегодно проходить профилактические осмотры у уролога.
Возможные осложнения
При отсутствии лечения при наличии камней в почках могут возникнуть следующие осложнения:
- нарушение оттока мочи вследствие закупорки мочевыводящих путей камнями;
- инфекции органов мочевыделительной системы;
- хронические воспалительные заболевания почек;
- боли, не проходящие при применении консервативных методов лечения;
- острая почечная недостаточность;
- анемия (развивается при регулярном присутствии крови в моче).
Диагностика
Диагностика заболевания осуществляется урологом, который при необходимости направляет пациента к хирургу. Сначала проводятся сбор анамнеза и осмотр пациента. Затем назначаются следующие обязательные исследования:
- общие и биохимические анализы мочи и крови;
- урография (рентгенологическое обследование мочевыводящих путей);
- УЗИ органов мочевыделительной системы.
Дополнительно могут быть назначены:
- компьютерная томография почек (для оценки размеров и плотности камня и состояния окружающих тканей);
- радионуклидное сканирование почек (для оценки функции почек);
- посев мочи на микрофлору (для выявления инфекции в органах мочевыделительной системы).
Лечение

Хирургическое лечение назначается в следующих случаях:
- при неэффективности консервативной терапии;
- при наличии осложнений.
Перед операцией пациенту назначают антибиотики, антиоксиданты и препараты, улучшающие микроциркуляцию крови.
Хирургическое вмешательство может быть:
- малоинвазивным (малотравматичным, операция производится через небольшие проколы или естественные отверстия);
- традиционным (открытое хирургическое вмешательство осуществляется через разрезы).
К малоинвазивным методам относятся:
- Лапароскопические операции. В области поясницы делают маленький надрез (1-2 см), через который в почку вводят специальный инструмент троакар (представляет собой трубку) и зонд. Если камень небольших размеров, его извлекают сразу, если крупный – предварительно дробят.
- Эндоскопические операции. Такое хирургическое лечение проводится через естественные пути или через небольшие проколы с помощью прибора эндоскопа.
К традиционным хирургическим методам относятся:
- Нефролитомия – операция, при которой камень устраняют из лоханки или чашечек почки;
- Уретеролитотомия – хирургическое удаление камня из мочеточника;
- Пиелолитотомия – устранение образования из почечной лоханки.
К традиционным хирургическим методам прибегают, если камень имеет внушительные размеры или у пациента наблюдается почечная недостаточность.
Профилактика
После операции важно принимать профилактические меры. В противном случае камни могут возникнуть повторно. Профилактика включает в себя:
- Употребление достаточного количества воды (1,5-2 л в день). А в жаркую погоду или при активных физических нагрузках рекомендуется пить раз-два в час (по 100-150 мл воды).
- Соблюдение диеты. Разработку рациона должен осуществлять доктор, учитывая состав камней, а также особенности организма и анамнез пациента.
- Ежедневная физическая активность – для улучшения кровотока. Пеших прогулок будет вполне достаточно. Однако они должны быть регулярными и включать в себя не менее 10 000 шагов в день (необязательно проходить такое количество за один раз).
- Ограничение количества употребляемого спиртного (а лучше вообще от него отказаться).
- Сокращение количества употребляемой соли – для уменьшения нагрузки на почки.
- Избегание переохлаждения.
- Отказ от употребления слишком холодных напитков (особенно тех, что содержат дрожжи: квас, пиво).
- Своевременное лечение заболеваний, особенно инфекционных.
- Ежегодная сдача общего анализа мочи.
- Санаторно-курортное лечение. Пациенту, перенесшему операцию по удалению камней из почек, рекомендуется по возможности ежегодно (1-2 раза) посещать курорты с минеральными водами.
Также доктор может назначить лекарственную терапию, направленную на предупреждение повторного образования камней.
Источник
