Камни в опущенной почке
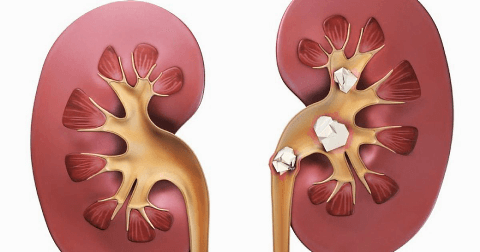
Камни в почках – твердые кристаллообразные отложения, которые состоят из нерастворимых солей, образующихся в человеческом организме при нарушении обмена веществ. Камни могут быть разной величины – одни размером с песчинку, другие от нескольких сантиметров в диаметре. Обычно пациент даже не подозревает об их наличии, пока они не начинают продвигаться к выходу из почки, чем способны причинить сильную боль.
Образование камней в почках (уролитиаз) является наиболее распространенной формой мочекаменной болезни. Заболевание может развиться у человека любого пола и возраста, даже у детей. Однако главная «целевая аудитория» этой патологии – пациенты от 20 до 60 лет. У мужчин камни в почках наблюдаются в 3 раза чаще, чем у женщин, однако у последних эти образования обычно имеют более сложную форму.
Как правило, камни образуются в одной почке. Но в 15-30% случаев патология способна поражать сразу обе почки. Могут образовываться как одиночные камни, так и множественные – иногда их количество доходит до нескольких тысяч.
Виды камней в почках
Камни в почках различаются по форме и составу. По форме они могут быть:
- плоскими;
- округлыми;
- угловатыми;
- коралловидными (имеют размеры почечной лоханки и имитируют ее внутреннюю форму – это наиболее сложная и редкая разновидность заболевания).
В зависимости от состава, встречаются следующие камни:
- Фосфатные. Образуются из солей фосфорной кислоты. Такие камни имеют сероватый цвет и мягкую консистенцию, за счет чего легко крошатся. Могут быть как гладкими, так и шершавыми.
- Цистиновые. Возникают из соединений цистина (серосодержащей аминокислоты). Камни округлой формы, гладкие, мягкие, желтоватого цвета.
- Оксалатные. Образуются из солей щавелевой кислоты. Камни плотные, с сильно шероховатой неровной поверхностью.
- Уратные. Образуются из солей мочевой кислоты. Камни гладкие или слегка шероховатые, плотные.
- Карбонатные. Возникают из солей карбонатной кислоты. С гладкой поверхностью, мягкой консистенцией, бывают разной формы.
- Холестериновые. Возникают на основе холестерина. Имеют черную окраску, мягкую консистенцию, легко крошатся.
- Белковые. Образуются из белка фибрина и солей. Это плоские и мягкие камни, окрашенные в белый цвет.
Карбонатные, холестериновые и белковые образования в чистом виде встречаются редко. Существует еще одна разновидность камней – смешанные. Это значит, что они имеют неоднородную структуру и разный состав на отдельных участках. Чаще всего смешанными являются коралловидные камни.
Причины образования камней в почках
Факторы, провоцирующие образование камней, бывают внутренними и внешними. Внутренними причинами являются:
- генетическая предрасположенность;
- пиелонефрит, уретрит, цистит и другие воспалительные заболевания мочевыделительной системы, имеющие инфекционное происхождение;
- нарушения обмена веществ: гиперпаратиреоз (гиперфункция околощитовидных желез), подагра;
- инфекционные заболевания, не связанные с мочевыводящим трактом (ангина, остеомиелит, фурункулез, сальпингоофорит и т.д.);
- избыток, нехватка или повышенная активность некоторых ферментов в организме;
- заболевания печени и желчевыводящих путей;
- врожденные аномалии почек, мочеточников;
- заболевания ЖКТ (гастрит, панкреатит и т.д.);
- недостаток двигательной активности, обусловленный постельным режимом (вследствие травм, болезней).
К внешним причинам относятся:
- неблагоприятное воздействие окружающей среды;
- особенности почвы, климата, химического состава употребляемой в местности проживания воды (наличие некоторых солей в составе);
- малоподвижный образ жизни;
- вредные условия труда (тяжелая физическая работа, высокие температуры, химические испарения и т.д.);
- злоупотребление пищей, богатой пуринами (азотистыми соединениями, которые преобразуются в человеческом организме в мочевую кислоту): к таким продуктам относятся мясо и субпродукты, рыба (особенно речная), спаржа, цветная капуста, брокколи;
- употребление слишком малого количества жидкости.
Симптомы
О наличии в почках камней сообщают следующие признаки:
- Боли в области поясницы, в боку или внизу живота (также могут отдавать в паховую область). Неприятные ощущения обычно усиливаются при физических нагрузках, движении, езде по неровным дорогами, а также после употребления жидкости в большом количестве или спиртного. Боли могут быть периодическими или постоянными (в этом случае они периодами усиливаются, затем стихают, но не проходят полностью). Часто встречающаяся разновидность боли при камнях – почечная колика. Приступ длится от нескольких часов до нескольких дней. Схваткообразные боли то нарастают, то спадают, и временами способны быть настолько сильными, что пациент не может сдержать крика.
- Кровь в моче. Урина может быть интенсивно красной или розоватой. А у некоторых пациентов кровь в моче обнаруживается лишь по результатам анализов.
- Задержка мочеиспускания при наличии позывов. Это опасное состояние, при котором необходимо немедленно обратиться к врачу. Оно обусловлено закупоркой мочевых путей камнями. Самостоятельно опорожнить мочевой пузырь пациент неспособен – требуется установка катетера. Задержка мочеиспускания может сопровождаться рвотой, кожным зудом, диареей, судорогами, головной болью, выделением холодного пота, ознобом, лихорадкой.
- Песок в моче.
- Частые позывы к мочеиспусканию.
- Тошнота и/или рвота.
- Помутнение мочи.
- Боли при мочеиспускании.
- Повышение температуры и артериального давления.
Признаки обычно проявляются при запущенном заболевании. На ранних стадиях патология может длительное время протекать бессимптомно. Поэтому важно ежегодно проходить профилактические осмотры у уролога.
Возможные осложнения
При отсутствии лечения при наличии камней в почках могут возникнуть следующие осложнения:
- нарушение оттока мочи вследствие закупорки мочевыводящих путей камнями;
- инфекции органов мочевыделительной системы;
- хронические воспалительные заболевания почек;
- боли, не проходящие при применении консервативных методов лечения;
- острая почечная недостаточность;
- анемия (развивается при регулярном присутствии крови в моче).
Диагностика
Диагностика заболевания осуществляется урологом, который при необходимости направляет пациента к хирургу. Сначала проводятся сбор анамнеза и осмотр пациента. Затем назначаются следующие обязательные исследования:
- общие и биохимические анализы мочи и крови;
- урография (рентгенологическое обследование мочевыводящих путей);
- УЗИ органов мочевыделительной системы.
Дополнительно могут быть назначены:
- компьютерная томография почек (для оценки размеров и плотности камня и состояния окружающих тканей);
- радионуклидное сканирование почек (для оценки функции почек);
- посев мочи на микрофлору (для выявления инфекции в органах мочевыделительной системы).
Лечение

Хирургическое лечение назначается в следующих случаях:
- при неэффективности консервативной терапии;
- при наличии осложнений.
Перед операцией пациенту назначают антибиотики, антиоксиданты и препараты, улучшающие микроциркуляцию крови.
Хирургическое вмешательство может быть:
- малоинвазивным (малотравматичным, операция производится через небольшие проколы или естественные отверстия);
- традиционным (открытое хирургическое вмешательство осуществляется через разрезы).
К малоинвазивным методам относятся:
- Лапароскопические операции. В области поясницы делают маленький надрез (1-2 см), через который в почку вводят специальный инструмент троакар (представляет собой трубку) и зонд. Если камень небольших размеров, его извлекают сразу, если крупный – предварительно дробят.
- Эндоскопические операции. Такое хирургическое лечение проводится через естественные пути или через небольшие проколы с помощью прибора эндоскопа.
К традиционным хирургическим методам относятся:
- Нефролитомия – операция, при которой камень устраняют из лоханки или чашечек почки;
- Уретеролитотомия – хирургическое удаление камня из мочеточника;
- Пиелолитотомия – устранение образования из почечной лоханки.
К традиционным хирургическим методам прибегают, если камень имеет внушительные размеры или у пациента наблюдается почечная недостаточность.
Профилактика
После операции важно принимать профилактические меры. В противном случае камни могут возникнуть повторно. Профилактика включает в себя:
- Употребление достаточного количества воды (1,5-2 л в день). А в жаркую погоду или при активных физических нагрузках рекомендуется пить раз-два в час (по 100-150 мл воды).
- Соблюдение диеты. Разработку рациона должен осуществлять доктор, учитывая состав камней, а также особенности организма и анамнез пациента.
- Ежедневная физическая активность – для улучшения кровотока. Пеших прогулок будет вполне достаточно. Однако они должны быть регулярными и включать в себя не менее 10 000 шагов в день (необязательно проходить такое количество за один раз).
- Ограничение количества употребляемого спиртного (а лучше вообще от него отказаться).
- Сокращение количества употребляемой соли – для уменьшения нагрузки на почки.
- Избегание переохлаждения.
- Отказ от употребления слишком холодных напитков (особенно тех, что содержат дрожжи: квас, пиво).
- Своевременное лечение заболеваний, особенно инфекционных.
- Ежегодная сдача общего анализа мочи.
- Санаторно-курортное лечение. Пациенту, перенесшему операцию по удалению камней из почек, рекомендуется по возможности ежегодно (1-2 раза) посещать курорты с минеральными водами.
Также доктор может назначить лекарственную терапию, направленную на предупреждение повторного образования камней.
Источник
Почки в норме расположены в специальном мышечном ложе. У здорового человека они не выходят за пределы подреберья, хотя и обладают небольшой подвижностью. Например, при физической нагрузке они могут немного смещаться, но остаются в пределах ложа.
Иногда может происходить значительное смещение парных органов относительно своего местоположения. Такое состояние в медицине получило название нефроптоз или опущение почки. В быту эту патологию называют гуляющая почка.
Это состояние может привести к возникновению различных урологических заболеваний, поэтому важно вовремя обратиться к врачу. Рассмотрим, что способствует возникновению этой болезни, как она проявляется, и как вернуть почку на место.
Нефроптоз: что это такое и отчего возникает
В детском возрасте почки расположены чуть ниже необходимого уровня. Правильное положение они занимают к 10 годам, и сохраняют его на протяжении всей жизни. Удержанию органов на положенном месте способствует внутрибрюшное давление, мышцы поясницы, почечная ножка и жировая капсула. Если эти структуры по каким-либо причинам перестают выполнять свою поддерживающую функцию, то почка опускается или смещается.
Таким образом, нефроптоз — это заболевание, которое характеризуется чрезмерной подвижностью и/или опущением почки на 5 см и более, а также выходом ее за пределы почечного ложа.
Заболевание чаще всего возникает из-за нарушений в работе связочно-поддерживающего аппарата почки. Способствуют этому следующие негативные факторы:
- резкое похудение, что приводит к уменьшению жировой капсулы.
- травмы или заболевания поясничного отдела;
- врожденная слабость соединительной ткани;
- слабые мышцы живота;
- искривление позвоночника, неправильная осанка;
- осложненные или частые роды;
- наследственные патологии скелета;
- поднятие тяжестей, включая силовые виды спорта.
Опущение почки является профессиональным заболеванием манекенщиц, так как у них нередко выявляется недостаток веса. Также в группу риска вошли следующие профессии:
- Парикмахеры, хирурги и другие профессии, связанные с длительным пребыванием на ногах.
- Грузчики и разнорабочие (поднятие тяжестей).
- Дальнобойщики, так как подвергаются постоянной тряске.
- Спортсмены-тяжеловесы.
Нередко нефроптоз справа возникает у подростков, особенно худощавого телосложения. Это связано с активным ростом, и не всегда равномерным развитием скелета.
Чаще всего пациентами уролога по причине блуждающей почки становятся женщины. Как правило, они сталкиваются с этой проблемой во время беременности или из-за многочисленных диет.
Классификация заболевания
В большинстве случаев происходит опущение правой почки, слева эта патология возникает редко. Это происходит из-за того, что левая почка изначально расположена чуть выше правой и имеет более крепкий связочный аппарат.
Существует и двухсторонний нефроптоз. Он в основном вызывается врожденными патологиями скелета, сосудов или связок.
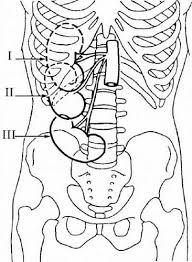
В зависимости от расстояния, на которое опускается почка, различают следующие степени заболевания:
- Начальная стадия болезни — протекает без каких-либо неприятных проявлений. Почка опускается на 4-6 см. Причем нащупать можно только ⅓ органа ниже подреберья и только при вдохе.
- Нефроптоз 2 степени характеризуется опущением почек на уровне двух-трех позвонков. В состоянии лежа они возвращаются на свое место. На этой стадии уже возникают болезненные ощущения и изменения в моче.
- Почки полностью выходят за линию ребер и легко пальпируются даже в лежачем положении. Здесь возможно воспаление органа и его ущемление.
Также заболевание в зависимости от степени подвижности органа делится на 2 вида: фиксирующий или блуждающий.
В первом случае происходит уменьшение жировой связки, почка опускается и фиксируется на одном месте. Во втором варианте связки ослабевают и растягиваются, что позволяет почке «гулять» в области малого таза. Из-за этого может происходить перекручивание сосудов, что приводит к ухудшению кровообращения органа.
Симптомы болезни
Неблагоприятные факторы могут годами подтачивать здоровье пока возникнет болезнь. Незначительное опущение почки никак себя не проявляет. В редких случаях возможен небольшой тянущий дискомфорт при физических нагрузках в области поясницы, но обычно пациенты это принимают за усталость. Нефроптоз 1 степени можно обнаружить только при помощи УЗИ. Происходит это случайно, например, на комплексном медицинском обследовании.
С развитием заболевания начинают беспокоить и неприятные симптомы. Нефроптоз 2 степени характеризуется следующими проявлениями:
- Острые болезненные ощущения возникают при небольших нагрузках. В состоянии покоя может ощущаться тянущая боль в поясничном отделе и мочевом пузыре.
- Кровооснабжение органа ухудшается, что приводит к негативным изменениям в моче (изменение цвета, появление крови).
- Могут возникнуть осложнения, так как функциональность почки нарушена.

Последняя степень болезни характеризуется постоянными болями, которые усиливаются стоя. Человек становится раздражительным, ухудшается сон, страдает работоспособность. На этой стадии могут возникнуть нарушения мочеиспускания, а также неприятные симптомы со стороны ЖКТ. Это тошнота, снижение аппетита, боли в желудке.
Если не обратиться к врачу, то данная патология может привести к очень серьезным проблемам со здоровьем, включая инвалидность. На фоне нефроптоза происходит снижение иммунитета. А это грозит присоединением инфекционно-воспалительных заболеваний, что значительно ухудшает состояние человека.
Особенно тяжело проявляется опущение почки во время беременности. Патология возникает из-за с возросшей нагрузки на организм и гормональных изменений.
Диагностика
На осмотре врач проводит обязательно пальпацию и перкуссию поясничной области. При 2 и 3 стадии почка опускается ниже ребер и ее можно нащупать. Также проводится сбор анамнеза. Обязательно назначаются лабораторные анализы крови и мочи.

Для уточнения диагноза проводится ультразвуковое исследование мочеполовой системы. Его проводят сначала в состоянии лежа, а для более детального исследования почек — в вертикальном положении.
При необходимости пациент направляется на урографию. Это рентгенологическое аппаратное исследование органа, которое проводится с целью определения функциональности опущенной почки и степени заболевания. Если есть подозрения на смещение органа, то могут назначаться исследования других органов.
Методы лечения
При небольшом опущении и отсутствии нарушений в работе почек проводится комплексная консервативная терапия. Но, учитывая, что к урологу часто обращаются со 2 или 3 степенью заболевания, поднять почку на место с помощью консервативных мероприятий не получится. В таком случае рекомендуется хирургическое вмешательство, в ходе которого орган поднимают, фиксируют и дополнительно укрепляют связочный аппарат.
Консервативная терапия
В эту группу относятся больше укрепительные меры, которые помогают сдержать опущение почки и не допустить усугубления болезни.
- ЛФК — направлена на укрепления мышц спины, живота и поясницы.
- Бандажи, корсеты — носятся временно только по назначению врача. Длительное ношение приведет лишь к ослаблению мышечного аппарата и ухудшению самочувствия.
- Исключение тяжелой физической нагрузки.
- Прием препаратов, поддерживающих работу почек.
- Организация правильного и полноценного питания. Жесткие диеты противопоказаны.
В некоторых случаях улучшить ситуацию помогает набор веса до нормальной массы тела. Прием медикаментов направлен только на снижение неприятных симптомов. Лекарства помогают избежать отеков, устраняют спазмы и уменьшают боль.
Хирургическое лечение
При нарушении работы почек, возникновении воспалительного процесса и риска сдавления органа справиться с патологией может только операция. Самостоятельно подняться почки на свое место не смогут, а ослабленные связки не окрепнут от медикаментов и упражнений. Единственный вариант вернуть здоровье и избежать осложнений — нефропексия. Это малотравматичное хирургическое вмешательство, которое проводится лапароскопически (через проколы).
Операция показана при следующих состояниях:
- постоянных болях, а также резких болевых приступах при активности;
- неспособности к активной трудовой деятельности;
- развитии гидронефроза;
- хроническом пиелонефрите;
- почечной гипертонии.
Основная цель операции зафиксировать орган в почечном ложе. После нефропексии, проведенной лапароскопическим способом, восстановительный период составляет всего неделю и проходит без осложнений.
Прогноз и возможные осложнения
Без должного лечения болезнь способна привести к частичной или полной потере работоспособности. При своевременном обращении к специалисту и выполнения всех рекомендаций прогноз благоприятный.
Если игнорировать плохое самочувствие и тянуть с походом к урологу, то частыми осложнениями опущения почки являются:
- Мочекаменная болезнь.
- Гидронефроз.
- Хронический пиелонефрит.
- Почечная недостаточность.
- Гипертония.
- Спазмы или почечные колики.
Очень опасен нефроптоз на поздних стадиях, так как есть риск сдавливания седалищного нерва, а также сморщивания почки. Чем раньше обнаружить патологию, тем благоприятнее будет прогноз.
Профилактика заболевания
Опущения почки можно избежать, если следовать следующим рекомендациям:
- следить за осанкой;
- не использовать диеты или препараты для быстрого похудения;
- делать упражнения на укрепление мышц малого таза и живота;
- не увлекаться силовыми тренировками;
- при поднятии тяжестей, а также в период беременности использовать бандаж;
- исключить из рациона фастфуд.
Большую роль в раннем выявлении заболеваний играют профилактические осмотры. Самолечение в этом случае приведет только к больничной палате и операции.
Если у вас стали возникать боли или дискомфорт в поясничном отделе, а также если ваша деятельность связана с длительным нахождением на ногах или поднятием тяжелых предметов, то обязательно найдите время для посещения уролога.
Источник
