Камень в почке урография
Энциклопедия / Процедуры / Урография
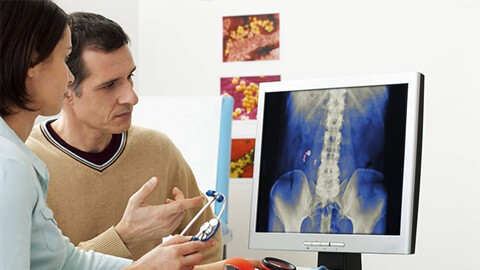
Урография – это рентгеноконтрастное исследование функции почек и мочевыводящих путей, которое применяется для диагностики большинства урологических заболеваний.
Полученная урограмма отлично визуализирует анатомическое положение почек, их форму и размер, позволяет оценить степень функциональности мочевыделительных органов, обнаружить разнообразные патологии (новообразования, камни, очаги воспаления).
Урография бывает:
- обзорной – без введения контраста, по сути это рентгеновский снимок почек и мочевыводящих путей;
- экскреторной (внутривенной) – используется контрастное вещество, которое вводится внутривенно. Это делается для лучшей визуализации.
В качестве контраста при экскреторной урографии используются йодсодержащие препараты. Йод – это вещество, способное вызвать аллергическую реакцию разной степени тяжести. Поэтому за 1-2 дня до обследования обязательно проводят пробу на индивидуальную чувствительность к йоду. Тестирование выполняется в поликлинических условиях под наблюдением медперсонала. При развитии аллергии (крапивница, насморк, отек) пациенту немедленно оказывается квалифицированная помощь. В этом случае введение контрастного препарата строго противопоказано.
В течение 3-х дней до урографии необходимо соблюдать диету, исключающую продукты, которые вызывают брожение и газообразование в кишечнике (овощи, фрукты, кисломолочные продукты, газированные напитки, черный хлеб и др.).
При необходимости накануне процедуры может быть назначена очистительная клизма и прием активированного угля.
За 8 часов до обследования нельзя принимать пищу и пить много жидкости.
Непосредственно перед урографией мочевой пузырь и желудок должны быть пусты.
Урография применяется для диагностики заболеваний органов мочевыделительной системы и назначается врачом-урологом при наличии определенных показаний:
- хронические инфекции мочевыводящей системы;
- почечная колика;
- гематурия (кровь в моче);
- мочекаменная болезнь;
- обструкция (закупорка) мочеточника;
- врожденные аномалии почек;
- патологическая подвижность почек;
- травматические повреждения;
- контроль после хирургического лечения.
К состояниям, при которых проведение урографии не желательно или вовсе категорически противопоказано, относятся:
- аллергия на йодсодержащие препараты;
- беременность на любых сроках;
- разнообразные кровотечения;
- снижение свертываемости крови;
- почечная недостаточность (острая или хроническая форма);
- гломерулонефрит (острое течение);
- тиреотоксикоз;
- терапия сахарного диабета препаратом «Глюкофаг»;
- феохромоцитома (гормонально активная опухоль мозгового вещества надпочечников).
Если нет возможности выполнить урографию (при наличии противопоказаний) данный метод может быть заменен на другие, менее информативные, но более безопасные для конкретного человека исследования: УЗИ почек и мочевого пузыря, КТ или МРТ .
Решение о целесообразности замены или дополнения одного диагностического способа другим принимает лечащий врач, исходя из индивидуальных особенностей больного. В любом случае все обследования направлены на то, чтобы получить как можно больше достоверной информации о состоянии почек и мочевыводящих путей.
От полноты и качества сведений зависит точность постановки диагноза и эффективность назначенного лечения.
Проходить урографию лучше в тех клиниках, которые специализируются на диагностике и лечении урологических патологий.
Перед обследованием необходимо подписать официальное согласие на проведение урографии. Это может сделать сам пациент или его родственники. Затем надо снять с себя все металлические предметы и переодеться в одноразовую медицинскую одежду. Если больного беспокоят сильные боли или чувство страха, ему могут быть предложены успокаивающие и обезболивающие средства.
До введения контрастного препарата выполняется обзорная урография – рентгеновский снимок почек и мочевыводящих путей.
Проведение экскреторной (внутривенной) урографии
Съемка начинается на первых минутах после того, как контраст поступил в кровь, и продолжается от 45 до 60 минут. За это время производится несколько снимков через равные промежутки времени, например, 5-7 минут, затем 12-15, 20-25 и т. д.
При медленном выведении контраста возможно выполнение отсроченной съемки (на 45, 60 минуте). Сколько необходимо сделать снимков, определяет врач-рентгенолог, учитывая особенности заболевания.
Часто во время введения контрастного препарата больные ощущают жжение по ходу вены, тошноту, головокружение или чувство жара во всем теле. Эти реакции считаются нормальными, неприятные симптомы проходят самостоятельно.
На заметку: для ускорения процесса выведения контраста и нейтрализации полученной дозы облучения в первые сутки после обследования рекомендуется пить больше жидкости, лучше молоко и фруктовые соки.
Так как до введения полной дозы рентгеноконтрастного препарата была сделана проба на чувствительность, то аллергия на него развивается крайне редко.
Если предварительное обследование пациента проведено грамотно и не выявило никаких противопоказаний к урографии, то этих и других побочных эффектов обычно не наблюдается.
Источник: diagnos.ru
Источник
Мочекаменная болезнь представляет собой хроническое урологическое заболевание, для которого свойственно формирование камней в почках или мочевыводящих путях из-за нарушения обмена веществ и воспалительных процессов в мочевыводящих путях, большое значение имеет и наследственная предрасположенность.
На сегодняшний день выделяют особенности мочекаменной болезни:
- мужчины болеют чаще, у них признаки заболевания проявляются в несколько раз чаще, чем у женщин;
- болезнь встречается не менее чем у 1-3% населения;
- у людей молодого и среднего возраста камни чаще образуются в почках и мочеточниках, а у детей и людей пожилого возраста – чаще в мочевом пузыре;
- в правой почке камни формируются чаще, чем слева.
Причины мочекаменной болезни
По последним данным образование камней в почках — это комплексный процесс, на который влияет множество факторов:
- Генетическая предрасположенность.
- Нарушения обмена веществ, в частности минерального обмена.
- Особенности питания и плохая экология.
- Нарушения уродинамики (мочевой рефлюкс, аномалии и воспаления мочевых путей, опущения почки).
- Регион проживания – на некоторых территориях вода жесткая и содержит много солей.
- Гормональный дисбаланс, особенно нарушения работы паращитовидной железы.
- Анатомические особенности строения почек и мочевыводящих путей (слабость связок, поддерживающих почку).
- Дефицит веществ, которые замедляют кристаллизацию (цитрат, пирофосфат, нефрокальцин, уропонтин).
- Дегидратация длительное время.
- Воспаление в почечной лоханке.
- Регулярный прием лекарственных средств (сульфаниламидов и тетрациклинов, нитрофурановых совместно с аскорбиновой и другими кислотами, антацидов, ацетилсалициловой кислоты, глюкокортикоидов).
Выделяют камни:
- оксолаты (соли щавелевой кислоты);
- фосфаты;
- ураты – выявляются всего в 6-10% случаев, они состоят из солей мочевой кислоты: урата аммония и натрия, а также дигидрата мочевой кислоты;
- кальциевые – встречаются в 80% случаев. Они могут иметь различную текстуру, размер и форму. Такие камни при мочекаменной болезни у мужчин диагностируют в тех случаях, когда возраст больного превышает 50 лет.
- струвитные – образовываются эти камни из-за инфекций мочевыделительной системы и состоят из отходов жизнедеятельности возбудителей инфекции — магнезио-аммониевых фосфатов. Струвитные камни диагностируют в 10% случаев.
- цистиновые. Выявляют такие камни в 1% от количества всех случаев. Зачастую образовываются они у больных с генетической патологией, для которой свойственно нарушение процесса выведения аминокислоты цистина.
- реже встречаются смешанный состав камней, чаще кальциево-фосфатные камни.
Симптомы
На начальных этапах заболевание может протекать бессимптомно. Размер конкремента не всегда сопоставим с выраженностью жалоб: наиболее крупные конкременты (коралловидный камень) могут длительное время не беспокоить человека, тогда как относительно небольшой конкремент в мочеточнике приводит к почечной колике с выраженными болевыми проявлениями.
Клинические проявления зависят, прежде всего, от локализации камня и наличия или отсутствия воспалительного процесса.
Боль может носить острый (почечная колика) или тупой, ноющий характер. Причиной почечной колики является внезапное нарушение оттока мочи от почки, в результате обструкции мочеточника камнем.
При этом боль носит внезапный характер, с периодами облегчения и повторными приступами.
Локализуется боль в области почки или по ходу мочеточника и имеет типичную иррадиацию вниз в подвздошную, паховую области. Больные ведут себя беспокойно, не находя положения тела, при котором болевые ощущения бы уменьшились.
Тупой, ноющий характер болей характерен для воспалительного процесса на фоне мочекаменной болезни.
Кровь в моче при мочекаменной болезни возникает в результате резкого повышения внутрилоханочного давления (при почечной колике) с формированием пиеловенозного рефлюкса (заброс мочи в венозное русло), что проявляется тотальной макрогематурией после купирования почечной колики.
Также это может возникнуть при прохождении камня по мочеточнику, возможно травмирование последнего.
Нарушение мочеиспускания, в виде частого мочеиспускания, обычно формируется при расположении конкремента в нижней трети мочеточника, мочеиспускательном канале или при наличие крупного конкремента в мочевом пузыре. По этой причине возможна ошибочная гипердиагностика цистита и простатита.
Затрудненное мочеиспускание или прерывание мочеиспускания может иметь место при камнях в мочевом пузыре и уретре.
Пиурия (лейкоцитурия): повышение количества лейкоцитов в моче — указывает на присоединение инфекции мочевых путей.
Анурия постренальная – отсутствие мочи по причине нарушения оттока мочи — возможна при наличии камней обоих мочеточников или при камне мочеточника единственной почки. Постренальная анурия требует неотложных лечебных мероприятий.
Методы обследования
Признаки мочекаменной болезни по своим проявлениям схожи с симптомами других патологий органов забрюшинной области и брюшной полости, поэтому дифференциальная диагностика проводится для исключения состояния острого живота (внематочная беременность, колит, острый аппендицит, радикулит, язва, холецистит).
Осмотр и сбор анамнеза
Для выявления заболевания урологу необходима информация о роде деятельности человека, его стиле питания, особенностях развития и течения заболевания, о приеме лекарственных средств, а также о перенесенных в прошлом операциях, травмах, длительных иммобилизациях.
Признаки болезни – почечная колика в виде острой боли в поясничной области, с иррадиацией в паховую область, мошонку, кровь в моче, нарушения мочеиспускания (дизурические расстройства), отхождения мелких конкрементов с мочой, озноб, тошнота).
Клинические исследования
Они включают биохимию (креатинин, мочевина, мочевая кислота), общий анализ крови и мочи для выявления воспалительного процесса и тяжести почечной недостаточности. Для определения чувствительности к антибиотикам производится посев на микрофлору.
Визуализация камней
- УЗИ.
- Рентгенологическая урография.
- Обзорная рентгенография брюшной полости.
- Радиоизотопное исследование почек.
- КТ.
- МРТ.
УЗИ-признаки камней в почках и мочевом пузыре
- локализация с одной или двух сторон;
- расположение в почечном синусе (в чашечно-лоханочной системе, просвете мочеточника, мочевом пузыре);
- единичные или множественные;
- различной формы (чаще овальной);
- четкие контуры;
- они обладают высокой степенью отражения – гиперэхогенные с акустической тенью;
- хорошо видны с размера 0,4 см (если образование имеет размеры менее 0,5 см без четкой акустической тени – не считается камнем, подозрение на микролит);
- может занимать большой объем почечного синуса – “коралловидный камень”;
- расширение почечно-лоханочной системы выше его стояния;
- длительное течение мочекаменной болезни может привести к трофическим нарушениям паренхимы почки с последующим развитием ее гипотрофии (вторично сморщенная почка) с уменьшением ее размеров.
Наиболее неблагоприятным по прогнозам считается камень расположенный в верхней трети мочеточника.
Общие принципы лечения мочекаменной болезни:
- Обильное питье. Каковы бы ни были причины возникновения мочекаменной болезни, концентрированная моча способствует образованию новых камней или «росту» уже имеющихся. В случае нефролитиаза рекомендуется не менее 2 литров жидкости в течение суток.
- Диета. В зависимости от характера рН и преобладающих солей назначается диета, способствующая растворению мелких камней. Рацион питания может или ускорять их растворение, или способствовать их образованию и рецидиву МКБ даже после выхода камня.
- Физическая активность. Малоподвижность, сидячий образ жизни провоцируют возникновение камней, а ходьба, бег, прыжки – выведению микролитов.
- Фитотерапия: мочегонные, противовоспалительные травы.
- Удаление камня (хирургическими и консервативными методами).
Источник
Рентгенологическое исследование занимает ведущее место в распознавании камней почки и мочеточника. Самым распространенным методом является обзорная урография. С ее помощью можно определить величину и форму камня, а также ориентировочно его локализацию.
Обзорная урография для диагностики камней в почке
Обзорная урограмма должна охватывать всю область почек и мочевых путей с обеих сторон. Не все камни дают тень н, обзорном снимке. Химический состав конкрементов, их величин и локализация чрезвычайно разнообразны. Оксалаты и фосфаты содержат элементы с большой атомной массой и дают интенсивную тень. В 10 % случаев камни на обзорном рентгеновском снимке не видны (уратные, цистиновые и ксантиновые камни) так как их плотность по отношению к рентгеновским лучау приближается к плотности мягких тканей (рентгенонегативньи камни). При аномалии мочевых путей тень конкремента на обзор ном снимке может быть обнаружена вне обычной локализации почек и мочеточников.
Следует иметь в виду, что тень, подозрительная на конкремент почки или мочеточника, может принадлежать инородному телу обызвествленному лимфатическому узлу, камню желчного пузыре и т. д.
В проекции малого таза часто видны округлые тени – флеболиты, похожие на камень. Их отличительной чертой являются правильно круглые, четкие контуры и просветление в центра На основании обзорной урографии ставят диагноз коралловидны камней почек, которые являются слепком чашечно-лоханочной системы и дают плотную тень в области проекции почек за исключением рентгенонегативных камней.
После обзорного снимка мочевых путей обязательно следует производить экскреторную урографию. По ее данным можно установить, относится ли тень, видимая на обзорном снимке к мочевым путям. Экскреторная урография позволяет выявить анатомо-функциональное состояние почек, установить вид лоханки (внутрипочечный или внепочечный) и локализацию конкремент (в лоханке, чашечке или мочеточнике). В тех случаях, когда камень нарушает отток мочи, на экскреторных урограммах обнаруживают изменения чашечно-лоханочной системы (гидрокаликоз, пиелоэктазия).
Как правило, экскреторная урография дает полное представление о функциональной способности почки, Однако после приступа почечной колики почка находится в состояние блокады и временно не функционирует.
При исследовании функциональной способности такой почки большую помощь оказывают изотопные методы исследования.
Ретроградная пиелография для диагностики камней в почке
Ретроградную пиелографию с жидким рентгеноконтрастным веществом или кислородом (пневмопиелографию) производят только в тех случаях, когда остаются сомнения относительно диагноза или тень камня не видна – обычно при рентгенонегативном камне. На ретроградной пиелограмме с жидким рентгено-контрастным веществом такой камень проявляется дефектом наполнения. Однако округлые дефекты наполнения на ретроградной пиелограмме следует интерпретировать очень осторожно, так как при ретроградной пиелографии в мочевые пути вместе с рентгеноконтрастным веществом могут попасть пузырьки воздуха. Нередко после ретроградной пиелографии конкремент импрег-нируется рентгеноконтрастным веществом и становится четко видимым на обзорном снимке.
При ретроградной пиелографии газообразными веществами (кислород или углекислый газ) рентгенонегативный камень в лоханке или чашечке выявляется на фоне газа в виде четкой тени.
Важным методом диагностики почечнокаменной болезни является томография, которая позволяет дифференцировать камень почки от камней желчного пузыря и других не относящихся к мочевой системе теней.
Лoпaткин H.А.
“Обзорная урография для диагностики камней в почке” – раздел Мочекаменная болезнь
Дополнительная информация:
- Диагностика камня в мочеточнике
- Дифференциальная диагностика почечнокаменной болезни
- Вся информация по этому вопросу
Источник
4300 руб.
Поликлиника Отрадное предлагает удобную систему рентгенологического обследования, в том числе с применением контрастных веществ для получения отчетливых снимков. Качественные препараты, современное оснащение рентгенкабинетов и опытный медперсонал гарантируют высокую информативность полученных данных.
Виды урографии
Суть метода сводится к введению в организм специального контрастного препарата, который “подсвечивает” строение мочевыделительной системы, помогает лучше рассмотреть отдельные структурные образования и вынести точный диагноз.
СПРАВКА! Урография почек считается безболезненной процедурой, но может доставить пациенту определенный дискомфорт. По этой причине многие предпочитают заменить ее КТ или МРТ. Однако она выгодно отличается от данных методов своей сравнительной невысокой стоимостью, почти не уступая в результативности.
Существует несколько видов урографии, что позволяет лечащему врачу выбрать оптимальный способ обследования с учетом особенностей каждого пациента.
Обзорная урография
Обзорная урография почек – самая простая и безопасная методика диагностики, так как не требует введения контрастного вещества. Дает общую обзорную картину состояния всей брюшной полости, включая костный аппарат с прилегающими органами, но при этом позволяет выявить только явные патологические изменения (новообразования, камни, обширные деформации, травмы и паразитарные инфекции).
С учетом современной компьютерной техники обзорную урографию можно расценивать как доступный экспресс-метод обследования.
Экскреторная урография
Классический метод контрастной урографии почек подразумевает рентгеновское обследование после предварительного введения внутривенного препарата.
Попадая в кровоток, “контраст” быстро достигает фильтрующей системы почек и полностью заполняет все разветвленное “дерево” мочевыделительной системы, начиная от мельчайших нефронов и заканчивая мочевым пузырем. Это значительно повышает четкость структурных образований на рентгеновском снимке. Рентген в разных проекциях позволяет оценить трехмерную структуру мочевыводящих путей и диагностировать малейшие патологические структуры (опухоли, кисты, камни).
Начиная делать рентген в момент введения контрастного вещества, можно проследить путь его движения и дать оценку физиологической активности мочевыделительной системы.
Внутривенная диагностика
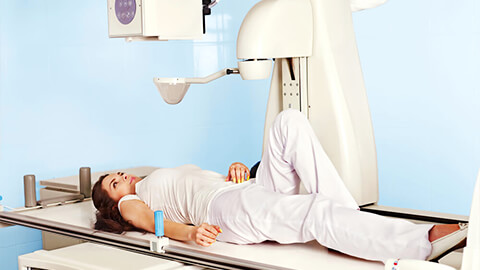
Метод подразумевает длительное введение контрастного вещества через капельницу, поэтому чаще всего применяется в условиях стационара для сбора максимально подробной информации перед серьезным вмешательством (например, перед операцией).
Внутривенная урография почек позволяет не только выявить структурные аномалии, но и с высокой точностью определить такой физиологический параметр, как скорость прохождения мочи по мочевыводящим путям. Тест особенно информативен при сравнении с показателями гемодинамики.
Противопоказания к урографии
Несмотря на массу преимуществ, урография с применением контрастного вещества имеет ряд специфических противопоказаний, которые нельзя игнорировать:
- аллергическая реакция организма на йод (входит в состав контрастных препаратов);
- выраженная почечная, печеночная или сердечная недостаточность;
- беременность;
- гломерулонефрит;
- серьезные эндокринные патологии (декомпенсированный сахарный диабет, гипертиреоз);
- инсульт или инфаркт в анамнезе;
- плохая свертываемость крови;
- отсутствие одной почки (исключение может составить обзорная урография).
ВНИМАНИЕ! Контрастная урография, как разновидность рентгена, подразумевает радиационное облучение организма в малых дозах, поэтому частое обследование, а также обследование на фоне других рентгеновских методик диагностики или лечения нежелательны.
Подготовка к исследованию
Качество картинки напрямую зависит от состояния кишечника и мочевого пузыря. Чтобы свести ошибку диагностики к минимуму, проследите за точным выполнением подготовительных действий, не пренебрегая советами лечащего врача. Особого внимания заслуживает подготовка к исследованию методом внутривенной урографии:
- За 3-4 дня исключите из рациона продукты, вызывающие газообразование (молочные продукты, свежие фрукты и овощи, хлебобулочные изделия, сладости).
- Параллельно с подготовительной диетой начните принимать энтеросорбенты (активированный уголь и подобные ему препараты).
- Последний прием пищи отнесите на время не позднее, чем за 8-12 часов до начала процедуры.
- Накануне исследования воспользуйтесь мягким слабительным для качественного очищения кишечника.
- В день проведения урографии ограничьте потребление воды. Непосредственно перед процедурой по максимуму опорожните мочевой пузырь.
ВНИМАНИЕ! Важным этапом подготовки пациента к урографии являются проведение аллергопробы и анализ на биохимию крови для исключения почечной и печеночной недостаточности. При повышенной нервозности следует принять мягкое успокоительное (желательно посоветоваться с врачом).
Как проводится исследование

То, как проводится урография, напрямую зависит от состояния пациента и выбранной методики:
- Зону обследования освобождают от одежды (не забудьте снять все металлические детали и украшения).
- Прилегающие участки (грудь, область гениталий) прикрывают защитным фартуком.
- Пациент занимает положение у рентген-аппаратом и в момент снимка задерживает дыхание.
- При экстрактной урографии делают перерыв на несколько минут до момента заполнения мочевыделительных путей отфильтрованной мочой с контрастом и повторяют снимки с заполненным мочевым пузырем и в процессе мочеиспускания.
При обзорной урографии снимки делают в положении стоя; при внутривенной диагностике основная масса снимков производится в горизонтальном положении. Рентген делают с определенным интервалом, при необходимости меняя ракурс проекции.
Продолжительность всей процедуры составляет 0,5-1 часа.
Побочные эффекты
Применение контрастных препаратов у некоторых пациентов может вызывать неприятные ощущения:
- жар и жжение во всем теле;
- головокружение и резкую слабость;
- тошноту и повышенное слюноотделение (в редких случаях возможна рвота);
- неприятный привкус во рту;
- тяжесть в голове.
Данные симптомы являются вариантом нормы и быстро проходят после окончания процедуры, не требуя дополнительного лечения.
При проявлении симптомов аллергической реакции (крапивница, отек, спазм горла, анафилактический шок) процедуру немедленно прекращают и проводят реанимационному терапию до восстановления нормальной реакции организма.
Результаты
Итоговый результат выдается в виде рентгеновского снимка на пленочном носителе, в виде фотографии или цифрового изображения. Узнать, что показывает урография, может только врач-рентгенолог или ваш лечащий специалист. Самостоятельная расшифровка данных без соответствующего образования невозможна.
Источник
