Камень в почке рак

Журнал “SonoAce Ultrasound”
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
По данным урологической клиники ММА им. И.М. Сеченова, нефролитиаз отмечается у 11,1% больных с опухолью почки. Сочетание опухоли почки и камня противоположного мочеточника мы наблюдали у 5 (0,6%) больных. Определение рациональной и эффективной тактики лечения у этой категории больных имеет важное практическое значение, так как клинические проявления нефролитиаза и связанные с ним осложнения (атака острого пиелонефрита, анурия, развитие гидронефротической трансформации) могут развиться в оставшейся почке после нефрэктомии по поводу опухоли (Ю.Г. Аляев, Е.И. Андриеш, 1992; М.Ф. Трапезникова и соавт., 1995). При сочетании опухоли и камня мочеточника на противоположной стороне следует в первую очередь определить последовательность проведения лечебных мероприятий. Мы считаем, что оперативное вмешательство по поводу опухоли (нефрэктомия или органосохраняющая операция) должно осуществляться только после восстановления пассажа мочи с противоположной стороны. Приводим наблюдение сочетания опухоли почки больших размеров и камня противоположного мочеточника.
Клиническое наблюдение
Больная, 33 года, поступила в урологическую клинику ММА им. И.М. Сеченова в ноябре 1999 г. с жалобами на тупую боль в поясничной области слева. Впервые приступообразную боль в поясничной области отметила в 1996 г. При обследовании выявлен камень правой почки. В октябре 1999 г. стала отмечать тупую боль в поясничной области слева, имел место эпизод тотальной макрогематурии с червеобразными сгустками.
При поступлении состояние удовлетворительное, АД 130/80 мм рт. ст., живот мягкий, безболезненный, в левой подреберной и подвздошной области прощупывается малоподвижное, с неровной поверхностью, плотное объемное образование. Симптом Пастернацкого отрицательный с обеих сторон. Мочеиспускание не нарушено.
Анализ крови: эритроциты – 4,5 млн, Нв – 11,9 г %, лейкоциты – 8500, СОЭ – 23 мм/ч, содержание в сыворотке крови мочевины – 7 мг %, креатинина – 1,2 мг %, мочевой кислоты – 5 мг % , глюкозы – 121 мг %. Анализ мочи: лейкоциты 2-5 в поле зрения, эритроциты – единичные в поле зрения, рН – 5, уд. вес 1004 – 1017 при диурезе 650 мл.
При УЗИ справа определяется выраженная дилатация чашечно-лоханочной системы – лоханки до 3,5 см, чашечек до 3 см (рис. 1).
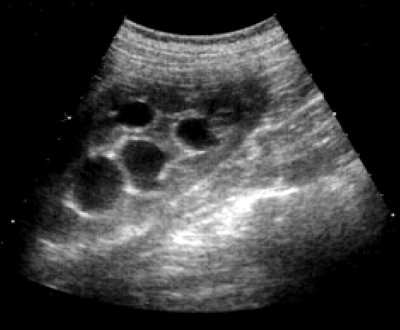
Рис. 1. Дилатация чашечно-лоханочной системы правой почки.
Слева всю почку занимает объемное образование неоднородной структуры размером 14 х 7,5 см (рис. 2).
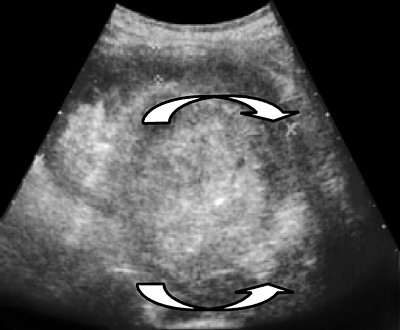
Рис. 2. Опухоль, занимающая всю левую почку и распространяющаяся за ее пределы.
При допплерографии сосудов почек – слева повышение линейной скорости кровотока с увеличением периферического сопротивления, признаки экстравазального сдавления венозного коллектора; справа магистральные и паренхиматозные сосуды без патологических изменений.
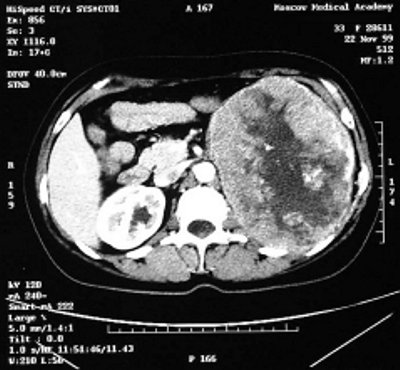
На обзорном снимке мочевой системы в проекции нижней трети правого мочеточника определяется тень, подозрительная на конкремент размером до 0,7 см. На серии экскреторных урограмм справа чашечно-лоханочная система и мочеточник расширены, определяется симптом Лихтенберга; слева чашечно-лоханочная система резко деформирована, расположена на уровне поперечного отростка L4, пассаж контрастного вещества по мочеточнику сохранен (рис. 3 а,б). При рентгенографии костей скелета патологических изменений не выявлено. При компьютерной томографии левая почка увеличена (16 х 11,5 х 22 см) за счет объемного образования. Опухоль тесно прилежит к селезенке, диафрагме, поясничной мышце, граница между ними четко не определяется. Данных за наличие увеличенных лимфатических узлов и тромбоз нижней полой вены нет (рис. 3 в).При ангиографии подтвержден диагноз опухоли левой почки (рис. 3 г). При рентгенографическом исследовании толстой кишки данных за прорастание опухоли не получено. Диагноз: опухоль левой почки T4N0M0, нефролитиаз, камень правого мочеточника.
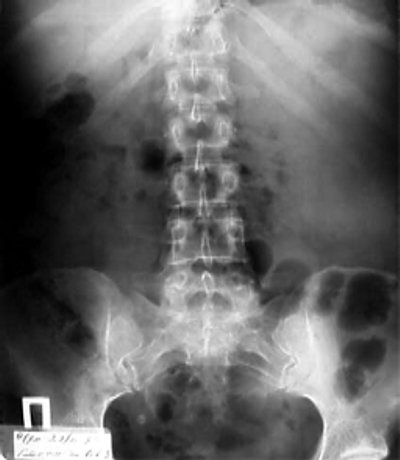
а) Обзорный снимок мочевой системы: камень нижней трети правого мочеточника.
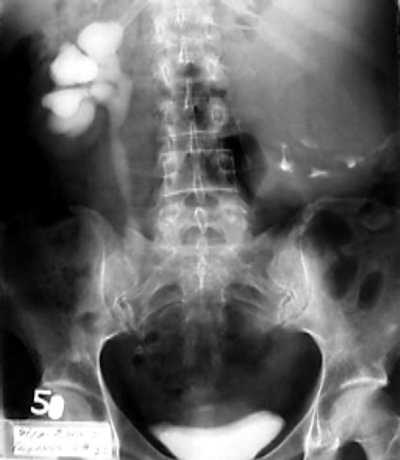
б) Экскреторная урограмма: гидронефротическая трансформация справа, деформация чашечно-лоханочной системы слева.

в) Компьютерная томограмма: опухоль левой почки.
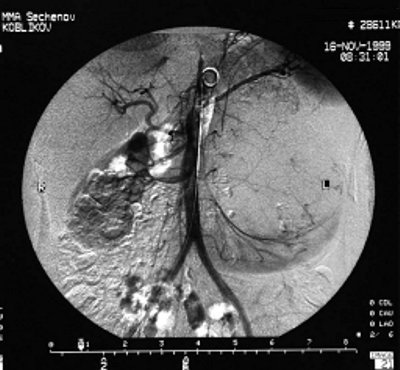
г) Обзорная аортограмма: опухоль левой почки.
Учитывая выраженную дилатацию чашечно-лоханочной системы и нарушение пассажа мочи, произведено дренирование правой почки катетером-стентом. В связи с длительным нахождением камня в мочеточнике, опасностью окклюзии последнего фрагментами дезинтегрированного конкремента при функционально неполноценной противоположной почке, уретеролитотомия была признана более предпочтительной, чем ДУВЛ.
4.11.99 г. уретеролитотомия справа. Удален конкремент бурого цвета размером 0,8 х 0,4 см. Послеоперационный период без осложнений.
При динамическом УЗИ и на экскреторных урограммах дилатация чашечно-лоханочной системы справа уменьшилась, мочеточник не расширен, пассаж по нему восстановлен.
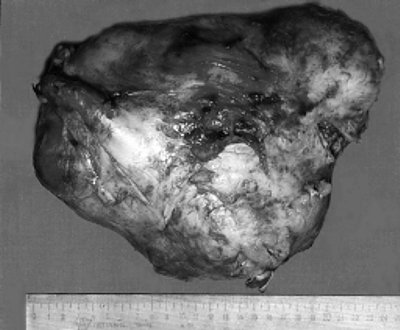
7.12.99 г. нефрэктомия слева, парааортальная, аортокавальная и прекавальная лимфаденэктомия. Оперативное вмешательство было сопряжено со значительными техническими трудностями, связанными с большими размерами (опухоль занимала всю операционную рану, полностью прикрывала аорту, нижнюю полую вену и распространялась в полость таза) и тесным взаимоотношением опухоли с окружающими тканями и органами (поясничной мышцей, селезенкой, нисходящим отделом толстой кишки, поджелудочной железой). Удалена почка с опухолью единым блоком с фасциями и паранефральной клетчаткой размером 24 х 17 х 11 см (рис 4).
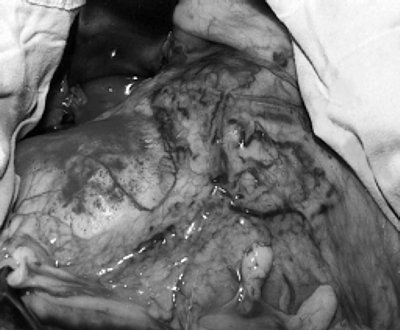
а) Опухоль почки, занимающая всю операционную рану, прикрывающая аорту и нижнюю полую вену.
Гистологическое заключение: опухоль представлена всеми типами почечноклеточного рака преимущественно низкой степени дифференцировки; в лимфатических узлах метастазов не обнаружено (pT4N0M0G3).
Послеоперационный период протекал без осложнений, рана зажила первичным натяжением. Больная выписана на 16-е сутки в удовлетворительном состоянии.
Обсуждение
Особенности данного наблюдения – сочетание камня мочеточника и опухоли больших размеров противоположной почки, которое ставило под сомнение возможность радикального оперативного пособия. При этом необходимо было определить последовательность и характер лечебных мероприятий. В связи с предстоящей нефрэктомией слева и выраженными проявлениями почечнокаменной болезни справа (нарушение оттока мочи, гидронефротическая трансформация), обусловленными камнем мочеточника, решено первоначально удалить конкремент и восстановить пассаж мочи для исключения осложнений в единственной почке в раннем послеоперационном периоде. Учитывая локализацию конкремента в нижней трети мочеточника, опасность длительной миграции осколков, угрозу возникновения “каменной дорожки” и окклюзии мочевых путей на фоне гидронефротической трансформации при наличии опухоли противоположной почки, уретеролитотомия признана более предпочтительной, чем ДУВЛ. Удаление камня мочеточника и восстановление оттока мочи создало благоприятные условия для радикальной нефрэктомии с противоположной стороны и обеспечило гладкое течение послеоперационного периода.
Литература
- Аляев Ю. Г., Андриеш Е. И. Сочетание нефролитиаза и рака почки / Пленум всероссийского научного общества урологов. – Ростов-на-Дону, 1992. – С. 5-6.
- Трапезникова М. Ф. и соавт. Тактика лечения больных при сочетании опухоли почки и мочекаменной болезни // Урол. и нефрол. – 1995. – N 6. – С. 18-22.

Журнал “SonoAce Ultrasound”
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Источник
Существуют противоречивые данные о влиянии мочекаменной болезни на риск развития рака почки и верхних мочевых путей. Большинство исследователей придерживаются мнения, будто имеется определенная связь между этими заболеваниями и врач должен принять необходимые меры по выявлению возможного злокачественного заболевания почки и верхних мочевых путей у больных мочекаменной болезнью на самых ранних стадиях. Однако патофизиологические механизмы, которые могут лежать в основе развития рака почки и уротелиального рака у больных мочекаменной болезнью, остаются неизученными.
Согласно данным эпидемиологических исследований, распространенность мочекаменной болезни (МКБ) в экономически развитых странах колеблется в пределах 4–20% [1].
В некоторых работах на основании описания отдельных клинических случаев [2, 3], исследований типа «случай–контроль» [4], а также когортных эпидемиологических исследований [5, 6] высказываются предположения о существовании некой взаимосвязи между МКБ и вероятностью развития рака мочевыводящей системы и почки. Как известно, камни, длительно находящиеся в мочевыводящих путях, могут не только в значительной мере нарушать функцию почки, но и приводить к развитию органических изменений как в самом органе, так и в чашечно-лоханочной системе, мочеточнике, а также в мочевом пузыре. Изучение данной проблемы представляет научно-практический интерес как в отношении вопросов патогенеза, морфогенеза, особенностей клинического течения, диагностики этих форм новообразований, так и в плане определения рациональной лечебной тактики.
Похожие сообщения в виде описания случаев развития уротелиального рака у пациентов с МКБ и гидронефротической трансформацией встречаются и в других работах [7]. A. Jain и соавт. [8] делятся опытом ведения четырех пациентов с коралловидными камнями и инцидентальным плоскоклеточным раком лоханки почки. C. Yeh и соавт. [9] сообщают о 47 пациентах, которым была выполнена нефрэктомия по поводу МКБ и нефункционирующей почки. У 24 из них патоморфологами был диагностирован рак мочевыводящих путей (переходно-клеточный рак – 17 пациентов, почечно-клеточный – 5, плоскоклеточный – 1, эпидермоидный – 1). Авторы обращают особое внимание на необходимость детального гистологического исследования образцов тканей, удаленных по поводу нефункционирующей почки [9]. Описаны клинические наблюдения, в которых диагноз переходно-клеточного уротелиального рака был установлен во время выполнения чрескожной нефролитотрипсии с биопсией [10]. По данным Ю. Г. Аляева и соавт., из 1355 больных опухолью почки сочетание с МКБ имело место у 145. Среди них у 5 (3,4%) пациентов гистологически опухоль имела строение папиллярного уротелиального рака [11].
Одно из первых и наиболее подробных описаний на значительной выборке пациентов, имевших сочетание МКБ и различных морфологических вариантов рака почки, лоханки, мочеточника и мочевого пузыря, было сделано группой исследователей во главе с W. Chow [5]. Авторами было проведено когортное исследование популяционного уровня, в котором приняли участие 61 144 пациента, госпитализированных в шведские клиники с диагнозом «МКБ: камень почки» или «МКБ: камень мочеточника». В исследование вошли 41 527 мужчин и 19 617 женщин, средний возраст которых составил 49,1 и 46,1 года соответственно. Значительное число случаев диагностики рака лоханки/мочеточника и мочевого пузыря отмечалось в период с 1-го по 25-й год наблюдения. При этом риск развития указанных заболеваний был более чем в 2 раза выше у женщин, чем у мужчин. Большинство из указанных опухолей было представлено переходно-клеточным гистологическим вариантом рака (71% из опухолей лоханки и мочеточника, 90,3% опухолей мочевого пузыря) или плоскоклеточным (17,4 и 5,3% опухолей соответственно).
В соответствии с полученными данными риск развития рака лоханки/мочеточника увеличивался в 2–3 раза у пациентов в возрасте 40 лет и старше. Кроме того, в группе пациентов «50 лет и более» указанный риск был выше на 40–50%. Применительно к почечно-клеточному раку можно сказать, что риск развития данного заболевания не отличался ни в возрастных, ни в гендерных группах. Однако необходимо указать, что некоторое увеличение вероятности обнаружения почечно-клеточного рака (на основании историй болезни 5 пациентов) наблюдалось у больных, возраст которых на момент включения в исследование не превышал 30 лет.
Риск развития рака лоханки/мочеточника был выше среди пациентов, госпитализированных изначально по поводу камней почки, чем по поводу конкрементов мочеточника. В то же время рак мочевого пузыря был диагностирован с одинаковой частотой у пациентов с камнями как почки, так и мочеточника. Более того, риск развития рака мочевого пузыря был практически в 3 раза выше у пациентов, которые были ранее госпитализированы по поводу камней мочевого пузыря.
Для того чтобы оценить, насколько важную роль в развитии онкологического процесса играло наличие у пациента конкрементов в сочетании с инфекцией мочевыводящих путей (ИМВП), авторами была проведена стратификация больных по наличию или отсутствию ИМВП на момент госпитализации. Установлено, что пациенты с ИМВП были более подвержены риску развития рака лоханки/мочеточника и мочевого пузыря, чем те из них, которые имели только конкременты той или иной локализации без ИМВП. Относительно почечно-клеточного рака необходимо подчеркнуть, что на вероятность его развития не влиял ни уровень локализации камня, ни наличие сопутствующей ИМВП.
Предшествовавшие манипуляции по поводу камней мочевыводящих путей не повышали вероятность развития какого-либо варианта рака. Среди 33 пациентов (у которых была указана сторона поражения) у 20 (60,6%) опухоль и конкремент находились на одной и той же стороне. У 5 пациентов наблюдалась билатеральная локализация конкрементов.
В заключение W. Chow и соавт. пришли к следующим выводам:
- у большинства пациентов с раком лоханки/мочеточника камень был локализован на одноименной стороне. Подобную клиническую картину наблюдали C. Leong и соавт.: у 35% пациентов камень и переходно-клеточный рак почки располагались в ипсилатеральной почке [12]. Аналогичные данные были получены в эксперименте на животных в работах других авторов [13, 14];
- женщины были более подвержены раку лоханки/мочеточника и мочевого пузыря, чем почечно-клеточному раку;
- наличие сопутствующей ИМВП больше способствовало развитию онкологического процесса лоханки/мочеточника и мочевого пузыря, чем наличие только камней соответствующей локализации;
- оперативное вмешательство по поводу конкремента мочевыводящих путей в анамнезе не повышало вероятность развития рака лоханки/мочеточника и мочевого пузыря;
- все вышеперечисленные риски сохраняют свою актуальность и на протяжении более чем 10 лет динамического наблюдения за пациентами.
Несколько отличные результаты были получены в работе S. Chung и соавт. [15]. В исследовании типа «случай–контроль» было показано, что пациентам с раком почки (n=1308) в 3,18 раза чаще ставили диагноз МКБ, чем больным группы сравнения (n=6540).
В отношении половых различий авторы получили данные, сходные с результатами W. Chow [5], а именно: у женщин с МКБ рак развивается в 3,59 раза чаще [15].
Одно из последних сообщений о сочетанных заболеваниях мочевыводящих путей – ретроспективное когортное исследование, проведенное L. Sun и соавт. в Тайване [6]. Актуальность такого рода научных работ объясняется распространенностью МКБ в этой стране и соседних регионах. Анализу подвергнуты истории болезней 21 862 пациентов за период с 1997 по 2010 г. С целью увеличения статистической мощности исследования в группу сравнения включены в два раза больше пациентов (43 724), не имевших МКБ. Более половины больных с камнями мочевыводящей системы были старше 50 лет, 79,5% из них – мужчины. Средний возраст пациентов группы наблюдения составил 46,9±14 лет, группы сравнения – 46,4±14,5 лет.
Соотношение коэффициентов заболеваемости рака мочевыводящих путей среди пациентов, имевших в анамнезе МКБ, было в 5,13 раза выше, чем аналогичный показатель среди пациентов, не имевших конкрементов (4,67 против 0,91 на 10 тыс. человеко-лет). В соответствии с регрессионным анализом пропорциональных рисков Кокса после приведения к единому показателю по возрасту, полу, социально-экономического статусу и сопутствующим заболеваниям были получены данные, согласно которым у пациентов с камнями мочевыводящих путей в анамнезе риск развития рака мочевыводящих путей в 4,66 раза выше, чем у пациентов без МКБ. В целом соотношение коэффициентов заболеваемости камнями мочевыводящих путей было значительно выше у женщин (11,8 против 4,3), хотя отношение рисков по раку мочевыводящих путей было на 38% выше у мужчин.
У пациентов с расположением камня в нижних мочевыводящих путях вероятность развития рака была в 4,64 раза выше, чем в группе сравнения, с камнями в верхних отделах мочевыводящих путей – в 4,63 раза выше. Кривая Kaplan–Meier показала, что вероятность наличия онкологического заболевания у пациентов с камнями мочевыводящих путей на 0,73% выше, чем у пациентов группы сравнения (р<0,0001), что, возможно, указывает на наличие прямой связи между данными заболеваниями.
Таким образом, по результатам проведенных исследований выявлено, что между такими заболеваниями, как МКБ и рак различных отделов мочевыводящих путей, существует определенная зависимость и врач должен принимать необходимые меры по выявлению возможного злокачественного заболевания мочевыводящих путей на самых ранних стадиях. Нередко диагноз рака мочевыводящих путей ставится либо на основании данных гистологического исследования удаленной почки по поводу иного заболевания, либо при чрескожных вмешательствах, когда хирурги, зная о потенциальной возможности наличия у пациента с МКБ рака мочевыводящих путей, проводят биопсию со срочным гистологическим исследованием.
Онкологическая настороженность должна быть проявлена в отношении пациентов обоих полов, но в особенности женского, поскольку доказано, что именно у женщин данное заболевание развивается чаще. Подобная гендерная особенность остается до конца не изученной, хотя высказывается предположение, будто в ее развитии не последняя роль принадлежит ИМВП у женщин [16].
Остаются неизученными патофизиологические механизмы, которые могут лежать в основе развития рака мочевыводящих путей. Необходимо провести дополнительные исследования и оценить возможный вклад следующих факторов: наличие у пациента рецидивирующих камней мочевыводящих путей, метаболический статус, состав конкрементов и сочетание последних с ИМВП [6]. Кроме того, недостаточно научных данных о том, какой должна быть лечебно-диагностическая тактика в отношении пациентов, страдающих МКБ и различными морфологическими формами рака почки и верхних мочевых путей.
1. Trinchieri A. Epidemiology of urolithiasis. Arch. Ital. Uro. Androl. 1996;68(4):203–249.
2. Sisodia S.M., Khan W.A., Bhavsar S.P. Incidental primary papillary mucinous adenocarcinoma of the renal pelvis in a case of non-functioning kidney due to chronic pyelonephritis and pelvic calculus. Saudi J. Kidney Dis. Transpl. 2012;23(3):592–593.
3. Paonessa J., Beck H., Cook S. Squamous cell carcinoma of the renal pelvis associated with kidney stones: a case report. Med Oncol. 2011;28(1):392–394.
4. Zarzour A.H., Selim M., Abd-Elsayed A.A., Hameed D.A., Abdelaziz M.A. Muscle invasive bladder cancer in Upper Egypt: the shift in risk factors and tumor characteristics. BMC Cancer. 2008;8:250.
5. Chow W.H., Lindblad P., Gridley G., Nyren O., McLaughlin J.K., Linet M.S., Pennello G.A., Adami H.O., Fraumeni J.F. Risk of urinary tract cancers following kidney or ureter stones. J. Natl. Cancer. Inst. 1997;89(19):1453–1457.
6. Sun L.M., Lin C.L., Chang Y.J., Liang J.A., Liu S.H., Sung F.C., Kao C.H. Urinary tract stone raises subsequent risk for urinary tract cancer: a population-based cohort study. BJU Int. 2013;112(8):1150–1155.
7. Fekak H., Rabii R., Moufid K., Joual A., Dahami Z., el Mrini M. Unusual clinical presentations of tumours of the renal pelvis. Report of two cases. Prog Urol. 2002;12(3):482–485.
8. Jain A., Mittal D., Jindal A., Solanki R., Khatri S., Parikh A., Yadav K. Incidentally detected squamous cell carcinoma of renal pelvis in patients with staghorn calculi: case series with review of the literature. ISRN Oncol. 2011;620574.
9. Yeh C.C., Lin T.H., Wu H.C., Chang C.H., Chen C.C., Chen W.C. A high association of upper urinary tract transitional cell carcinoma with nonfunctioning kidney caused by stone disease in Taiwan. Urol. Int. 2007;79(1):19–23.
10. Katz R., Gofrit O.N., Golijanin D., Landau E.H., Shapiro A., Pode D., Meretyk S. Urothelial cancer of the renal pelvis in percutaneous nephrolithotomy patients. Urol. Int. 2005;75(1):17–20.
11. Alyaev Yu.G., Grigoryan Z.G., Krapivin A.A. Renal tumor in combination with urolithiasis. Monograph. M: Klinika urologii MMA im. I.M. Sechenova. 2005:224 p. Russian (Аляев Ю.Г., Григорян З.Г., Крапивин А.А. Опухоль почки в сочетании с мочекаменной болезнью. Монография. М: Клиника урологии ММА им. И.М. Сеченова. 2005:224 с.).
12. Leong C.H., Lim T.K., Wong K.K., Ong G.B. Carcinoma of the renal pelvis: an analysis of the diagnostic problems in 23 cases. Br. J. Surg. 1976;63(2):102–106.
13. Okumura M., Hasegawa R., Shirai T., Ito M., Yamada S., Fukushima S.Relationship between calculus formation and carcinogenesis in the urinary bladder of rats administered the non-genotoxic agents thymine or melamine. Carcinogenesis. 1992;13(6):1043–1045.
14. Ogasawara H., Imaida K., Ishiwata H., Toyoda K., Kawanishi T., Uneyama C., Hayashi S., Takahashi M., Hayashi Y. Urinary bladder carcinogenesis induced by melamine in F344 male rats: correlation between carcinogenicity and urolith formation. Carcinogenesis. 1995;16(11):2773–2777.
15. Chung S.D., Liu S.P., Lin H.C. A population-based study on the association between urinary calculi and kidney cancer. Can. Urol. Assoc. J. 2013;7(11–12):716–721.
16. Yoshikawa T.T., Nicolle L.E., Norman D.C. Management of complicated urinary tract infection in older patients. J. Am. Geriatr. Soc. 1996;44(10):1235–1241.
Аляев Ю.Г. – д.м.н., профессор, директор клиники и заведую-
щий кафедрой урологии Первого МГМУ им. И.М. Сеченова, член-корр. РАН
Пшихачев А.М. – к.м.н., докторант НИИ уронефрологии и репродуктивного здоровья человека Первого МГМУ
им. И.М. Сеченова; e-mail: pshich@yandex.ru
Шпоть Е.В. – к.м.н., доцент кафедры урологии Первого МГМУ им. И.М. Сеченова; e-mail: shpot@inbox.ru
Акопян Г.Н. – к.м.н., доцент кафедры урологии Первого МГМУ им. И.М. Сеченова; e-mail: docgagik@mail.ru
Проскура А.В. – ординатор кафедры урологии Первого МГМУ им. И.М. Сеченова; e-mail: proskura777@yandex.ru
Источник