Камень в почке цирроз почек
Цирроз печени
При циррозе печени нет ни одной системы, которая не была бы вовлечена в процесс, поэтому клиническая картина полиморфна, но имеются и общие проявления, которые зависят от тяжести поражения печени и формы цирроза по этиологии. Заболевание развивается постепенно, медленно, но неуклонно прогрессирует, с чередованием улучшения и ухудшения состояния больных. В трети случаев цирроз клинически проявляется только в стадию декомпенсации.
Компенсированный цирроз печени (латентная форма) чаще выявляется при профилактических осмотрах, так как клинические проявления выражены слабо и малоспецифичны. Самым главным симптомом является увеличение печени, край ее закруглен, уплотнен, слабо- или безболезненный. Спленомегалия в эту стадию выявляется редко и служит признаком начинающейся портальной гипертензии, но вероятнее всего с надпеченочным блоком. Больше беспокоят диспепсические расстройства: метеоризм, запоры, чередующиеся с поносами. Характерным является астено-вегетативный синдром: потливость, гиперемия кожи, приступы тахикардии, нарушение сна, зуд кожи, парестезии, тремор пальцев рук, судороги икроножных мышц. В лабораторных исследованиях крови отклонений от нормы еще нет, но имеется тенденция к диспротеинемии, снижению осадочных проб, особенно сулемовой, коагуляционных проб, повышению активности аминотрансфераз, связанного билирубина, печеночных ферментов.
Субкомпенсированный цирроз имеет уже четкие клинические проявления. Беспокоят слабость и быстрая утомляемость, раздражительность, пониженный аппетит, тошнота, рвота, метеоризм, горечь во рту, непереносимость жирной пищи, выпечки, алкоголя. Боли тупые, ноющие в правом подреберье и эпигастрии. Характерные стойкие проявления: гепатомегалия (печень увеличена, плотная, болезненная при пальпации, поверхность ее, неровная, край закруглен); спленомегалия. Часто отмечается субфебрилитет, кожа сухая, желтовато-серого цвета. На верхней половине туловища и шее образуются телеангиэктазии, кожа ладоней эритемна («печеночные ладони»). Часто отмечаются носовые кровотечения. Могут появляться первые признаки портальной гипертензии, вызванной внутрипеченочным блоком: варикозное расширение вен туловища и пищевода, обычно без кровотечений, асцит еще не выражен, но при УЗИ выявляется. Астено-вегетативный синдром усугубляется, нарушение сна приобретает характерную особенность: бессонница ночью и сонливость днем. Кожный зуд и парестезии становятся выраженными, особенно ночью. Постепенно нарастают явления психоорганического синдрома в виде снижения памяти, инертности мышления, склонности к детализации, обидчивости и подозрительности, склонности к конфликтам и истерии.
Лабораторные изменения выражены четко: проявляются диспротеинемией за счет гипоальбуминемии и гипергаммаглобулинемии, снижением осадочных проб, особенно сулемовой, коагуляционных проб со снижением фибриногена, протромбина и др. Вырастают показатели связанного билирубина, аминотрансфераз, печеночных ферментов.
Декомпенсированный цирроз печени сопровождается, усугублением всей вышеперечисленной симптоматики и лабораторных изменений. Развиваются резкая слабость, рвота, поносы, похудание, атрофия мышц. Характерны проявления портальной гипертензии: паренхиматозная желтуха, асцит, варикозное расширение вен туловища, пищевода и желудка, часто с кровотечениями. Постепенно развиваются адинамия, постоянная сонливость, расстройства сознания, вплоть до комы. Развивается гепаторенальный синдром. Часто присоединяется инфекция с развитием пневмоний, перитонита, сепсиса, туберкулеза.
В зависимости от этиологической формы цирроза печени выявляют другие специфические проявления, позволяющие их дифференцировать.
Алкогольный цирроз печени – чаще развивается у мужчин, но тяжелее протекает у женщин. Для развития цирроза нет необходимости массивной алкогольной интоксикации и характера напитков, цирроз может развиться даже при регулярном употреблении только пива. При регулярном употреблении алкоголиком (не путайте с бытовым пьянством, при котором нет алкогольной зависимости) мужчиной 50 мл спирта, а женщиной – 20 мл спирта в сутки цирроз гарантирован в течение ближайших 10 лет.
Специфические его проявления: ранее выпадение волос на голове, вплоть до алопеции, скудность оволосения в подмышечных впадинах и на лобке, у мужчин часто гинекомастии и атрофия яичек; могут развиваться полиневриты, атрофия мышц плечевого пояса, контрактура Дюпюитрена. Лицо одутловатое, цвет кожи неравномерный, с сизыми пятнами и носом, часто кожа бугристая. Телеангиэктазии и эритема ладоней не выражены, но ногти часто белого цвета. Портальная гипертензия развивается в 100% случаев в ранние сроки.
Активные формы цирроза печени представляют собой полиэтиологическую группу, которую объединяет наличие хронического гепатита, на фоне которого развивается цирроз. Наиболее часто имеет место активный цирроз на фоне гепатита В и С, а также при длительном применении гепатотоксичных препаратов, в том числе и лекарственных (хлорированные углеводороды, дифенилы, фосфор, метотрексат, растительные яды, фторотан, изониазид, ингибиторы, МАО, метилдофа, нитрофураны и др.);
Активный цирроз печени, вызванный вирусными гепатитами, чаще развивается у мужчин. Маркерами этой формы гепатита являются: поверхностноактивный антиген к вирусу гепатита В – HBsAg и сердцевинному антигену HBcAg. Проявляются повышением температуры тела, рант ним появлением многочисленных телеангиэктазий, желтухой, ростом аминотрансфераз в 5-10 раз выше нормы.
Активный цирроз печени аутоиммунного генеза развивается чаще у женщин, может быть вызван и вирусным гепатитом, но характерно сочетание с другими аутоиммунными системными заболеваниями. Течение очень активное, декомпенсация и портальная гипертензия развиваются очень быстро. При исследовании крови выявляют аутоиммунные нарушения, высокую гаммаглобулинемию, гиперпротеинемию.
Первичный билиарный цирроз печени развивается в основном у женщин в климактерическом периоде. Начинается исподволь с кожного зуда, усиливающегося ночью, развитие идет очень медленно, желтуха и компенсация появляются поздно, портальная гипертензия практически не отмечается. Цирроз часто сочетается с болезнями Шергена и Рейне Часто формируется остеопороз, вплоть до спонтанных переломов костей, преимущественно шейки бедра и позвоночника.
Вторичный билиарный цирроз печени формируется на фоне холангита, холестаза, холангиолита: озноб, повышение температуры, лейкоцитоз, желтуха, болевой синдром.
Характерно повышение активности щелочной фосфотазы, 5-нуклеотиазы, гиперлипидемии. Декомпенсация развивается поздно.
Тактика: наблюдение и лечение гастроэнтерологом; в хирургической помощи больной нуждается только при возникновении пищеводного или желудочного кровотечения. При портальной гипертензии вопрос об обследовании и оперативном лечении решают индивидуально в центре гепатологии.
[11], [12], [13], [14], [15]
Цирроз легких
Пневмосклероз (фиброз, цирроз) – развитие рубцовой ткани в легких с нарушением их функции, являющееся следствием (исходом) хронических воспалений и неблагоприятных воздействий (пыль, уголь, аллергены и др.). Пневмосклероз считается обратимой формой рубцовых изменений в легких, например, при: бронхитах, бронхоэктатической болезни и большинством пульмонологов, особенно в англоязычной литературе, рассматривается как симптом регенераторного пролиферативного воспаления. При формировании необратимой дегенерации используют термины пневмофиброз или пневмоцирроз.
Эти разногласия внесли сложность в классификацию склеротических процессов в легких:
- По этиологии цирроз легких делят на: инфекционные специфические (метатуберкулезный, сифилитический, микотический, паразитарный); неспецифические (гноеродные и вирусные); посттравматические, в том числе и после аспирации, инородных тел, ожогов; токсические; пневмокониотические; дистрофические (при лучевых пневмонитах, амилоидозе, оссификации); аллергические экзогенты (лекарственные, грибковые и др.) и эндогенные (фиброзирующие альвеолиты Хашена-Рича, Гудпасчера, Картагенера, при коллагеновых болезнях, гемосидерозе либо при эозинофильной пневмонии, гранулематозе Вегенера, саркоидозе Бека и др.); кардиоваскулярные (при пороках сердца, сопровождающихся легочной гипертензией, сосудистых расстройствах малого круга кровообращения).
- По патогенезу выделяют: воспалительные склеротические процессы (бронхогенные, бронхоэктатические, бронхиолярные, постпневмонические, плеврогенные); ателектатические (при инородных телах, длительных ателектазах легкого, бронхиогенном раке); лимфогенный (в основном кардиоваскулярной этиологии); иммунный (при ограниченных или диффузных альвеолитах).
- По морфологическому признаку различают диффузные процессы (сетчатые, лимфогенные, альвеолярные, миофиброз, бронхиол и мелких бронхов) и локальные (воспалительные, фиброателектатические, диспластические, аллергические гранулематозные).
- По состоянию функций легких цирроз легких может протекать без нарушения функции лёгких и с нарушением вентиляции по обструктивному, рестриктивному и смешанному типам; с легочной гипертензией и без нее.
- По течению цирроз легких может быть прогрессирующим и непрогрессирующим.
Учитывая то, что склеротические изменения в легких являются исходом или проявлением многих заболеваний легочной и сердечно-сосудистой системы, специфических проявлений этой патологии нет, но она должна быть выявлена, так как является грозным осложнением, которое может давать осложнения в течении хирургической патологии, наркоза и в послеоперационном периоде. Ведущим проявлением склеротических процессов является нарушение вентиляции. При обструктивном типе отмечается развитие эмфиземы, легких, при рестриктивном и смешанном типе нарушается газообмен с формированием гипоксического синдрома и дыхательной недостаточности.
Подтверждает диагноз рентгенография и томография легких, спирография или спироанализ (исследование функции внешнего дыхания с помощью специальных приборов спироанализатрров, работа которых основана на методе пневмотахографии), исследование КЩС, бронхоскопия. Реже применяют сцинтиграфию с помощью йода-131, бронхографию, ангиопульмонографию.
Тактика: зависит от основного заболевания – либо направление в противотуберкулезный диспансер, либо в отделение пульмонологии, либо в торакальное хирургическое отделение. При госпитализации в хирургические или травматологические отделения используют активную тактику ведения таких пациентов, наркоз проводят с повышенной осторожностью по объемам вентиляции для предупреждения разрывов ригидного или эмфизематозного легкого.
[16], [17], [18], [19], [20]
Цирроз почек
Нефросклероз (фиброз, цирроз) – замещение паренхимы почек соединительной тканью, приводящее к их уплотнению, сморщиванию и нарушению функции, развивающееся при различных заболеваниях почек и их сосудов.
По патогенезу различают 2 формы склеротических изменений: первично-сморщенная почка и вторично-сморщенная почка. В зависимости от распространенности процесса и Особенностей клинического течения различают доброкачественную форму с медленным развитием процесса и злокачественную форму с быстрым развитием почечной недостаточности.
Первично сморщенная почка развивается при нарушениях кровотока в почках вследствие гипертонической болезни тяжелой степени, атеросклероза почечных сосудов, артериолосклероза с развитием множественных инфарктов почки.
Цирроз почек клинически проявляется полиурией с преобладанием ночного диуреза (никтурия), невысокой и непостоянной протеинурией, низким удельным весом и снижением осмолярности мочи, микрогематурией, а иногда и макрогематурией, артериальной гипертонией, которая устанавливается на высоких цифрах, причем особенно характерно высокое диастолическое давление (на уровне 120-130 мм рт. ст.), которое не поддается медикаментозному воздействию. Почечная недостаточность развивается медленно. Часто выявляется сердечная недостаточность, энцефалопатии, отек сосочка зрительного нерва и отслойка сетчатки.
Вторично-сморщенная почка развивается как исход инфекционных заболеваний почек (хронический гломерулонефрит. пиелонефрит, уролитиаз, туберкулез, сифилис ж др.) или дегенеративных процессов в ней после травм, повторных операций на почке, облучений, при системных заболеваниях, сопровождающихся развитием в почках амилоидоза (ревматизм, красная волчанка, сахарный диабет, сепсис и др.). Проявления такие же, как и в первично-сморщенной почке, могут варьировать от незначительных до развития тяжелой почечной недостаточности.
Диагноз цирроз почек подтверждают УЗИ (уменьшение объема и деформация почек), радиоизотопной ренографией с помощью гипурата ртути (замедление накопления и выведения препарата), урографией (уменьшение объема почки, деформация почечных канальцев, уменьшение коркового слоя). Другие методы исследования (ангиография почек, сцинтиграфия, хромоцистоскопия) используют по показаниям, определяемым нефрологом.
Тактика: при обращении пациента с хирургической патологией цирроз в почках должен быть выявлен (характерное АД, изменения в анализах мочи), так как эти состояния угрожаемые при проведении операций, наркоза, в послеоперационном периоде и при медикаментозном лечении. Больной должен быть проконсультирован нефрологом или урологом. Послеоперационный период желательно проводить в отделении реанимации.
[21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Источник

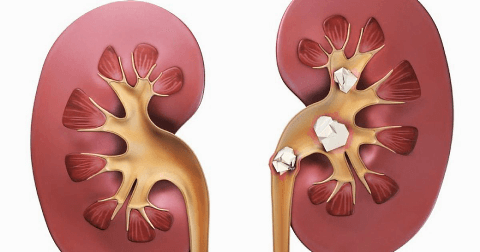
Камни в почках – твердые кристаллообразные отложения, которые состоят из нерастворимых солей, образующихся в человеческом организме при нарушении обмена веществ. Камни могут быть разной величины – одни размером с песчинку, другие от нескольких сантиметров в диаметре. Обычно пациент даже не подозревает об их наличии, пока они не начинают продвигаться к выходу из почки, чем способны причинить сильную боль.
Образование камней в почках (уролитиаз) является наиболее распространенной формой мочекаменной болезни. Заболевание может развиться у человека любого пола и возраста, даже у детей. Однако главная «целевая аудитория» этой патологии – пациенты от 20 до 60 лет. У мужчин камни в почках наблюдаются в 3 раза чаще, чем у женщин, однако у последних эти образования обычно имеют более сложную форму.
Как правило, камни образуются в одной почке. Но в 15-30% случаев патология способна поражать сразу обе почки. Могут образовываться как одиночные камни, так и множественные – иногда их количество доходит до нескольких тысяч.
Виды камней в почках
Камни в почках различаются по форме и составу. По форме они могут быть:
- плоскими;
- округлыми;
- угловатыми;
- коралловидными (имеют размеры почечной лоханки и имитируют ее внутреннюю форму – это наиболее сложная и редкая разновидность заболевания).
В зависимости от состава, встречаются следующие камни:
- Фосфатные. Образуются из солей фосфорной кислоты. Такие камни имеют сероватый цвет и мягкую консистенцию, за счет чего легко крошатся. Могут быть как гладкими, так и шершавыми.
- Цистиновые. Возникают из соединений цистина (серосодержащей аминокислоты). Камни округлой формы, гладкие, мягкие, желтоватого цвета.
- Оксалатные. Образуются из солей щавелевой кислоты. Камни плотные, с сильно шероховатой неровной поверхностью.
- Уратные. Образуются из солей мочевой кислоты. Камни гладкие или слегка шероховатые, плотные.
- Карбонатные. Возникают из солей карбонатной кислоты. С гладкой поверхностью, мягкой консистенцией, бывают разной формы.
- Холестериновые. Возникают на основе холестерина. Имеют черную окраску, мягкую консистенцию, легко крошатся.
- Белковые. Образуются из белка фибрина и солей. Это плоские и мягкие камни, окрашенные в белый цвет.
Карбонатные, холестериновые и белковые образования в чистом виде встречаются редко. Существует еще одна разновидность камней – смешанные. Это значит, что они имеют неоднородную структуру и разный состав на отдельных участках. Чаще всего смешанными являются коралловидные камни.
Причины образования камней в почках
Факторы, провоцирующие образование камней, бывают внутренними и внешними. Внутренними причинами являются:
- генетическая предрасположенность;
- пиелонефрит, уретрит, цистит и другие воспалительные заболевания мочевыделительной системы, имеющие инфекционное происхождение;
- нарушения обмена веществ: гиперпаратиреоз (гиперфункция околощитовидных желез), подагра;
- инфекционные заболевания, не связанные с мочевыводящим трактом (ангина, остеомиелит, фурункулез, сальпингоофорит и т.д.);
- избыток, нехватка или повышенная активность некоторых ферментов в организме;
- заболевания печени и желчевыводящих путей;
- врожденные аномалии почек, мочеточников;
- заболевания ЖКТ (гастрит, панкреатит и т.д.);
- недостаток двигательной активности, обусловленный постельным режимом (вследствие травм, болезней).
К внешним причинам относятся:
- неблагоприятное воздействие окружающей среды;
- особенности почвы, климата, химического состава употребляемой в местности проживания воды (наличие некоторых солей в составе);
- малоподвижный образ жизни;
- вредные условия труда (тяжелая физическая работа, высокие температуры, химические испарения и т.д.);
- злоупотребление пищей, богатой пуринами (азотистыми соединениями, которые преобразуются в человеческом организме в мочевую кислоту): к таким продуктам относятся мясо и субпродукты, рыба (особенно речная), спаржа, цветная капуста, брокколи;
- употребление слишком малого количества жидкости.
Симптомы
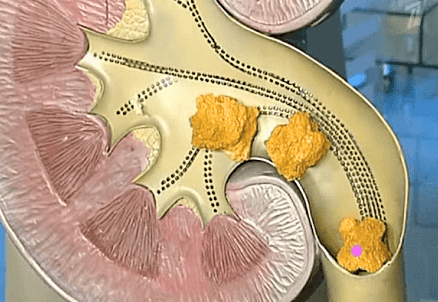
О наличии в почках камней сообщают следующие признаки:
- Боли в области поясницы, в боку или внизу живота (также могут отдавать в паховую область). Неприятные ощущения обычно усиливаются при физических нагрузках, движении, езде по неровным дорогами, а также после употребления жидкости в большом количестве или спиртного. Боли могут быть периодическими или постоянными (в этом случае они периодами усиливаются, затем стихают, но не проходят полностью). Часто встречающаяся разновидность боли при камнях – почечная колика. Приступ длится от нескольких часов до нескольких дней. Схваткообразные боли то нарастают, то спадают, и временами способны быть настолько сильными, что пациент не может сдержать крика.
- Кровь в моче. Урина может быть интенсивно красной или розоватой. А у некоторых пациентов кровь в моче обнаруживается лишь по результатам анализов.
- Задержка мочеиспускания при наличии позывов. Это опасное состояние, при котором необходимо немедленно обратиться к врачу. Оно обусловлено закупоркой мочевых путей камнями. Самостоятельно опорожнить мочевой пузырь пациент неспособен – требуется установка катетера. Задержка мочеиспускания может сопровождаться рвотой, кожным зудом, диареей, судорогами, головной болью, выделением холодного пота, ознобом, лихорадкой.
- Песок в моче.
- Частые позывы к мочеиспусканию.
- Тошнота и/или рвота.
- Помутнение мочи.
- Боли при мочеиспускании.
- Повышение температуры и артериального давления.
Признаки обычно проявляются при запущенном заболевании. На ранних стадиях патология может длительное время протекать бессимптомно. Поэтому важно ежегодно проходить профилактические осмотры у уролога.
Возможные осложнения
При отсутствии лечения при наличии камней в почках могут возникнуть следующие осложнения:
- нарушение оттока мочи вследствие закупорки мочевыводящих путей камнями;
- инфекции органов мочевыделительной системы;
- хронические воспалительные заболевания почек;
- боли, не проходящие при применении консервативных методов лечения;
- острая почечная недостаточность;
- анемия (развивается при регулярном присутствии крови в моче).
Диагностика
Диагностика заболевания осуществляется урологом, который при необходимости направляет пациента к хирургу. Сначала проводятся сбор анамнеза и осмотр пациента. Затем назначаются следующие обязательные исследования:
- общие и биохимические анализы мочи и крови;
- урография (рентгенологическое обследование мочевыводящих путей);
- УЗИ органов мочевыделительной системы.
Дополнительно могут быть назначены:
- компьютерная томография почек (для оценки размеров и плотности камня и состояния окружающих тканей);
- радионуклидное сканирование почек (для оценки функции почек);
- посев мочи на микрофлору (для выявления инфекции в органах мочевыделительной системы).
Лечение

Хирургическое лечение назначается в следующих случаях:
- при неэффективности консервативной терапии;
- при наличии осложнений.
Перед операцией пациенту назначают антибиотики, антиоксиданты и препараты, улучшающие микроциркуляцию крови.
Хирургическое вмешательство может быть:
- малоинвазивным (малотравматичным, операция производится через небольшие проколы или естественные отверстия);
- традиционным (открытое хирургическое вмешательство осуществляется через разрезы).
К малоинвазивным методам относятся:
- Лапароскопические операции. В области поясницы делают маленький надрез (1-2 см), через который в почку вводят специальный инструмент троакар (представляет собой трубку) и зонд. Если камень небольших размеров, его извлекают сразу, если крупный – предварительно дробят.
- Эндоскопические операции. Такое хирургическое лечение проводится через естественные пути или через небольшие проколы с помощью прибора эндоскопа.
К традиционным хирургическим методам относятся:
- Нефролитомия – операция, при которой камень устраняют из лоханки или чашечек почки;
- Уретеролитотомия – хирургическое удаление камня из мочеточника;
- Пиелолитотомия – устранение образования из почечной лоханки.
К традиционным хирургическим методам прибегают, если камень имеет внушительные размеры или у пациента наблюдается почечная недостаточность.
Профилактика
После операции важно принимать профилактические меры. В противном случае камни могут возникнуть повторно. Профилактика включает в себя:
- Употребление достаточного количества воды (1,5-2 л в день). А в жаркую погоду или при активных физических нагрузках рекомендуется пить раз-два в час (по 100-150 мл воды).
- Соблюдение диеты. Разработку рациона должен осуществлять доктор, учитывая состав камней, а также особенности организма и анамнез пациента.
- Ежедневная физическая активность – для улучшения кровотока. Пеших прогулок будет вполне достаточно. Однако они должны быть регулярными и включать в себя не менее 10 000 шагов в день (необязательно проходить такое количество за один раз).
- Ограничение количества употребляемого спиртного (а лучше вообще от него отказаться).
- Сокращение количества употребляемой соли – для уменьшения нагрузки на почки.
- Избегание переохлаждения.
- Отказ от употребления слишком холодных напитков (особенно тех, что содержат дрожжи: квас, пиво).
- Своевременное лечение заболеваний, особенно инфекционных.
- Ежегодная сдача общего анализа мочи.
- Санаторно-курортное лечение. Пациенту, перенесшему операцию по удалению камней из почек, рекомендуется по возможности ежегодно (1-2 раза) посещать курорты с минеральными водами.
Также доктор может назначить лекарственную терапию, направленную на предупреждение повторного образования камней.
Источник
