Как переносят корь привитые дети

Еще 30 лет назад корь считалась одним из самых серьезных инфекционных заболеваний. От нее ежегодно умирали тысячи детей.
Но с изобретением вакцины и внедрением всеобщей иммунизации ее удалось снизить на 95%. Вакцина не защищает от вируса на 100%, но патология протекает легче и без осложнений.
Так может ли привитый ребенок заразиться корью, опасен ли он после инъекции, и какова вероятность инфицирования у детей после вакцинации? Ответы в нашем материале.
О болезни
Корь — это инфекционная болезнь, возбудителем которой является вирус. Он отличается высокой восприимчивостью, то есть вероятность заражения после контакта с больным достигает ста процентов.

Передача вируса через третье лицо невозможна, потому что микроорганизмы нежизнеспособны во внешней среде, погибают при высоких и низких температурах, под воздействием химических веществ (например, хлора).
Инфицироваться можно воздушно-капельным путем. Больной считается заразным за 2 дня до первых симптомов и в течение 5 дней активных высыпаний.
Зафиксированы случаи передачи инфекции от больной матери плоду во время беременности или родов.
Тяжелей всего болезнь переносят дети от 2 до 7 лет. Новорожденные имеют врожденный иммунитет от матери в том случае, если она привита или болела корью.
Защита ослабевает через 3 месяца, полностью исчезает к году. Поэтому вакцинацию проводят в 12 месяцев, ревакцинацию — в 6 лет.
Поскольку вирус угнетает иммунную систему, организм становится восприимчив к любым микробам. Этим обусловлено большое число осложнений: пневмония, ларингит, отит, энцефалит, менингит.
Можно ли заразиться после прививки
Инъекция содержит неактивные микроорганизмы. Они при попадании в кровь провоцируют выработку антител к вирусу. Эти антитела защищают человека.

Однако, вероятность заражения у привитых малышей остается. Но такие пациенты переносят болезнь легко, осложнений практически не возникает.
Для сравнения: среди непривитых людей послекоревой энцефалит развивается в одном случае из тысячи, а среди получивших инъекцию — в одном из ста тысяч.
Причины заболевания корью после вакцинации:
- Была сделана только одна вакцина, стойкий иммунитет не успел выработаться.
- С момента укола прошло много времени, защита ослабла.
- Болезнь развилась из-за иммунизации. Вакцина содержит ослабленные, но все же живые штаммы вируса. Поэтому у некоторых детей после могут возникнуть отсроченные кореподобные симптомы: температура, боль в горле, сыпь. Это «прививочная реакция». Об осложнениях после укола читайте тут.
Подобное случается, если малыш на момент инъекции не был полностью здоров или недавно перенес ОРВИ.
Реакция развивается в течение 10-15 дней после укола. Симптомы выражены слабо, проходят самостоятельно, без какой-либо терапии.
Как протекает заболевание у детей, симптомы и фото
Как правило, корь у привитых детей имеет нетипичный характер.
Протекает по нескольким «сценариям»:

- Абортивная корь. Начинается остро, признаки типичны для болезни. Но через 24-48 часов все симптомы вдруг исчезают. Сыпь бывает, но очень мало, проходит за несколько дней.
- Митигированная. Характерна для детей, получивших инъекции противокоревого иммуноглобулина в рамках экстренной профилактики. Наблюдается небольшая температура, единичные высыпания, которые быстро исчезают.
- Стертая. Проявляются отдельные признаки заболевания.
- Бессимптомная. Протекает по типу простуды, высыпаний не наблюдается.
Клиническая картина болезни у иммунизированных пациентов несколько отличается. Нарушена последовательность стадий, продлен инкубационный период. Манифест болезни приходится на 10-12 день после заражения.
Характерные симптомы:
- Насморк, покраснение горла, повышение температуры до 37-37,5 градусов.
- Через 3-4 дня появляется несколько очагов высыпаний.
- Признаки интоксикации отсутствуют.
- Побледнение и исчезновение сыпи через 3-5 дней.
На фото ниже главный симптом кори — сыпь:

Несмотря на легкое течение, ребенок остается заразным для окружающих. Он также подлежит изоляции на период активных высыпаний.
Последствия
Осложнения после кори у вакцинированных детей случаются крайне редко. Однако, вероятность все-таки существует.
Обычно они случаются при отсутствии должного лечения и ухода за больным. Например, если болеющий продолжает ходить в детский сад или школу, бегать на улице.
Возможные последствия:
- Ларингит, трахеит.
- Пневмония.
- Стоматит.
- Отит.
- Лимфаденит.
Такие серьезные осложнения, как менингит, энцефалит, гепатит, встречаются крайне редко.
Профилактика

Детям, прошедшим вакцинацию, следует также избегать заражения.
Мерами профилактики являются:
- Изоляция от болеющих детей.
- Проведение вакцинации только при полном здоровье. Ее разрешено ставить через 2 недели после выздоровления от ОРВИ и других болезней.
Желательно предварительно сдать анализы крови и мочи.
- Проведение иммунизации по графику прививок, если отсутствуют противопоказания.
- Укрепление иммунитета. Это позволит избежать заражения при контакте с больными.
Корь — опасная инфекция, которая протекает очень тяжело и приводит к серьезным последствиям, вплоть до летального исхода. Подробнее о том, чем опасно для детей, читайте здесь.
Защититься от болезни можно при помощи прививки. Если заражения и не удастся избежать, то малыш перенесет заболевание легко, без осложнений.
Источник
Корь – заразное заболевание вирусной природы. Патология протекает остро, сопровождается характерной сыпью, осложнениями. С целью защиты от заражения проводится вакцинация. Для профилактики применяют прививки, содержащие живых патогенов. Иногда такие препараты провоцируют побочные реакции.
Иммунизация является обязательной, но родители вправе написать отказ. У многих матерей и отцов возникает вопрос, может ли привитый ребенок заболеть корью, и заразен ли он для окружающих. Эффективность вакцины зависит от ряда факторов.
Можно ли заболеть корью, если есть прививка: вероятность заражения
 Для защиты от кори чаще всего применяют поливалентные препараты, которые дополнительно формируют иммунитет к паротиту и краснухе. Чтобы понять, можно ли заболеть корью при наличии прививки, надо знать механизм действия вакцины.
Для защиты от кори чаще всего применяют поливалентные препараты, которые дополнительно формируют иммунитет к паротиту и краснухе. Чтобы понять, можно ли заболеть корью при наличии прививки, надо знать механизм действия вакцины.
Антигенный материал после проникновения в организм начинает стимулировать продукцию антител, которые способны защитить ребенка от заражения при очередной встрече с вирусом.
Сформированный в детстве специфический иммунитет остается на всю жизнь. Но прививка не дает стопроцентной гарантии того, что человек не заболеет корью. Эффективность вакцинации достигает 97%.
Это означает, что у 3% от общего числа привитых в крови не обнаруживается достаточное количество антител. Такие люди при встрече с вирусом кори могут заболеть. Но инфекционная патология у них будет протекать в облегченной форме.
Слабый специфический иммунитет может вырабатываться по таким причинам:

- индивидуальные особенности организма;
- использовался препарат низкого качества с вышедшим сроком годности либо испорченный из-за хранения в ненадлежащих условиях;
- нарушение техники постановки укола;
- в поствакцинальный период не были соблюдены рекомендации педиатра;
- недостаточный объем введенной дозы.
Есть категория детей, у которых вероятность заболеть корью после вакцинации достигает 7%. В эту группу входят лица со слабым иммунным ответом после первой прививки.
Симптомы поствакцинальной кори
Симптомы поствакцинальной кори аналогичны тем признакам, которые наблюдаются у непривитого больного. Единственное отличие состоит в выраженности клинической картины.
Симптомы коревой патологии у человека по стадиям приведены ниже:
-
 катаральный период. Длится несколько дней. На появление вируса организм реагирует повышенной температурой. Из-за поражения коры и структур головного мозга малыш становится раздражительным, плаксивым и капризным. Также возникает ринит, боль в горле, кашель. Выделения из носа слизистые, могут быть желтоватыми или прозрачными. Голос становится осиплым. Из-за воспаления и отека у малыша может наблюдаться спазм гортани. В этом случае появляются проблемы с дыханием. Возникают конъюнктивит, светобоязнь. Лицо из-за воспаления шейных лимфоузлов выглядит одутловатым. На вторые сутки на слизистой мягкого и твердого неба возникают красные пятна диаметром около 0,5 см. Со временем их число увеличивается, и горло становится красным;
катаральный период. Длится несколько дней. На появление вируса организм реагирует повышенной температурой. Из-за поражения коры и структур головного мозга малыш становится раздражительным, плаксивым и капризным. Также возникает ринит, боль в горле, кашель. Выделения из носа слизистые, могут быть желтоватыми или прозрачными. Голос становится осиплым. Из-за воспаления и отека у малыша может наблюдаться спазм гортани. В этом случае появляются проблемы с дыханием. Возникают конъюнктивит, светобоязнь. Лицо из-за воспаления шейных лимфоузлов выглядит одутловатым. На вторые сутки на слизистой мягкого и твердого неба возникают красные пятна диаметром около 0,5 см. Со временем их число увеличивается, и горло становится красным; - период высыпаний. Его длительность составляет 4-5 дней. Первые папулы возникают на лице и за ушами. Потом они распространяются на шею, грудь, спину, живот и конечности. Высыпания имеют вид розовых узлов неправильной формы. Поверхность коревых папул плоская, имеет красную окантовку. Элементы сыпи быстро увеличиваются в диаметре и сливаются в большие пятна;
- стадия реконвалесценции. Длится около недели. На месте папул остаются следы светло-коричневого цвета (из-за повышенной концентрации меланина). Кожа начинает сильно шелушиться. Температура снижается до уровня нормы. Кашель и насморк также уменьшаются.
Корь сильно ослабляет защитные силы малыша. Поэтому на протяжении следующих нескольких месяцев ребенок подвержен простуде, частым обострениям хронических болезней, заражению другими инфекционно-вирусными патологиями.
Как протекает болезнь у привитых детей и взрослых?
У привитых детей и взрослых корь протекает по-разному, но в любом случае не вызывает осложнений.
Многое зависит от концентрации антител к вирусу в организме и общего состояния здоровья. Как правило, у вакцинированных людей признаки коревой патологии возникают на десятый день после заражения.
У большинства привитых детей и взрослых корь протекает в атипичной форме. Катаральные и интоксикационные симптомы слабо выражены.
Температура в течение всей болезни иногда держится на уровне 36,6-37 градусов. Сыпь чаще появляется сразу пятнами светло-розового цвета. Высыпания на теле носят единичный характер, быстро бледнеют и исчезают.
Посткоревая пигментация заметна не дольше недели. У ослабленных привитых лиц с низкой концентрацией антител в крови корь может протекать тяжелее.
Заразен ли вакцинированный человек для окружающих?
Для защиты от кори детям и взрослым колют вакцины, содержащие живые инактивированные вирусы. Люди, которым прививка категорически противопоказана по состоянию здоровья, интересуются, способен ли вакцинированный человек заразить окружающих.
Теоретически такое возможно, поскольку препарат содержит живого возбудителя. Но на практике случаев заражения от недавно привитого пациента зафиксировано не было.
 Вакцинированный человек может быть заразным для окружающих в таких случаях:
Вакцинированный человек может быть заразным для окружающих в таких случаях:
- его организм ослабленный и не справился с введенным инактивированным возбудителем кори. В итоге начала развиваться настоящая вирусная патология;
- по каким-либо причинам специфический иммунитет не сформировался. Человек контактировал с больным корью, заразился и сам стал носителем вируса.
После вакцинации в крови у некоторых пациентов не обнаруживается достаточного количества антител. Тому есть ряд причин:
- была использована испорченная прививка;
- организм не отреагировал на вакцину из-за индивидуальных особенностей;
- медики неправильно ввели препарат.
На вопрос, есть ли вероятность заразиться корью от привитого, доктора отвечают по-разному. Одни утверждают, что это невозможно, поскольку в вакцине вирус ослаблен.
 Например, детский врач Комаровский считает, что бояться иммунизированных детей не стоит, ведь им введен обезвреженный возбудитель кори, который не может передаваться воздушно-капельным путем.
Например, детский врач Комаровский считает, что бояться иммунизированных детей не стоит, ведь им введен обезвреженный возбудитель кори, который не может передаваться воздушно-капельным путем.
Другие медики говорят, что риск заражения присутствует, особенно у ослабленных людей.
Поэтому лучше не подвергать себя опасности и не общаться некоторое время с недавно прошедшим вакцинацию человеком.
Особенно избегать контакта с привитым рекомендуется маленьким детям, беременным, лицам с иммунодефицитом.
Что делать после вакцинации, чтобы не заразиться?
После вакцинации надо соблюдать ряд правил поведения. Они касаются как привитых людей, так и тех, которые не имеют защиты от кори и общаются с иммунизированным. Несложные в выполнении рекомендации позволят избежать негативных последствий.
Недавно привитым детям и взрослым, чтобы не заразиться корью или другой инфекционно-вирусной патологией, важно следовать таким советам:
- гулять чаще на свежем воздухе, но избегать посещения людных мест. В поствакцинальный период все силы организма направлены на борьбу с антигенным материалом. Поэтому иммунитет пациента ослабевает, повышается риск заболеть. Сидеть целыми днями в душной квартире вредно. Поэтому надо гулять в зеленой зоне (в парке, саду, лесопосадке). После прививки у некоторых увеличивается температура. В случае гипертермии средней тяжести (37,2-37,6) лучше побыть дома;
- на прогулку одеваться соответственно погоде. Если человек переохладится или вспотеет из-за того, что одет слишком прохладно или жарко, его иммунитет снизится и увеличится риск заражения;
- в течение выработки антител к вирусу отказаться от лечения антибактериальными препаратами и иммунодепрессантами. Такие медикаменты могут стать причиной формирования неправильного иммунитета. В итоге человек будет подверженным коревому возбудителю;
- употреблять в сутки достаточное количество жидкости;
- не купаться до тех пор, пока не нормализуется температура (особенно, если в квартире холодно, и есть сквозняки);
- кушать только здоровую полезную пищу. Важно отказаться от употребления продуктов, которые способны провоцировать аллергию (экзотические фрукты, шоколад, цитрусовые, магазинные соки).;
- не переутомляться, больше отдыхать;
- ограничить физическую активность. При занятии спортом человек потеет, у него снижаются защитные силы. Все это создает благоприятные условия для развития инфекционной патологии;
- взрослым лучше отказаться хотя бы на несколько дней от алкогольных напитков. Спиртное снижает иммунитет и тормозит выработку антител. В результате злоупотребления алкоголем в поствакцинальный период человек может заболеть корью или другой вирусной патологией.
Недавно привитым следует создать все условия для правильного формирования специфического иммунитета против кори.
Знакомым, родным и друзьям вакцинированного, которые не имеют антител против коревой болезни, нужно позаботиться о том, чтобы минимизировать вероятность заражения.
 Чтобы минимизировать риски заражения, специалисты рекомендуют выполнять следующее:
Чтобы минимизировать риски заражения, специалисты рекомендуют выполнять следующее:
- ограничить по возможности общение с привитым;
- если контакты неизбежны, то стоит начать прием витаминных комплексов, иммуностимуляторов для укрепления защитных сил. Схему лечения должен назначать доктор;
- не контактировать с вакцинированным, если у него на теле появились единичные элементы кореподобной сыпи.
Видео по теме
Об основных признаках заболевания и способах лечения кори в видео:
Таким образом, привитый от кори ребенок заболеть этой вирусной патологией может. Такое бывает, если малыш не прошел полный курс иммунопрофилактики, и в крови у него выявлена низкая концентрация антител.
Но при наличии вакцины патология протекает в облегченной форме, без негативных последствий. Это подтверждают отзывы родителей, чьи дети, будучи привитыми, перенесли корь.
Источник
В допрививочный период, корь представляла собой самую распространенную инфекцию, которой заболевало к 10-летнему возрасту, примерно, 90% детей.
Смертность от болезни ‑ порядка 2-х – 3-х %. Для заболевания, характерно, поражение слизистых дыхательных путей, ротовой полости, конъюнктивит, лихорадка и сыпь.
Специфические меры лечения кори отсутствуют, проводится только симптоматическая терапия. Главная мера предотвращения заболевания – вакцинация.
- Причины возникновения заболевания
- Симптомы и признаки
- Возможные осложнения
- Методы лечения
- Лекарственные средства
Причины возникновения заболевания
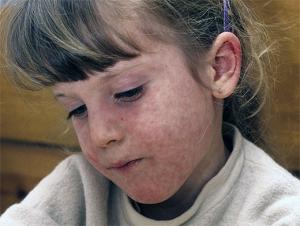
Корь – это инфекционное острое заболевание, провоцируемое особым вирусом. Инфекция очень заразна: заболевает около 95% лиц, контактировавших с больным.
Сейчас, благодаря вакцинации, количество больных в мире значительно снизилось, хотя болезнь по-прежнему остается в списке основных причин детской смертности.
Так, в 2000 году переболело корью около 40 млн. человек, примерно 777 тыс. из которых умерло. После принятых ВОЗ экстренных мер в 2008 году смертность снизилась до 164 тыс. человек.
Корь передается от больного (вплоть до 5-го дня от момента возникновения у последнего сыпи) здоровому воздушно-капельным путем – при чихании, с каплями мокроты – при кашле или во время разговора.
Возбудитель распространяется на довольно большие от источника инфекции расстояния. В окружающей среде, вне организма человека, вирус живет не долго – до 4-х часов.
Дети первых месяцев жизни не болеют корью, благодаря защитным антителам, полученным от матери. К году иммунитет исчезает. Если же мама сама не болела данной болезнью, то малыш оказывается беззащитным перед инфекцией с рождения.
Наиболее распространено заболевание у детей: от года до 5-ти лет.
Симптомы и признаки
Типичная корь бывает: легкой, среднетяжелой и тяжелой – по характеру течения патологии.
А вы знаете, как наложить компресс с димексидом ребенку в случае его недомогания. После перехода по ссылке вы сможете прочитать, как правильно это делать.
Как из прополиса сделать мазь написано здесь. Прочитайте полезную статью.
После проникновения в слизистую оболочку рта, вирус распространяется в лимфатическую систему и кровоток.
Инкубационный период, примерно, 8-10 дней (редко – до 17-ти). Обычно, в это время никаких признаков болезни не отмечается, но иногда может подниматься температура, появляться сыпь и признаки общей интоксикации.
Следующий этап – продромальный период с длительностью около 3-х суток. Для него характерны:
- навязчивый сухой кашель;
- лихорадка (различной степени выраженности, обычно до 39 градусов);
- насморк;
- конъюнктивит, отечность век;
- осиплость голоса, возможно, проявление крупа;
- прогрессирующие интоксикационные проявления (вялость, плаксивость, нарушения сна и пр.);
- потеря аппетита;
- светобоязнь;
- появление пятен Бельского-Филатова-Коплика, напоминающих солевые кристаллы на красной слизистой, чаще на щеках у коренных зубов, постепенно увеличивающихся и сливающихся.
Возможны:
- боли в животе, понос;
- увеличение лимфоузлов (при легкой форме практически отсутствует), печени, селезенки;
- в тяжелых ситуациях ‑ помрачнение сознания, судороги.
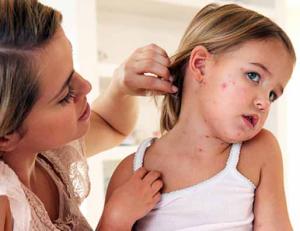
Следующий этап (до недели) проявляется появлением экзантем – характерной пятнистой сыпи, которая сперва возникает на лице/за ушами, носу, постепенно равномерно распространяясь на шею, конечности/туловище. Как правило, стопы и ладони не поражаются.
Элементы сыпи могут иметь разную окраску, в том числе по типу кровоизлияний, постепенно сливаться. Одновременно отмечается шелушение пятен Бельского-Филатова-Коплика.
В тоже время респираторные проявления утяжеляются (фарингит и ларингит (симптомы), лихорадка усиливается в первые сутки сыпи).
Типичен внешний вид: отечные веки, верхняя губа, нос, одутловатое лицо, гноящиеся глаза, сильные выделения из носа.
Улучшение может наступать спустя двое суток от момента появления высыпаний, которые буреют, темнеют, становятся коричневыми в той же последовательности, как и появлялись.
Заключительный этап – выздоровление, при этом могут:
- до 2-х недель сохраняться кашель;
- до 5-ти недель – пигментация (иногда с шелушением);
- длительно присутствовать слабость, утомляемость, снижение иммунитета.
А вы знаете, что фитопрепарат ротокан, состав которого основан на природных лекарственных средствах, благоприятно воздействует на слизистую оболочку ткани. Об этом прочитайте в статье под ссылкой.
Как лечить воспаление голосовых связок читайте на этой странице.
На странице: https://uho-gorlo-nos.com/uho/simptomy/pochemu-goryat.html отчего горят уши, с этим сталкиваются многие, а ответ найдете в этой статье.
Важно! На любом этапе заболевания возможно развитие серьезных осложнений. О присоединении бактериальной инфекции может свидетельствовать повышение температуры позже 4-х суток высыпания.
Стертая (митигированная, очень легкая) форма кори протекает с вышеперечисленными симптомами, но с меньшей их выраженностью.
Обычно, встречается у детей, которым в начале инкубационного периода был введен иммуноглобулин, и у малышей до 6-ти месячного возраста.
Атипичные формы инфекции могут проявляться:
- сухим кашлем (про рекомендуемые для лечения препараты читайте здесь);
- головной болью;
- болями в груди;
- сыпью (появляется позже на пару дней, чем при обычном течении, и начинается с конечностей с переходом на туловище/лицо, с поражением подошв, ладоней).
К таким формам относятся тяжелые:
- геморрагические;
- гипертоксические;
- злокачественные.
В случаях с нетипичными проявлениями, диагноз устанавливают с помощью определения в крови антител.
Возможные осложнения
Осложнения могут развиваться на любом из этапов заболевания, в основном за счет присоединения бактериальной инфекции. При этом именно бронхо-легочные проблемы и энцефалит ответственны за летальность при данной инфекции.
В качестве осложнений возможны:
- отиты (в настоящее время преобладают катаральные, гнойные исключительно редки);
- язвенные, фибринозно-некротические, некротические ларингиты, ларинготрахеиты;
- бронхиолит;
- пневмонии, бронхопневмонии;
- кератит;
- серозный менингит;
- энцефалит, энцефаломиелит;
- гепатит;
- гастроэнтерит;
- миокардит, перикардит.
Методы лечения
 Дети до года, а также имеющие осложнения и с тяжелым течением, нуждаются в госпитализации . Примечательно, что специфическое лечение кори отсутствует.
Дети до года, а также имеющие осложнения и с тяжелым течением, нуждаются в госпитализации . Примечательно, что специфическое лечение кори отсутствует.
В основе терапии (используются только при врачебном контроле!) лежат три разноэффективных подхода.
- Введение иммуноглобулина в первые дни от момента контакта с больным корью снижает тяжесть или предотвращает развитие болезни у невакцинированых, детей до года, больных с иммунодефицитом, беременных. У иных категорий – вакцинация в первые 72 часа.
- Назначение витамина A внутрь однократно у детей с осложненным течением кори, подтвержденным дефицитом данного витамина (у этой категории еще дважды повторяют введение препарата), иммунодефицитом, плохим питанием, нарушением кишечного всасывания, проживающих в регионах с высоким показателем смертности.
- Применение рибавирина (не получено достаточного количества данных, подтверждающих эффективность), осуществлялось у лиц с ВИЧ, серьезными осложнениями.
При типичном течении кори у детей проводится исключительно симптоматическое лечение:
- обеспечение адекватных условий санитарно-гигиенического плана;
- свежий воздух;
- приглушенное освещение комнаты;
- полноценное питание;
- обильное питье;
- промывание глаз кипяченой теплой водой, раствором соды;
- полоскание рта содовым раствором;
- закапывание в глаза антибактериальных капель (Альбуцид, Тобрекс и т.п.);
- жаропонижающие средства (на основе ибупрофена, парацетамола, но не ацетилсалициловой кислоты);
- антигистаминные препараты для облегчения зуда (по назначению врача);
- муколитики (детям до 2-х, а в некоторых случаях и до 5-ти, лет противопоказаны!).

В качестве средства народной медицины можно с разрешения доктора проводить полоскания настоем ромашки.
Антибиотики назначаются только при развитии бактериального осложнения, а при тяжелых проявлениях крупа – кортикостероидные препараты.
Единственной эффективной мерой по борьбе с корью остается вакцинация.
Лекарственные средства
Некоторые препараты, применяемые при лечении кори, можно купить в аптеках:
- ибупрофенсодержащие средства – 5 – 220 руб.;
- парацетамолсодержащиелекарства – 2 – 280 руб.;
- Преднизолон – 25 – 180 руб.;
- Витамин А (масляный раствор) – 6 – 108 руб.;
- Рибавирин – 146 – 1362 руб.;
- Цветки ромашки – 22 – 53 руб.
Корь – высоко заразное вирусное заболевание, опасное своими различными осложнениями. Поскольку специфического лечения такой болезни на данный момент не существует, лечебные мероприятия сводятся к симптоматической терапии. Главной мерой по предупреждению проблемы служит вакцинация.
Более развернутый ответ на ваш вопрос: “Что такое корь?” вам расскажет автор видеосюжета.
Источник
