Эпидемия корь о заболевании
СМИ пестрят сообщениями о смертях от кори в соседних странах и карантине в Московских школах. Причем это касается вовсе не только детей — болеют взрослые. Среди населения зреет паника, которая затмила даже страхи в связи с гриппом. Как обстоят дела с корью на самом деле, кому грозит опасность и что это вообще за заболевание — в материале Passion.ru и Анастасии Кривченковой.
История борьбы с корью (лат. morbilli)
В настоящее время все чаще мы слышим о таком страшном и грозном заболевании – корь. Это одна из тех болезней, с которой человечество сталкивалось со средних веков и которое оказывало большое влияние на численность (смертность) населения.
Только в 1954 г был выделен вирус кори, а в 1963 г разработана и лицензирована вакцина против кори. С этого момента началась программа по глобальной ликвидации кори во всем мире. Мероприятия по борьбе с корью, предпринимаемые ВОЗ (массовая вакцинация), привели к снижению глобальной смертности от кори с 2000 по 2014 годы на 79 %, то есть почти в пять раз.
К 2015 году планировалось снижение смертности от кори на 95 % (в 20 раз) по сравнению с 2000 годом, а к 2020 полностью ликвидировать корь по меньшей мере в пяти регионах ВОЗ. Однако эти показатели не были достигнуты, в связи с тем, что в последние года резко снизился уровень вакцинации против кори, особенно в некоторых группах населения в ряде стран Европы.
Корь снова вышла из-под контроля: ситуация в Европе
По данным Роспотребнадзора, в настоящее время в Европейском регионе регистрируется беспрецедентный рост заболеваемости кори за последние 10 лет.
Известно о 37 смертельных случаях заболеваний. Наиболее пострадавшие страны – Украина и Грузия. Только за последний год на Украине показатель составил 849 больных корью на 1 миллион, в Грузии — 396 больных на 1 млн населения, в Черногории – 324 больных на 1 млн населения, в Греции – 261 больных на 1 млн населения, в Румынии – 84 больных на 1 млн населения, в Молдове – 77 больных на 1 млн населения, во Франции – 43 больных на 1 млн населения, в Италии 42 больных на 1 млн населения.
В 2019 году неблагополучная ситуация продолжает ухудшаться. Из-за эпидемии кори Польша намерена запретить въезд непривитым гражданам Украины. По данным Минздрава Украины, только за период с 28 декабря 2018 года по 3 января 2019 года в стране заболело 2305 человек. Минздрав Грузии 18 января 2019 года объявил об эпидемии кори, где за 2 недели зарегистрировано более 300 случаев инфекции.
Ситуация с корью в России
В Российской Федерации, в отличие от европейских стран, ситуация по кори пока стабильная, несмотря на увеличение числа заболевших. Системно проводимые профилактические мероприятия, основным из которых является иммунизация населения, позволяют не допустить распространение инфекции. Охваты вакцинацией населения страны (как детского, так и взрослого) более 95% обеспечивают сдерживание существующих рисков в условиях эпидемического распространения кори в Европейском регионе.
Однако случаи кори в России регистрируются, преимущественно среди не привитых лиц, которые не получили прививки в связи с отказом, медицинскими противопоказаниями или при отсутствии постоянного места жительства.
Более 50 человек заразились корью во Владимирской области — в основном это жители цыганского поселка. Четверо заболевших также зафиксировали в Екатеринбурге.
В любом случае, 80% случаев кори в России не имеют распространения, благодаря высокой иммунной прослойке и своевременно проводимым мероприятиям.
Показатель заболеваемости корью в нашей стране по итогам 2018 года составил 17,3 случая на 1 млн. населения. Большинство случаев кори связаны с завозом инфекции из-за рубежа.
Вакцинация от кори в России
В России действует Национальная программа по борьбе с корью, задачей которой является полное уничтожение этой болезни на территории Российской Федерации. Вакцинация от кори входит в национальный календарь обязательных прививок. Ее проводят не болевшим корью детям в возрасте 12 месяцев. Вторая прививка (ревакцинация) проводится в возрасте 6 лет (перед школой). Возможно введение как моновакцины (только против кори), так и ди – и тривакцины (против кори, паротита и краснухи).
С 2011 года прививка против кори введена в национальный календарь прививок для взрослого населения до 35 летнего возраста, а сотрудники отраслей, входящих в группы риска — до 55 лет (работники образования, здравоохранения, торговли, коммунальной и социальной сферы и др.). Прививка безопасна и помогает избежать развития тяжелых осложнений и летальных исходов. Каждый взрослый человек должен иметь данные о 2-х прививках против кори.
Карантин по кори в Москве
По состоянию на 31.01.19, по данным Роспотребнадзора, в Москве зарегистрированы 2 очага заболевания корью среди школьников, не привитых против кори, в том числе по причине отказа родителей от проведения профилактических прививок. В связи с регистрацией очагов кори, в школах проведены противоэпидемические мероприятия, усилен противоэпидемический режим. Организовано медицинское наблюдение за учащимися и сотрудниками, находившимися в контакте с заболевшими детьми. Проводится иммунизация против кори по эпидемическим показаниям. В школах введены ограничительные мероприятия сроком на 21 день: отменены массовые мероприятия, не привитые и не болевшие корью дети и подростки в образовательном учреждении также отстраняются от посещения учреждения сроком на 21 день.
Ограничительные мероприятия введены только в тех зданиях образовательных организаций, где зарегистрированы случаи кори. В одной из школ ВАО по результатам проведенных обследований, включая лабораторную диагностику, случай кори у школьника не подтвердился, и ранее введенные ограничительные мероприятия в этой школе отменены с 30.01.2019.
Корь: заражение, симптомы, лечение, риски
Возбудитель кори – вирус, относящийся к группе миксовирусов. Коревой вирус очень нестоек – вне человеческого организма он быстро погибает (максимум в течение 2 часов), но в шесть раз легче передается, чем грипп.
Источником инфекции является человек. Наибольшая заразительность отмечается в начальном катаральном периоде и в первые дни высыпания; с 3-го дня высыпания степень контагиозности («заразности» носителя) резко снижается, а после 4-го дня больной становится безопасным для окружающих. Больные, имеющие осложнения (например, пневмонию), сохраняют заразительность в течение более длительного времени.
Передача инфекции при кори осуществляется воздушно-капельным путем. Вирус кори выделяется из организма больного с секретом слизистых оболочек носа, носоглотки, верхних дыхательных путей. Распространению инфекции способствует кашель и чихание. Внутри помещения воздушно-капельная передача кори может распространяться на значительные расстояния – через коридоры и лестничные клетки в соседние комнаты и квартиры. Инфекция рассеивается с током воздуха. На открытом пространстве, благодаря наличию мощных воздушных течений, заражение корью происходит не всегда, даже на относительно близком расстоянии от больного. Передача кори через различные предметы не происходит вследствие малой стойкости возбудителя.
Восприимчивость человека к кори очень высока. Люди, не болевшие ранее корью (и не привитые при этом) и имевшие непосредственное, хотя бы кратковременное общение с больным, почти все заболевают, независимо от возраста.
После перенесенной кори создается стойкий пожизненный иммунитет. Повторные заболевания корью очень редки (в 2-6% случаев). Благодаря стойкости приобретенного в детстве послеинфекционного иммунитета заболевания корью взрослых встречается очень редко.
Дети в возрасте до 3 месяцев обладают абсолютным иммунитетом к кори; у детей от 3 до 6-8 месяцев наблюдается относительная невосприимчивость. Она объясняется трансплацентарной передачей иммунитета от матери, ранее переболевшей корью (или имеющей иммунитет вследствие вакцинации).
Особую опасность вирус представляет для маленьких детей в возрасте от 1 года до 2 лет — среди них наблюдается высокий процент летальности.
Инфекция кори при отсутствии рациональных мер борьбы с ней, имеет склонность к быстрому распространению. При отсутствии активной борьбы эпидемия угасает лишь после того, как переболеют почти все восприимчивое население.
Осложнения. Вирус кори в организме, помимо своего патогенного действия, провоцирует снижение защитных реакций организма, что может явится причиной легкого присоединения вторичной инфекции (дизентерия, стрептококковая, стафилококковая). Осложнения при кори обуславливаются как действием самого коревого вируса, так и вторичной бактериальной инфекцией. Вирус кори может годами персистировать в мозговой ткани человека, вызывая хроническую форму инфекции. Развивается подострый склерозирующий панэнцефалит – редкое и очень тяжелое демиелинизирующее заболеваний центральной нервной системы со смертельным исходом.
Инкубационный период кори длится в большинстве случаев 9-10 дней. Срок, истекающий с момента заражения и до начала высыпания, довольно постоянен – 13 дней. Инкубационный период иногда может удлиняться максимально до 17 дней.
Начало болезни характеризуется проявлением катаральных симптомов: повышение температуры (до 38-40 градусов), головной боли, насморка, кашля, общей слабости. Нарастают симптомы со стороны слизистых оболочек – усиливается насморк, сухой кашель, чувство саднения в дыхательных путях. Иногда появляется осиплость голоса.
Развивается конъюнктивит, сопровождающийся слезотечением и светобоязнью. На слизистой оболочке рта и мягкого неба можно обнаружить красные неправильной формы пятна, величиной от булавочной головки до чечевицы. Это коревая энантема (важный ранний диагностический признак кори). Еще одним типичным симптомом при кори являются пятна Бельского-Филатова-Коплика, они обнаруживаются чаще всего на слизистой оболочке щек, реже губ, десен, иногда на конъюнктиве глаз. Каждое из этих пятнышек представляется в виде мелкой, величиной с маковое зернышко, белесоватой папулки, окруженной узкой каймой гиперемии. Они расположены группами, иногда в большом изобилии. Этот симптом позволяет ставить точный диагноз кори задолго до появления кожной сыпи.
Период высыпания начинается новым повышением температуры, которая на 2-3-ий день, достигнув максимума, снижается почти до нормы. Коревая сыпь появляется одновременно с повышением температуры. Первые элементы сыпи обнаруживаются за ушами и в центре лица, затем в течение суток сыпь быстро распространяется на все лицо, шею и частично на верхнюю часть груди, к 3-му дню спускается на конечности. Сыпь при кори мелкая, величиной с просяное или гречневое зерно, уже через несколько часов каждое «зернышко» окружается зоной яркой красноты. Расположенные рядом высыпания могут сливаться, образуя большое, неправильной формы пятно. Элементы сыпи «цветут» 3 суток, затем начинают гаснуть в том же порядке, в каком они высыпали. Нередко на 3-ий день высыпания, когда сыпь появляется на конечностях, на лице она уже теряет свою яркость. Отцветающая сыпь становится более плоской, приобретает синюшный оттенок; постепенно бледнея, элементы сыпи превращаются в светло-коричневые пятна – это пятнистая пигментация, которая сохраняется 1-2 недели.
Лечение кори симптоматическое и проводится в домашних условиях, за исключением случаев осложнений, тяжелых или плохих условий жизни. Ни маска, ни противовирусные препараты от кори не спасут. Очень важное значение имеют правильно организованные гигиенические условия содержания больного для профилактики вторичных инфекций.
В настоящее время нет ни одного препарата в мире, который помог бы в лечении кори. Единственная и самая эффективная защита — вакцинация. Своевременная вакцинация дает длительный и стойкий иммунитет. Лицам, ранее не болевшим корью и не получившим прививку, при контакте с больными корью, следует срочно сделать прививку от кори в течение 72 часов после контакта. Людям, имеющим медицинские отводы и беременным женщинам вводится иммуноглобулин до 6-го дня после контакта с больным корью. В настоящее время в Москве вакцина против кори имеется в достаточном количестве для проведения как плановых, так и внеплановых прививок по эпидемиологическим показаниям.
Фото: Vostock Photo
Еще больше актуальных статей о красоте и здоровье можно найти а сайте Passion.ru!
Источник
Корь — одно из самых заразных заболеваний в мире, последствия которого могут быть очень тяжелыми. В то время, как заболевший лихорадкой Эбола в среднем заражает двух-трех человек, переносчик кори — от 12 до 18. Даже в странах с высоким уровнем дохода заболевших госпитализируют почти в четверти случаев с осложнениями, которые могут привести к пожизненной инвалидности. Заболевание можно предотвратить почти полностью с помощью двух доз безопасной и эффективной вакцины. Но, по данным Unicef, число случаев заболевания корью в первые три месяца 2019 года выросло на 300% по сравнению с аналогичным периодом прошлого года. Теперь корь снова находится в статусе эпидемии, причем в глобальном масштабе. «Хайтек» рассказывает, почему человечеству до сих пор не удалось справиться с корью и как на это повлияло движение против прививок.
По данным ООН, более 21 млн детей в год не вакцинируются против кори. В период с 2010 по 2017 год (последние доступные глобальные данные на момент публикации — «Хайтек»), 169 млн детей пропустили первую из двух рекомендуемых прививок.
Обычно корью болеют невакцинированные дети от двух до пяти лет; значительно реже — взрослые, которые не прошли вакцинацию и не переболели корью в детском возрасте. После перенесенного заболевания развивается стойкий иммунитет, повторное заболевание корью человека без патологии иммунной системы сомнительно, хотя и такие случаи описаны. В странах, проводящих тотальную вакцинацию против кори, заболевание встречается в виде единичных случаев или минивспышек (5–15 человек).
К таким странам относятся почти все развитые и большинство развивающихся — однако в 2019 году, по прогнозам Всемирной организации здравоохранения (ВОЗ), число случаев заражения корью превысит 60 тыс. Это вдвое больше, чем в 2017 году, и самый высокий показатель с начала века. За первые три месяца 2019-го от заболевания в европейских странах умерли 72 человека — вдвое больше, чем в 2017 году (последнее глобальное исследование по распространению кори проводилось именно в 2017 году — «Хайтек»).
США возглавляют список стран с высоким уровнем дохода, большинство детей в которых не получили первую дозу вакцины в период между 2010 и 2017 годами — таких детей в стране более 2,5 млн. За ней следуют Франция и Великобритания, где за тот же период было более 600 тыс. и 500 тыс. непривитых детей соответственно.
Ситуацию в странах с низким и средним уровнем дохода Unicef называет критической — в том же 2017 году в Нигерии было почти 4 млн детей в возрасте до одного года, которые пропустили первый этап вакцинации. По этому показателю страна занимает первое место в мире — вслед за ней идут Индия (2,9 млн), Пакистан и Индонезия (по 1,2 млн каждая) и Эфиопия (1,1 млн).
«Основание для глобальных вспышек кори, которые мы наблюдаем сегодня, было заложено много лет назад, — комментирует данные Генриетта Форе, исполнительный директор Unicef. — Вирус кори всегда найдет непривитых детей. Если мы серьезно относимся к борьбе с распространением этого опасного, но предотвратимого заболевания, нам необходимо сделать прививки каждому ребенку как в богатых, так и в бедных странах».
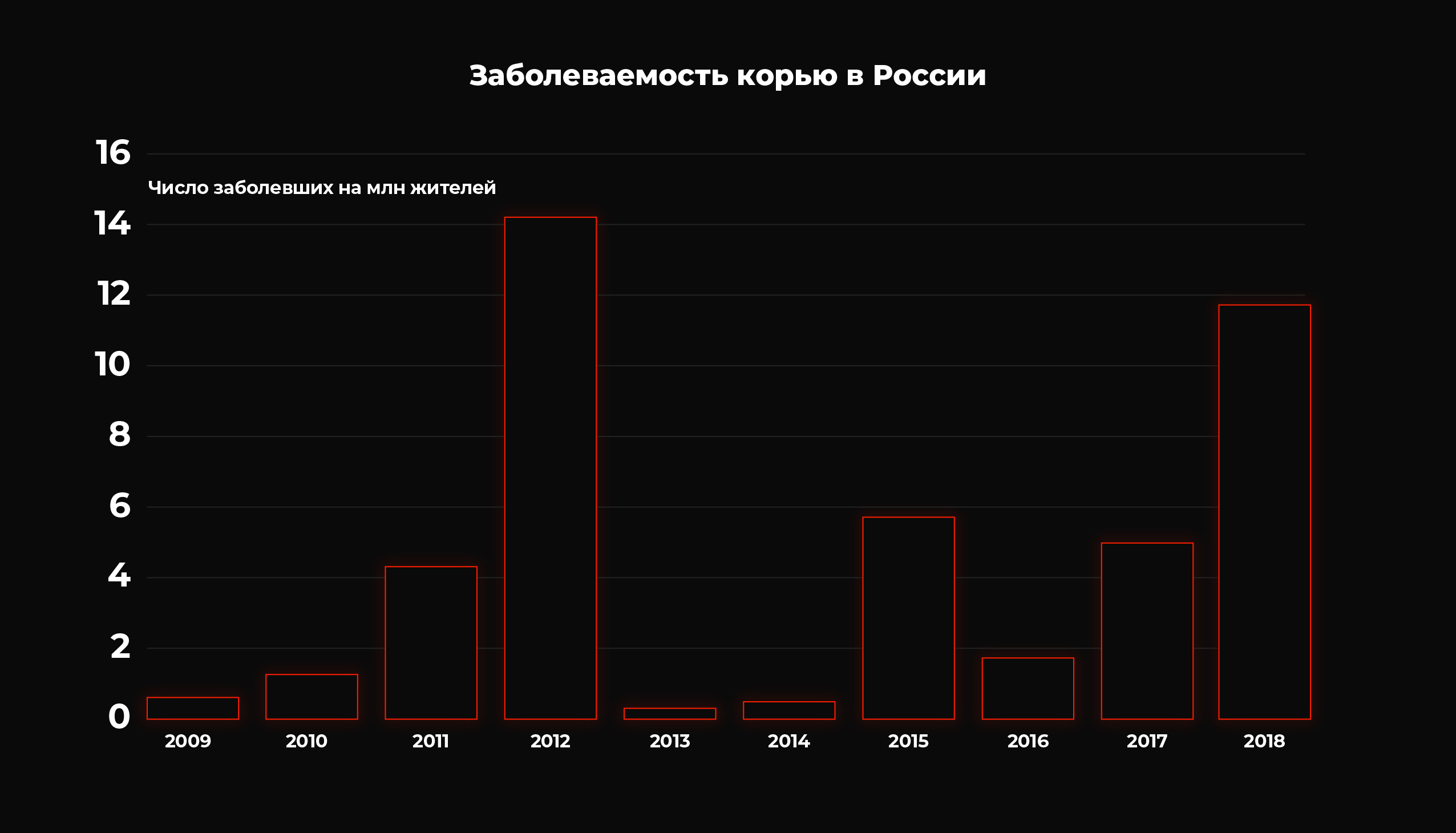
Источник: Роспотребнадзор
В России заболеваемость корью в 2018 году составила 1,7 случая на 100 тыс. человек, то есть немногим больше 2,5 тыс. случаев. По данным Роспотребнадзора, это больше, чем в 2017 году, почти в 3,5 раза. За первые три месяца 2019 года корью заразились 872 россиянина, наибольшее число случаев произошло в Москве, Московской, Владимирской и Ивановской областях.
По данным ВОЗ, за пять лет, с 2014 по 2019 годы, от кори умерли двое россиян (в 2014 и 2018 году). При этом до 1970 года, пока вакцину от заболевания не изобрели, ею болело более 130 человек на 100 тыс. россиян — другими словами, в стране фиксировалось до 300 тыс. случаев в год.
Корь — заболевание, вызванное попаданием в организм человека вируса семейства парамиксовирусов воздушно-капельным или близко контактным путем. Оно характеризуется лихорадкой, высокой температурой (до 41 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной сыпью на кожных покровах.
Инкубационный период заболевания длится 10–12 дней. После этого у заболевшего наблюдается значительное повышение температуры, насморк, кашель, покраснение глаз, мелкие белые пятна на внутренней поверхности щек. Эта фаза длится от четырех до семи дней. Затем на теле человека появляется сыпь, которая в течение трех дней распространяется по всему телу — от шеи и лица на грудь, живот и ноги — и исчезает примерно через пять-шесть дней. Таким образом, заболевание в среднем длится от 12 до 16 дней.
Наиболее опасными являются осложнения заболевания, среди которых энцефалит, тяжелые инфекции дыхательных путей, диарея в тяжелой форме и ушные инфекции. В 2015 году ученые из Принстонского университета установили, что корь негативно влияет на организм переболевшего ею человека в течение двух-трех лет.
По данным CDC, на каждую тысячу детей, заболевших корью, умирают один или два человека.

Источник: yaprivit.ru
В чем причина эпидемии
ВОЗ называет отказ от прививок одной из главных глобальных угроз 2019 года наряду с загрязнением воздуха, повышением устойчивости бактерий к антибиотикам, изменениями климата и другими факторами. Рост числа сторонников отказа от прививок, по мнению организации, стал основной причиной резкого снижения уровня вакцинации против различных заболеваний — и кори в частности. Этот фактор привел к тому, что корь по всему миру снова вернулась в статус эпидемии.
К сторонникам отказа от прививок относятся члены террористических организаций. В Нигерии группировка «Боко Харам» регулярно нападает на центры вакцинации детей от кори, полиомиелита, краснухи и других вирусных заболеваний и убивает работающих в них врачей. В начале апреля в Пакистане двое мужчин на мотоциклах открыли стрельбу по медсестрам центра вакцинации детей. В результате погиб один человек, еще четверо получили ранения.
В Европе и США участники движения против вакцинации действуют более «цивилизованными» методами — они используют социальные сети для распространения информации о том, что прививки не просто бессмысленны, а могут представлять опасность для здоровья вакцинированных — прежде всего, детей.
Вакцина против кори вводится как отдельно, так и в составе комбинированной вакцины — против кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella), MMR или MMRV. Вакцинация проводится в два этапа — для детей в возрасте 12–15 месяцев и в четыре-шесть лет, для подростков и взрослых — перерыв между двумя вакцинациями составляет всего 28 дней.
Одна доза MMR эффективна против кори на 93%, две дозы — на 97%. Вакцина является ослабленным живым вирусом заболевания. Это означает, что после инъекции вирусы вызывают у вакцинированного человека безвредную инфекцию с очень небольшим количеством симптомов, если они вообще имеются, до того, как они будут удалены из организма. Иммунная система человека борется с инфекцией, вызванной этими ослабленными вирусами, и развивается иммунитет.
Корень теории об опасности прививок от кори лежит в научной публикации исследователя Эндрю Уэйкфилда. В 1998 году ныне бывший английский врач, лишенный всех профессиональных и научных степеней, опубликовал в авторитетном журнале The Lancet статью о том, что вакцина MMR («корь — паротит — краснуха») приводит к развитию аутизма у детей и синдрома воспаленного кишечника.
Ныне теория полностью опровергнута — за следующие десять лет ни одна лаборатория не смогла подтвердить результатов, полученных Уэйкфилдом. В 2010 году комиссия Главного британского медицинского совета постановила, что врач вел себя «бесчестно и безответственно», а его главной целью была дискредитация существующей вакцины в пользу нового препарата, в разработке которого он принимал непосредственное участие.
Однако теория, что вакцина против кори приводит к аутизму у детей, к тому времени прочно закрепилась в обществе. При аутизме дети нормально развиваются до одного-двух лет, а затем начинают регрессировать. Этот период примерно совпадает с временем вакцинации MMR. Ученые пока точно не знают, что приводит к аутистическому расстройству, и такой диагноз заставляет родителей думать о том, что они могли сделать неправильно. Их чувство вины — благодатная почва для мошенников, которые предлагают простое объяснение: во все виновата вакцинация.
Педиатрическое академическое общество представило новый обзор научных доказательств в отношении неблагополучных последствий после вакцинации. Аутизм, астма и многие другие серьезные заболевания, используемые антипрививочниками в качестве доводов против вакцинации, в этот список не вошли.
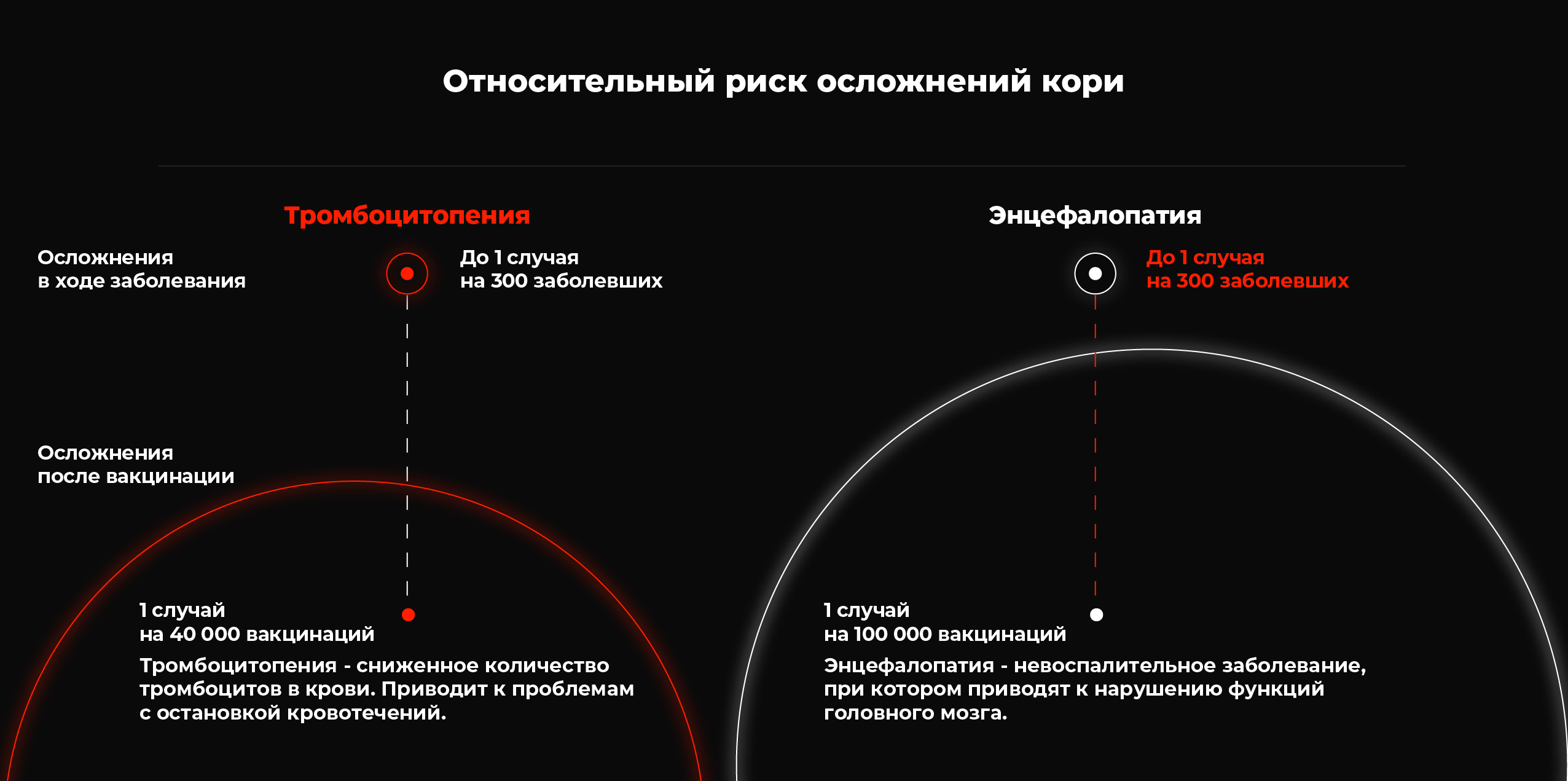
Ранее считалось, что последствий существует 47, после исследования оказалось, что на самом деле последствий вакцинации всего 12! И, конечно, они бывают крайне редко.
Список подтвержденных побочных реакций:
- Анафилаксия (аллергическая реакция).
- Артрит (легкий, острый, преходящий и не хронический).
- Дельтовидный бурсит из-за неправильно введенной вакцины.
- Диссеминированная ветряная оспа после вакцины против нее, возникающая только (!) у людей с иммунодефицитом.
- Энцефалит.
- Фебрильные судороги.
- Синдром Гийена — Барре.
- Гепатит, возникающий только (!) у людей с иммунодефицитом после вакцины против ветряной оспы (и только после нее).
- Опоясывающий лишай.
- Иммунная тромбоцитопеническая пурпура.
- Обморок.
- Менингит.
Вакцины против гриппа не вызывают астму, детские вакцины не вызывают аутизм, вакцины не вызывают диабет, вакцины, вводимые иммунокомпетентным лицам, не вызывают гепатит, вакцины против гриппа не вызывают миеломную болезнь (злокачественная опухоль) у взрослых, а вакцины против АКДС и гепатита В не вызывают синдром внезапной детской смерти (СВДС).
Согласно международному опросу The State of Vaccine Confidence, в 2016 году о своем недоверии к прививкам заявили 27% россиян — выше этот уровень только во Франции, а также Боснии и Герцеговине.
Как врачи борются с эпидемией
Аналитики ВОЗ считают, что причиной эпидемии кори стало резкое снижение уровня вакцинации по сравнению с первым десятилетием с начала века. Особенно этот спад заметен в маргинальных группах населения Европы, численность которых резко выросла в связи с миграционным кризисом. Однако предубеждения относительно вакцин существуют и у достаточно образованных граждан, которые относятся к среднему классу, говорится в исследовании.
Для борьбы с противниками вакцинации правительства Италии и Германии приняли закон, запрещающий принимать в школы и детские сады детей, не привитых от основных заболеваний. Речь идет о кори, краснухе, полиомиелите, брюшном тифе и других. Если таких детей все же приведут в образовательные учреждения, их родителям грозит штраф в размере до 500 евро.
В апреле о борьбе с распространением ложной информации о прививках задумались и российские чиновники. По словам первой замглавы Минздрава Татьяны Яковлевой, министерство готовит законопроект, предусматривающий административную ответственность за распространение призывов к отказу от прививок.
По данным «Би-би-си», замминистр просвещения РФ Татьяна Синюгина направила в Госдуму письмо, которое призывает разработать законопроект, «ограничивающий посещение образовательных организаций детьми, не прошедшими обследование на инфекционные заболевания и вакцинацию от особо опасных инфекционных заболеваний». Однако пока никаких конкретных ограничительных мер российские чиновники не приняли.

Источник: «Состояние доверия к прививкам» (Лондонская школа гигиены и тропической медицины)
Под давлением общественности с распространением призывов по отказу от прививок борются и социальные сети. 10 мая Instagram начал блокировать хэштеги, через которые распространяют «антинаучные данные» о вакцинах. Среди них — #vaccinescauseautism и #vaccinescauseaids. Блокировка хэштега автоматически делает недоступным контент, которым он был отмечен, сообщили в социальной сети.
Руководство стримингового сервиса YouTube, который называют одним из главных распространителей теорий заговора и антинаучной информации, также делает попытки заблокировать ролики, рассказывающие о вреде прививок. Однако действия сервиса пока больше похожи на точечную атаку, чем на полноценную борьбу с таким контентом.
Источник
