Экзема и кандидоз кожи
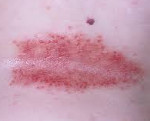
Микотическая экзема – кожное заболевания, связанное с развитием грибковые микроорганизмов, на которые остро реагирует иммунитет и проявляется аллергическая реакция. Основная причина ее появления – грибковое повреждение кожи с ранками, в которых микроорганизмы продолжают воспалительный процесс.
Болезнь поражает ладони, стопы, межпальцевое пространство, голени. Проявляется в виде сильного зуда на пораженных участках и их мокнутием. Частые рецидивы болезни мешают полноценному лечению. Диагностирует ее врач-дерматолог, назначая необходимые медикаментозные препараты и соответствующие процедуры.
Микотическая (грибковая) экземы на фото 6 штук с описанием
Причины микотической (грибковой) экземы
Микотическая экзема – мультифакторная болезнь, то есть она появляется не по одной, а сразу по нескольким причинам. Главная причина – возбудители грибковой болезни. К ним относятся:
- Грибки кандида (кандидоз)
- Возбудители микозов (кератомикоза, трихоспороза, дерматомикоза и др.)
- Возбудители разноцветного лишая
- Плесневые грибы
Для того чтобы грибок сохранился, для него нужно условие – ослабленный иммунитет. На данные возбудители реагирует иммунитет, которые справляется не только с ними, но еще и направляется на ткани организма. Причины снижения иммунитета:
- Генетическая предрасположенность.
- Плохой обмен веществ (метаболизм), недостаток витаминов и макроэлементов (особенно цинка и кальция).
- Эндокринные заболевания, заболевания ЖКТ, болезни внутренних органов.
- Аллергия.
Микотическая экзема часто становится продолжением развития микробной экземы, то есть ее факторы появления:
- Механические повреждения кожного покрова.
- Плохое соблюдение правил личной гигиены.
- Инфекционные бактерии на необработанных ранках.
- Чрезмерное использование гормональных препаратов (таких как кортикостероиды).
Узнать подробнее
Симптомы микотической (грибковой) экземы
Симптомы у микотической экземы ярко выраженные, но они определяются стадией болезни. Именно:
- Появление красноватых зудящих пятен на коже рук, стоп, голеней.
- Возникновение на них пузырьков и папул, содержащих серозную жидкость.
- Их вскрытие, мокнутие, образование «серозных колодцев» из-за глубоких трещин. Из-за попадания в ранки грибковых бактерий могут появиться осложнения.
- После подсыхания они покрываются, шелушась, чешуйками с корками желтого и розового цвета.
- Пораженные места имеют четкие границы
- Болезнь характеризуется «перемещения» очагов с одного участка на другой.
- При попадании серозной жидкости на здоровую кожу она покрывается ранками.
- При лечении спустя некоторое время болезнь рецидивирует, так как она носит хронический характер и вылечить ее нельзя.
Болезнь появляется на разных участках тела из-за активно вырабатывающихся антител. Поражается новое место не только близкорасположенное к старому, но и находящееся далеко от него. Основные места, на которых развивается болезнь:
- Подошвы ног
- Пальцы на ногах
- Складки между пальцев
- Голени
- Колени
- Локти
- Ладони
Для микотической экземы на руках также характерно образование пузырьков с серозной жидкостью, их вскрытие и мокнутие с последующим высыханием с образованием корок. Так как кожа на руках подвергается постоянному воздействию внешней среды, за ее гигиеной требуется следить наиболее тщательно (при работе с бытовой химией надевать перчатки или делать повязки), так как бактерии могут попасть в трещины и вызвать воспаления.
Отличить, болеет пациент грибком или экземой на руках, может специалист.
Лечение микотической (грибковой) экземы
Микотическая экзема может иметь хронический характер течение, то есть полностью вылечить ее будет нельзя, так как спустя некоторое время после активного лечения болезнь вернется. После качественной диагностики болезни врач-дерматолог назначает необходимые процедуры и препараты.
Диагностика протекает в несколько этапов:
- Осмотр врачом. Уже на этом этапе специалист может определить болезнь по внешним признакам, но подтверждается она с помощью специальных анализов.
- Для подтверждения проводят биопсию кожного покрова: берут соскоб пораженных участков и исследуют под микроскопом. Этот шаг включает в себя точное определение возбудителя болезни для последующего назначения лечения.
Курс лечения направлен на уничтожение грибковых микроорганизмов и на восстановление иммунитета. Один курс может занять до полугода времени, но надо быть готовым к рецидиву болезни. Лечение проводится с медикаментозными и/или народными средствами.
Лечение проводится с несколькими условиями:
- Пациент должен соблюдать диету, исключающую любые аллергенные продукты: сладкое, соленое, копченое, алкоголь и табак, крепкий чай, кофе и какао, орехи, цитрусовые, специи и яйца. Рекомендуется составить меню из растительных (фрукты, овощи, крупы) и молочных продуктов.
- Принимать ванны с антисептиками, такие как сода и марганцовка.
- Проводить фитотерапию – лечение натуральными растительными лекарствами, сделанными по домашним рецептам.
- Не подвергать пораженные участки негативному воздействию окружающей среды. Для этого их лучше скрывать под одеждой или делать специальные повязки.
- Избегать стрессовых ситуаций, депрессий, переживаний.
- При грибковой экземе на руках не контактировать с химическими и другими веществами, способными вызвать аллергию или надевать резиновые перчатки.
Чтобы самостоятельно предположить, болеет ли человек микотической экземой, можно просмотреть фото грибковой экземы на руках и ногах.
Лечение микотической экземы народными средствами
Лечение микотической экземы проводится так же, как грибковых заболеваний, поэтому лучшим вариантом будет лечить ее медикаментозными средствами, сопровождая фитотерапией. Но и в народной медицине есть отличные рецепты от развития грибка. Перед их применением проконсультируйтесь с врачом.
- Смесь вазелина, ланолина и клюквенного сока. Все ингредиенты смешивают в соотношении 1:1:2 и используют в качестве мази.
- Прополис обладает отличными дезинфицирующими, антибактериальными свойствами, мазь с прополисом ускоряет заживление ран и снимает воспаление, поэтому ее можно и нужно использовать в домашнем лечении грибковой экземы.
- Можно использовать борную кислоту, ванночки для пораженных мест с перманганатом калия, содовым раствором.
- Облепиховое масло обладает ранозаживляющими свойствами, удаляет омертвевшую кожу, помогает при порезах и ожогах. Поэтому для заживления ранок лучше всего будет использовать именно его, так как помимо восстановления кожи, она способна снять зуд и шелушение.
- Для лечения грибковой экземы на руках и ногах делают специальные ванночки из тысячелистника, алоэ и череды.
Лечение микотической экземы медикаментозными средствами
Так как микотическая экзема появляется из-за развития грибковых бактерий, лечится она как грибковые болезни. Лекарства пациенту должен подбирать только лечащий врач, так как на препараты может быть аллергия.
Также нельзя одновременно принимать больше количество медикаментов, чтобы избежать усугубления ситуации. Во время лечения микотической экземы нежелательно использовать гормональные мази, так как они способствуют развитию бактерий, в том числе грибковых.
- Начало лечения медикаментозными средствами состоит из антимикотических препаратов. К ним относятся такие местные средства, как мази Ацикловир, Низорал, Ламизил, Экзодерил.
- Так как одной из причин появления болезни является аллергия, необходимо принимать противоаллергические препараты: Зиртек, Супрастин, Цетрин, Лоратадин, Эриус, Авиамарин и другие.
- Для уменьшения зуда и снижения воспаления принимают успокоительные препараты, желательно на растительной основе. К ним относятся: Тенотен, Новопассит, Афобазол, Атарекс, Феназепам, валериана.
- При нервных расстройствах используют сильные антидепрессанты и транквилизаторы.
- Кортикостероидные препараты заметно влияют на воспалительные и аллергические процессы, но они назначаются только в случае проблемы работы эндокринной системы и только при хронической болезни, так как при острой они могут лишь усугубить ситуацию, вызвав развитие грибковых бактерий. Одним из таких препаратов является Тридерм. При развитии хронической болезни он оказывает антибактериальное, противогрибковое действие.
- При развитии бактериальных инфекций назначаются антибиотики.
- Обрабатывают ранки с помощью Пантестина, борной кислоты, бриллиантовой зелени (зеленкой), Левомеколью и другими средствами, направленными на регенерацию поврежденных тканей.
Профилактика микотической экземы
Грибковая экзема имеет хронический характер. Это значит, что ей свойственны рецидивы (постоянные возвращения болезни). Для того чтобы этого не произошло, нужно постоянно принимать меры профилактики. К ним относятся:
- Следовать сбалансированному питанию, включающему гипоаллергенные продукты и здоровому образу жизни.
- Соблюдать правила гигиены: не ходить без обуви в общественных местах, не пользоваться чужими предметами личной гигиены.
- Тщательно дезинфицировать раны, порезы, царапины.
- Стараться не подвергаться влиянию эмоций в стрессовых ситуациях, не переживать, не волноваться.
- Желательно носить кожаную или другую натуральную обувь. Не надевать синтетическую и шерстяную одежду.
- При работе с химическими веществами (бытовая химия, красители и т.п.) пользоваться защитными резиновыми перчатками.
- Своевременно предпринимать меры по лечению хронических болезней.
- При появлении первых симптомов обращаться к специалисту для назначения необходимых лекарственных препаратов.
- Не заниматься самолечением, в случае необходимости совмещать использование медикаментозных и народных методов лечения.
Загрузка…
Источник
Кандидоз кожи — поверхностное поражение кожи, вызванное грибками рода Candida. Кандидоз кожи представляет собой красные и отечные очаги поражения с везикулами, папулами и эрозиями. Чаще всего процесс локализуется в кожных складках подмышечных и паховых областей, в межпальцевых промежутках и под молочными железами. Диагноз кандидоза кожи подтверждается обнаружением грибков Candida при микроскопии кожного соскоба. Лечение осуществляется местным, а при необходимости и общим, применением противогрибковых препаратов.
Общие сведения
Последнее время отмечается рост заболеваемости грибковыми инфекциями вообще и кандидозом кожи в частности. Заболевание встречается у людей абсолютно любого возраста от новорожденных до стариков. Поскольку грибки Candida являются условно-патогенной флорой и присутствуют в организме у здорового человека, то переход их в болезнетворное состояние с развитием кандидоза кожи может сигнализировать о происходящих в организме отклонениях и в первую очередь о снижении иммунитета.
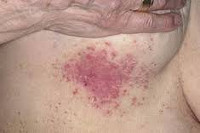
Кандидоз кожи
Причины возникновения кандидоза кожи
У большинства людей попадание в организм грибков Candida происходит на первом же году жизни. Далее грибки присутствуют в организме человека в качестве естественной флоры. Кандидоз кожи развивается в случае перехода грибков из сапрофитного состояния в патогенное. Это может быть связано с эндогенными причинами, то есть с изменениями в организме самого человека. Например, к развитию кандидоза кожи может привести нарушение обмена веществ (диспротеинемия, ожирение, сахарный диабет), дисбаланс микрофлоры кишечника при дисбактериозе, снижение иммунитета, ослабление защитных сил организма на фоне хронических инфекций, повышенная потливость, авитаминоз. К изменениям, способствующим возникновению кандидоза кожи, могут приводить некоторые виды медикаментозной терапии: лечение цитостатиками или кортикостероидами, антибиотикотерапия.
Возможно развитие кандидоза кожи в результате действия экзогенных причин, то есть факторов внешней среды, способствующих усилению болезнетворных свойств у грибков Candida. Одним из таких факторов является влажность. Дело в том, что Candida хорошо развиваются во влажной среде и при этом могут переходить в патогенное состояние. Так кандидозу кожи часто подвержены работники бассейнов и бань, мойщицы и часто контактирующие с водой домохозяйки. Повышенная температура окружающей среды, способствующая потоотделению и мацерации кожи, также может быть причиной появления кандидоза кожи. Благоприятная среда для развития болезнетворных грибков Candida существует на кондитерских производствах и в консервной промышленности, где кроме большого количества грибков во внешней среде и сырье, происходит постоянная мацерация кожи рук работников сахаристыми веществами, лимонной, яблочной и другими кислотами.
Классификация кандидоза кожи
Выделяют следующие виды кандидоза кожи:
- кандидозное интертриго — кандидоз крупных складок кожи;
- кандидоз кожи половых органов;
- кандидоз кожи межпальцевых промежутков стоп и кистей;
- кандидозный фолликулит — грибковое поражение волосяных фолликул подмышечной впадины, а у мужчин в области бороды и усов, изредка встречается на волосистой части головы;
- повязочный кандидоз кожи — при повышенной влажности кожи под гипсовой повязкой или на спине у лежачих больных;
- пеленочный кандидоз — у грудных детей в области промежности.
Симптомы кандидоза кожи
Кандидоз кожи начинается с появления на ней участков покраснения с некоторой отечностью и различными элементами сыпи: папулами, пустулами, пузырьками. После вскрытия элементов образуются мокнущие эрозии, которые сливаясь формируют четко отграниченные участки поражения с фестончатыми краями. Поверхность эрозий блестящая и гладкая, имеет характерный белесоватый налет. По периферии очагов кандидоза кожи располагаются отдельные серопапулы, отечно-эритематозные пятна, пузырьки и пустулы. Наиболее часто кандидоз кожи начинается с крупных складок кожи: между ягодицами, в подмышечных впадинах, под молочными железами, в паху.
В зависимости от клинической картины различают эритематозную и везикулезную форму кандидоза кожи. При эритематозной форме преобладают отечно-эритематозные очаги с участками эрозий. Для везикулезной формы характерно наличие большого количества пузырьков, пустул и папул на фоне воспаленной кожи.
Кандидоз кожи может принимать хроническое рецидивирующее течение. В таком случае описанные выше проявления происходят во время обострения несколько раз в году и носят более распространенный характер. Хронический кандидоз хуже поддается лечению. В тяжелых случаях, на фоне сопутствующих заболеваний и выраженных нарушений иммунитета, хронический кандидоз может переходить в генерализованную форму с остеопорозом, анемией, рецидивирующими бронхитами и пневмониями, нарушениями со стороны желудочно-кишечного тракта и других внутренних органов.
Межпальцевой кандидоз кожи чаще наблюдается у дошкольников и взрослых, работающих в садах и огородах. Он проявляется очагами мацерации с отечной и красной кожей, по периферии которых расположены пузырьки и папулы. Для работников овощехранилищ и кондитерских фабрик характерна локализация кандидоза кожи между III и IV или IV и V пальцами. Кандидоз кожи половых органов часто сочетается с кандидозным вагинитом, баланопоститом и баланитом.
Диагностика кандидоза кожи
Самый быстрый и простой способ диагностики грибковой этиологии кожных поражений — это выявление характерных овальных клеток с элементами псевдомицелия при прямой микроскопии соскоба на патогенные грибы, взятого с пораженного участка кожи. Предварительные данные могут быть получены методом ПЦР-диагностики, постановкой реакции иммунофлуоресценции (РИФ) и проведением иммунно-ферментного анализа (ИФА). Диагностическое значение имеет количественное определение Candida, поскольку наличие небольшого числа грибов Candida является нормальным для микрофлоры человеческого организма. Точная идентификация возбудителя кандидоза кожи и определение его чувствительности к противогрибковым препаратам осуществляется путем посева материала соскоба на среду Сабуро.
Дополнительно для выявления сопутствующих заболеваний и инфекций при кандидозе кожи могут быть назначены: клинический анализ крови, определение сахара крови и мочи, иммунограмма, исследование на ВИЧ-инфекцию и т. п. При необходимости проводится дифференциальная диагностика кандидоза кожи с экземой, себорейным дерматитом, псориазом кожных складок, фавусом, рецидивирующим генитальным герпесом, эритематозной волчанкой и др.
Лечение кандидоза кожи
Основой курсового лечения кандидоза кожи является назначение противогрибковых препаратов. К ним относятся: противогрибковые антибиотики (нистатин, амфотерицин В, натамицин, леворин), медикаменты группы азолов (кетоконазол, изоконазол, клотримазол, миконазол, эконазол, флуконазол) и другие препараты (флуцитозин, деквалиния хлорид, циклопирокс, тербинафин, нафтифин, препараты ундециленовой кислоты). В легких случаях кандидоза кожи, при наличие небольшого количества очагов поражения лечение проводят только местно, используя для обработки кожи противогрибковые мази. Применяют лазерное лечение. При распространенных поражениях местное лечение комбинируют с приемом противогрибковых препаратов внутрь. Дозы и длительность лечения зависят от тяжести процесса и эффективности проводимой терапии. Неадекватно маленькие дозы препаратов или слишком короткий курс лечения могут привести к возникновению рецидивов кандидоза кожи.
Наряду с противогрибковой терапией проводится лечение сопутствующих заболеваний и укрепление защитных сил организма. Пациентам с кандидозом кожи следует соблюдать диету с пониженным содержанием углеводов. В ходе лечения и в дальнейшем для профилактики рецидивов необходимо следить за тем, чтобы кожа в области складок всегда оставалась чистой и сухой.
Источник
Кандидоз кожи – это часто встречающаяся патология, вызываемая грибками рода Кандида. Эти грибки относятся к условно-патогенным микроорганизмам, то есть они в ограниченном количестве могут присутствовать в составе нормальной микрофлоры.
Однако, при наличии дополнительных факторов риска под воздействием грибков рода Кандида развивается кандидоз кожи и слизистых оболочек. В разговорной речи эту патологию еще называют молочница на коже.
Чаще всего кандидоз поражает слизистые оболочки ротовой полости, влагалища и кишечника. Однако, в последние годы на фоне частого применения антибактериальных и цитостатических лекарственных средств увеличилась частота встречаемости именно кожных проблем.
Что такое кандидоз кожи
Кандидоз кожи – это инфекционное заболевание кожных покровов, вызываемое условно-патогенными грибками рода Кандида. Чаще всего возбудителем является Candida albicans.
Внимание. Молочница на коже может поражать любой участок кожных покровов.
Обычно грибок поражает:
- кожные складки и межпальцевые промежутки;
- кожу промежности и перианальной области (часто сочетаясь с генитальным кандидозом);
- лицо (кандидоз кожи лица располагается преимущественно на коже вокруг ротовой полости и сочетается с молочницей во рту);
- кожу рук (кандидоз кожи рук часто сочетается с кандидозным поражением ногтей);
- волосистую кожи головы (кандидоз кожи головы встречается редко, преимущественно у больных сахарным диабетом или у лиц с различными иммунодефицитами).
Причины возникновения
Возбудителем кожного кандидоза является грибок Кандида. В норме этот грибок входит в состав естественной микрофлоры и не вызывает воспалительных заболеваний. Однако, при наличии дополнительных факторов риска этот грибок может начать активно размножаться и привести к развитию кандидоза кожи и слизистых.
Факторами риска, способствующими развитию грибкового поражения кожи, являются:
- наличие у пациента сахарного диабета (особенно декомпенсированных тяжелых форм заболевания, сопровождающихся резкими скачками или стойким повышением уровня сахара в крови);
- длительный прием цитостатических препаратов, антибактериальных лекарственных средств, иммунодепрессантов);
- наличие у пациента иммунодепрессивных состояний (включая связанные с ВИЧ и СПИДом), истощения, анорексии, выраженных авитаминозов, белкового дефицита;
- тяжелые заболевания щитовидной железы, любые злокачественные новообразования, заболевания кроветворной системы;
- выраженное ожирение и метаболический синдром;
- злоупотребление спиртными напитками.
Справочно. Развитию кандидоза кожи тела также способствует ношение тесной одежды из синтетических материалов, несоблюдение правил личной гигиены, работа в душных влажных помещениях, контакты с химикатами.
Кандидоз кожи рук и ногтей обычно развивается у женщин, часто контактирующих с водой, землей и моющими средствами. Чаще всего этот вид кандидоза встречается у мойщиц посуды, домохозяек, сотрудниц бань, работников производственных цехов, садовников, дачников.
Также кандидоз кожи часто регистрируют у сотрудников кондитерских цехов. Это связано с тем, что в сходном сырье, используемом в производстве, изначально содержится грибок Кандида. Также развитию кандидозных проблем с кожей способствует постоянная работа во влажном и душном помещении, контакт с сахаристыми компонентами, яблочной, лимонной, молочной кислотой.
Кандидоз кожи у детей может развиваться из-за недостатка витаминов, плохой гигиены, нарушения микрофлоры кожи, из-за использования агрессивных порошков при стирке детской одежды, наличии сахарного диабета (кандидоз кожи и слизистых может быть первым симптомом заболевания).
Кандидоз кожи у новорожденных развивается преимущественно у недоношенных ослабленных детей, при неправильном уходе за кожей грудничка,
Как передается
Внимание. Кандидоз кожи заразен только для новорожденных, которые не инфицировались внутриутробно или во время прохождения через родовые пути матери.
Заразиться кандидозом ребенок может во время грудного вскармливания, при контакте с игрушками, употреблении смесей для искусственного вскармливания, контакте с родственниками и медперсоналом.
Дело в том, что грибки рода Кандида широко распространены в окружающей среде, а уровень носительства грибков у взрослых людей 100%.
У большинства детей первичный контакт с грибками протекает без симптомов или проявляется легкой молочницей рта или влагалища у девочек. Также у некоторых детей кандидоз кожи сочетается с опрелостями на ягодицах и паховых складках.
Классификация
В зависимости от тяжести заболевания выделяют легкие, среднетяжелые и тяжелые формы заболевания. Кандидоз кожи также может быть поверхностным и инвазивным (тяжелая форма заболевания, при которой кандидозные налеты спаяны с тканями).
Справочно. В зависимости от распространенности воспалительного процесса кандидоз кожи может быть локализованным (очаговым) и распространенным (генерализованным).
Также кандидозное заболевание кожи разделяют на острое и хроническое. В хроническом кандидозе выделяют специфическую форму заболевания – генерализованный гранулематозный кандидоз.
По локализации воспалительного процесса выделяют кандидоз кожи:
- лица;
- волосистой части головы;
- тела;
- рук и ногтей;
- ладоней;
- межпальцевых промежутков;
- стоп;
- крупных складок;
- ягодичных складок;
- паховых складок;
- урогенитальный кандидоз кожи и слизистых.
У иммунодефицитных или ослабленных больных, лиц с сахарным диабетом, злокачественными новообразованиями может развиваться генерализованный кожный кандидоз (кандидозные очаги поражают всю кожу в хаотичном порядке).
Также отдельно выделяют пеленочный дерматит у новорожденных.
Какой врач лечит кандидоз кожи у мужчин и женщин
В зависимости от локализации кандидоза и возраста пациента, а также в зависимости от наличия у него сопутствующих заболеваний, лечением заболевания может заниматься:
- неонатолог (лечит кандидоз кожи и слизистых, развившийся у ребенка в первые дни жизни);
- детский или взрослый инфекционист (может назначать лечение при любых формах кандидоза);
- педиатр или терапевт (могут лечить нетяжелые формы молочницы);
- венеролог или дерматолог (лечат урогенитальный кандидоз и кандидоз кожи);
- иммунолог (лечит кандидоз кожи и слизистых у пациентов с иммунодефицитными состояниями).
Симптомы кандидозной инфекции
Симптомы кандидоза кожи зависят от тяжести заболевания и его локализации.
Основными проявлениями кожного кандидоза являются:
- зуд, жжение и болезненные ощущения в месте воспаления;
- покраснение и отек кожи (кожа блестящая, ярко-красная или бордовая, отечная);
- пленчатые налеты, сыпь и шелушения в зоне воспаления;
- отслаивание эпидермиса по краям воспалительного очага;
- трещины, эрозии и язвы в зоне воспаления.
Симптомы кандидоза лица
Кандидоз кожи лица чаще всего сочетается с молочницей ротовой полости и губ.
Основным проявлением кандидоза кожи лица является появление:
- кожной гиперемии (покраснения);
- отека кожи в зоне воспаления;
- зуда, жжения, сухости кожи;
- болей при разговоре и употреблении пищи;
- мелких высыпаний (папулы, пустулы, пузырьки);
- пленочных налетов серовато-белого, белесого или желтовато-белого оттенка;
- заедов в углах рта;
- трещин, язвочек, эрозий на месте высыпаний (чаще всего, после вскрытия пузырьков).
Эрозивные поверхности при кандидозе кожи гладкие, имеют четко очерченные фестончатые края.
При поражении кожи и слизистой губ (хейлит) пациентов беспокоят зудящие корки и налеты на губах, кровоточащие эрозии и трещины, глубокие болезненные заеды в уголках рта.
Симптомы кандидоза кожи тела
Справочно. На теле кандидоз чаще всего поражает крупные складки (межъягодичную, бедренно-паховые, складки под молочными железами) или межпальцевые промежутки. Реже поражается кожа ладоней и стоп.
Кандидоз гладкой кожи чаще всего проявляется появлением эритематозных (воспалительное покраснение) пятен с эрозиями и шелушениями в центре и высыпаниями по краям. У кормящих женщин также может развиваться кандидоз кожи сосков, проявляющийся появлением трещин соска, отека, мацерации кожи и мелких пузырьковых высыпаний.
Складочный кандидоз кожи начинается с появления мелких пузырьков и пустул, быстро вскрывающихся и образующих язвы и эрозии. Также из-за постоянной мацерации кожи часто появляются болезненные трещины.
Воспалительные очаги при складочном кандидозе ярко-красные или темно-бордовые, блестящие, влажные. По краям воспалительных очагов часто отмечаются шелушения и полоски отслаивающейся кожи.
Эрозивные поверхности быстро увеличиваются в размерах и могут занимать большую поверхность кожи. Также разрозненные эрозивные очаги часто сливаются между собой, образуя один большой очаг.
Кандидоз рук, ногтей и стоп
Межпальцевый кандидоз поражает преимущественно кожу между 3-м и 4-м, а также 4-м и 5-м пальцами. Заболевание сопровождается появлением покраснения кожи, шелушений, большого количества пузырьковых высыпаний, мацерации, зуда и жжения кожи, болезненных трещин. Заболевание часто рецидивирует и плохо поддается лечению.
Кандидоз ладоней и стоп встречается редко. Заболевание может проявляться в виде:
- сухих пластинчатых дисгидрозов (появляются поверхностные пластинчатые, кольцевидные или гирляндообразные шелушения);
- везикулезно-пустулезных высыпаний, покраснения и отека кожи;
- гиперкератотических экзем (на фоне диффузных форм гиперкератоза появляются грубые кожные борозды с грязно-коричневым окрасом).
Справочно. Кандидоз кожи стоп чаще всего развивается у маленьких детей и проявляется мелко- пузырьковой сыпью, покраснением кожи и шелушениями.
Кандидоз ногтевых пластин часто сочетается с симптомами паронихии или панариция.
Пациента беспокоит покраснение и отек ногтевого валика, его болезненность, появление шелушений и истончения кожи валика. При надавливании на валик могут появляться гнойные (из-за присоединения бактериальной инфекции) или творогообразные грибковые выделения.
Ногтевая пластина при кандидозе ногтей тусклая, желтоватая, расслаивающаяся, покрытая бороздами.
Пеленочный дерматит у новорожденных
У новорожденных детей кандидоз чаще всего протекает в виде молочницы ротовой полости или влагалища, а также в виде пеленочного дерматита.
Справочно. Заболевание проявляется отеком кожи промежности, анальной области и ягодичных складок, зудом, жжением кожи, мелкопузырьковой или мелкоточечной сыпью, появлением белесоватых пленок на коже обильных шелушений.
Генитальный кандидоз кожи у женщин и мужчин
Кандидоз кожи половых органов у женщин чаще всего развивается на фоне тяжелой вагинальной молочницы. Отмечается мацерация кожи половых органов, сильный зуд и жжение, покраснение и отек кожи, появление болезненных трещин. Также часто отмечается обильная мелкоточечная сыпь и пленчатые налеты на коже.
У мужчин часто развивается кандидозный баланопостит, проявляющийся пластинчатыми кольцевидными шелушениями, мацерацией крайней плоти, появлением эрозий и трещин на головке полового члена, сильным зудом и болью.
Хронические гранулематозные кандидозы
Специфической разновидностью кандидозов кожи являются хронические гранулематозные кандидозы.
Патология может проявляться в виде:
- четко ограниченных овальных или округлых очагов, размерам от 2 до 5 сантиметров в диаметре, очаги могут располагаться на любом участке кожи и часто сливаются между собой по типу эритродермии;
- бляшек ярко-красного цвета с синюшным ободком, размер бляшек варьирует от 1 до 5 сантиметров в диаметре. Поверхность бляшек покрыта шелушениями, папилломатозными разрастаниями, сыпью, корками (при отпадении корок обнажается кровоточащая поверхность). После заживления бляшек часто остаются атрофические рубцы.
- четко ограниченных очагов с инфильтрационным отечным валиком, образованным пузырьками. Также характерно появление желтых корок, язв и эрозий.
Диагностика кожного кандидоза
Для подтверждения диагноза требуется выявление не только грибка, но и псевдомицелия или почкующихся грибковых клеток в соскобах с кожи или ногтей.
Внимание. Выявление только культуры грибка малоинформативно, поскольку он может присутствовать на коже в норме.
Чем лечить кандидоз кожи
При кандидозных поражениях крупных кожных складок лечение чаще всего начинают с обработки кожи зеленкой и детской присыпкой. Затем, через 2-3 дня назначают мази от кандидоза кожи.
Препаратами выбора при кандидозе кожи являются мази, крема и растворы кетоконазола, клотримазола, оксиконазола, бифоназола, сертаконазола, натамицина.
При тяжелых формах заболевания или частых рецидивах назначают препараты системного действия в таблетках (флуконазол, итраконазол, кетоконазол).
Справочно. При кандидозе ногтевых валиков назначают примочки с ихтиоловой мазью, а затем обработку ногтевого валика противогрибковыми мазями. При неэффективности проводимого лечения назначают системные противогрибковые средства.
Профилактика
Профилактика кандидоза кожи включает назначение противогрибковых препаратов пациентам, проходящим длительную антибактериальную или иммунодепрессивную терапию, лицам с сахарным диабетом или иммунодефицитом.
При приеме антибиотиков также рекомендовано принимать пробиотики для профилактики дисбактериоза.
Также рекомендовано соблюдать правила личной гигиены и ухода за кожей.
Источник
