Язвенный колит удаление прямой кишки
 Девушка с шариками
Девушка с шарикамиДумаю, настало время рассказать вам о единственном (по мнению врачей) действенном способе лечения неспецифического язвенного колита. Да, речь пойдет об операции.
Как вы знаете, НЯК – это заболевание, поражающее толстый кишечник. В зависимости от объема поражения, устанавливается подтип НЯК – проктит, проктосигмоидит, левосторонний или тотальный (панколит). Диагноз и степень тяжести течения болезни играют определяющую роль в установке правильного подхода к ликвидации проблемы.
Принято считать, что НЯК начинается с проктита (поражение лишь прямой кишки). Заболевание имеет свойство со временем продвигаться вверх по всему толстому кишечнику. Насколько быстрым будет это распространение зависит от текущего состояния больного и ответа его организма на применяемые медикаменты.
При проктите, проктосигмоидите или левостороннем поражении кишечника (с учетом положительного ответа на лечение) врач, скорее всего, не порекомендует операцию. Совсем другое дело – тотальное поражение.
В каких случаях рекомендуют операцию при НЯК?
Не трудно догадаться, что при тотальном поражении НЯК распространяется на весь толстый кишечник. Обычно, как было сказано ранее, все начинается с поражения прямой кишки, но вследствие молниеносной атаки, пищевого отравления или игнорирования признаков болезни, как правило, НЯК переходит в “тотальный” в очень короткие сроки (2-4 месяца). И вот тут-то уже становится интереснее.
Основные аргументы к проведению операции:
- Тотальное поражение толстого кишечника.
- Наличие полиппов/псевдополипов в толстом кишечнике.
- Перфорация толстого кишечника.
- Организм не отвечает на медикаментозное лечение.
- Сильные боли и диарея на протяжении длительного периода времени.
- Медикаменты вызывают сильные побочные эффекты (например, на курсе кортикостероидов – катаракта и остеопороз).
- НЯК начал влиять на суставы, глаза, печень или другие жизненно необходимые элементы (внекишечные проявления заболевания).
- Появились признаки развития рака толстой кишки.
Как правило, операцию лучше проводить в стадии стойкой ремиссии НЯК (это поспособствует более быстрому восстановлению), но кто же согласится на нее, будучи в хорошем состоянии? Да, вот такая неприятная ирония со стороны заболевания.
Виды операций на толстом кишечнике при НЯК
Что представляет собой операция, назначаемая при НЯК? Существуют два типа таких операций, которые применяют в лечении неспецифического язвенного колита.
- Илеоанальный анастомозис. Удаляется часть или весь толстый кишечник и все воспаленные ткани прямой кишки. Далее, тонкий кишечник соединяют с анальным каналом. При этом анальный сфинктер не удаляют, и дефекация осуществляется обычным способом. Единственное, количество походов в туалет увеличится, и выходящие массы будут не такими оформленными, т.к. орган, всасывающий воду из пищи, будет отсутствовать. Эта операция является самой распространенной, поскольку она позволяет сохранить нормальный образ жизни человека. Эта операция является успешной в 95% случаев. После операции возможны осложнения, среди которых закупорка тонкого кишечника и протекание кала в месте соединения тонкого кишечника и прямой кишки. Если фекалии, таким образом, попадают в организм, это может стать причиной острой инфекции, поэтому нужно особенно чутко контролировать свое самочувствие.
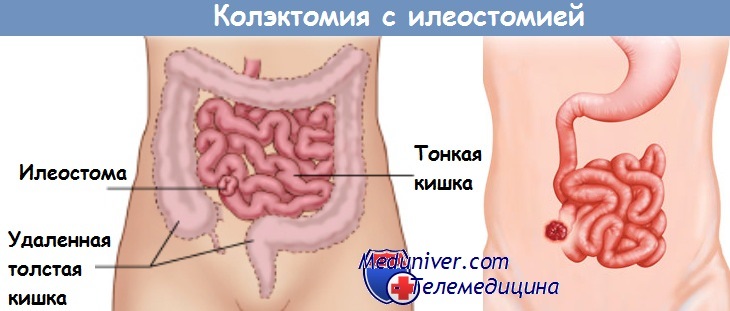
- Проктоколектомия и илеостомия. Удаляется весь проблемный орган. Задний проход сшивается. Хирург делает небольшое отверстие (стому) в нижней части брюшной полости. Далее, нижний конец тонкого кишечника соединяют со стомой, образовывая канал. Продукты жизнедеятельности выходят в пластиковый карман, который прикрепляют к коже вокруг стомы для собирания стула. Эту операцию проводят людям, которые не переносят анестезию в течении длительного периода и если проведение илеоанального анастомозиса невозможно по тем или иным причинам.
Стоит понимать, что при илеоанальном анастомозисе существует вероятность повторного возникновения НЯК, т.к. нижняя часть толстого кишечника (прямая кишка) остается в вашем теле. В таком случае, как правило, хороший ответ на лечение возникает от применения ректальных суппозиториев (Салофальк, свечи с метилурацилом).
В результате проведения операции отпадает необходимость принимать цитостатики, пероральные 5-аск, глюкортикоиды и другие медикаменты, привычные для больных НЯК. Отпадает риск возникновения рака толстого кишечника (в связи с его отсутствием, разумеется). Но не стоит забывать, что в толстом кишечнике содержится до 70% всего вашего иммунитета.
Если вам предложили операцию, таблица, которая указана ниже, поможет вам принять решение. Заполните ее и обсудите результаты со своим лечащим врачом.
| Организм не отвечает на медикаментозное лечение | Да | Нет |
| Медикаменты дают побочные эффекты | Да | Нет |
| Лечение сильно снижает качество жизни | Да | Нет |
| Обнаружились внекишечные проявления НЯК | Да | Нет |
| Вы вынуждены значительно ограничить свою деятельность | Да | Нет |
| Появились признаки развития онкологии | Да | Нет |
| Вас беспокоит то, как будет выглядеть организм после илеостомии | Да | Нет |
| Вы женщина, и беспокоитесь о трудностях, которые могут возникнуть при попытке забеременеть после операции | Да | Нет |
| Вы считаете, что риск оправдан | Да | Нет |
Подведем небольшой итог. Что человек имеет после операции?
- Исцеление от НЯК.
- Колоссальная экономия денег на лекарствах.
- Хорошее качество жизни (несмотря на стому, т.к. по отзывам многих людей она абсолютно не мешает им жить и даже посещать бассейны).
- Существенное расширение диеты.
Конечно, само слово “операция” звучит страшно, и я сам сторонник медикаментозного лечения (травами в т.ч.). Но нужно отдавать отчет действительности: операцию нельзя исключать, тем более в случаях, описанных выше. Будьте здоровы, контролируйте свое психоэмоциональное состояние
Источник
Оставление прямой кишки при неспецифическом язвенном колите. Удаление прямой кишки при язвенном колите.
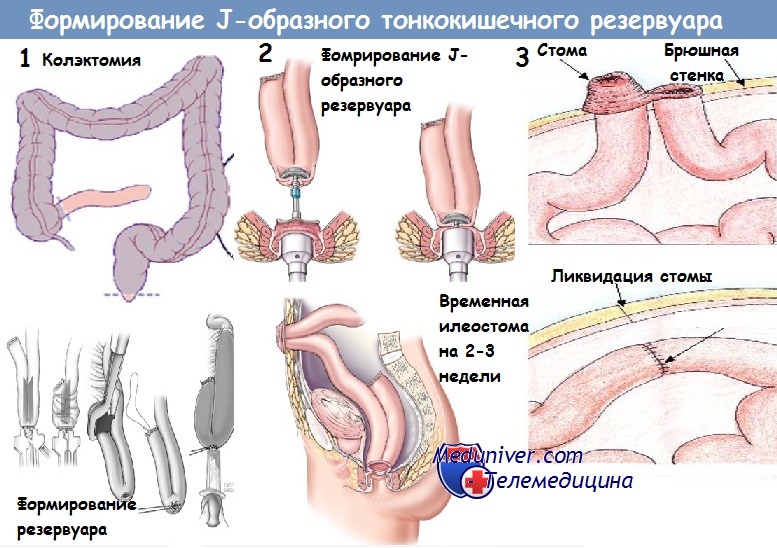
Оставление прямой кишки, а тем более увеличение ее вместимости за счет сформирования сразу же выше ее соединенной с ней полости, созданной тем или иным методом из тонкой кишки, значительно улучшает функцию дистального отдела кишечника. Этот небольшой резервуар в значительной степени обеспечивает всасывание жидкой части кишечного содержимого и формирование каловых масс. Дефекация совершается 2—3 раза в сутки. Испражнения у этих больных имеют вид густой кашицеобразной массы, иногда более плотных колбасообразных конгломератов, без потери белков, без явлений диареи и нарастающей интоксикации.
Даже небольшая ампула, созданная из тонкой кишки, при полном отсутствии толстой кишки, как показывает пример хотя бы нашей больной П., обеспечивает всасывание жидкого содержимого, формирование более или менее нормальных каловых масс и регулярную естественную дефекацию. В этом смысле большое значение имеет осторожное, щадящее оперирование на промежности в момент удаления прямой кишки при тотальной колэктомии. Сфинктер прямой кишки должен быть минимально травмирован и максимально сохранен.
Нужно отметить еще некоторые детали этой операции. При выполнении радикальной операции во второй момент, если первым этапом была илеостомия, следует удалять всю толстую кишку за исключением прямой. Конец тонкой кишки также неустойчив. Позднее он может поражаться язвенным процессом. Поэтому тонкую кишку следует пересекать в 20 см проксимально от баугиниевой заслонки. Конец пересеченной кишки используется для создания временного противоестественного заднего прохода.
Сохраненную прямую кишку в проксимальном конце, в месте пересечения, не следует зашивать наглухо. Если такой шов наложен, то в прямой кишке остается замкнутое пространство, плохо дренируемое через задний проход. Инфекция, герметизированная в этой полости, продолжает развиваться, прогрессировать. При длительном вялом’ или более остром ее течении наступают грубые рубцовые деформации прямой кишки. Возможна также перфорация в свободную брюшную полость. А. А. Васильев потерял от вялого перитонита 3 из 6 больных, которым он зашил проксимальный конец кишки наглухо.
Верхний конец оставленной прямой кишки после ее пересечения вшивают в виде одноствольного ануса в нижний угол операционной раны.
Через это отверстие происходит хорошее беспрепятственное дренирование прямой кишки. Для промываний кишки могут применяться различные антисептические растворы. Все это способствует быстрому заживлению в ней язв без значительных рубцовых деформаций стенки кишки. После стойкого заживления язв в прямой кишке производится третий этап операции — накладывают илеоректальныи анастомоз и образуется тонкокишечный резервуар. При благополучном течении через 2—3 недели закрывается ректостомическое отверстие.
Некоторые авторы (Aylett, Shounsey) считают возможным накладывать илеоректальныи анастомоз или соединять подвздошную кишку с сигмовидной независимо от наличия в этих дистальных отделах толстой кишки язв и незакончившегося воспалительного процесса. С такой точкой зрения никак нельзя согласиться. Токсичное, с не закончившимися ферментативными процессами содержимое тонкой кишки может вызвать обострение язвенного проктосигмоидита. В связи с этим может встретиться необходимость устранения илеоректального или илеосигмоидного анастомоза (И. Ю. Юдин).
При преимущественно левостороннем поражении и хорошем состоянии правой половины толстой кишки, а также прямой кишки после субтотальной колэктомии с успехом может быть наложен асцендо-ректоанастомоз конец в конец с поворотом проксимального отрезка толстой кишки на 180° по горизонтальной фронтальной оси.
Подводя итоги обсуждения спорного вопроса о целесообразности или нецелесообразности оставления прямой кишки при радикальной операции по поводу неспецифического язвенного колита, мы решительно высказываемся в пользу оставления прямой кишки. У 20—30% больных в последующем, при заживлении оставшихся в ней язв, прямая кишка так деформируется Рубцовыми процессами, что не может быть использована как функционально пригодный орган. Ее приходится удалять в последний этап операции и создавать «илеоанальный анастомоз».
Необходимо еще раз отметить, что при наложении илеоанального анастомоза следует обязательно создавать из тонкой кишки дополнительный резервуар по тому или иному методу, мы рекомендуем — по И. В. Менькову. К сожалению, многие хирурги до сих пор не выполняют эту улучшающую функцию кишечника деталь операции, и у больных нередко в последующем остается жидкий, частый стул тонкокишечным содержимым.
С другой стороны, если при радикальной операции прямую кишку оставлять, то у некоторых больных к моменту хирургического вмешательства язвы в ней вообще отсутствуют, у других они заживают после операции. В общей сложности у 70—80% больных и более прямая кишка в последующем может быть использована для восстановления более или менее нормальной дефекации, а это уже большое достижение.
Итак, при радикальной операции по поводу неспецифического язвенного колита следует при всех обстоятельствах стараться сохранять прямую кишку. Иначе говоря, нужно производить субтотальную, а не тотальную колэктомию.
Такой тактики в нашей стране последовательно придерживаются А. А. Васильев, И. Ю. Юдин, Ж. М. Юхвидова. Из иностранных авторов, сторонников этой методики, можно назвать Aylett, Ungley, Barker и многих других. На 131 такого рода операцию Aylett получил 5,4% летальности. При этом он использовал простой илеоректальный анастомоз без создания дополнительной полости из тонкой кишки.
В противоположность этому многие авторы (А. Н. Рыжих, Bargen, Bacon, Brooke, Gattel, Golingner и др.) считают нецелесообразным сохранение прямой кишки и производят тотальную колэктомию с илеоанальным анастомозом или с наложением постоянной илеостомы.

– Также рекомендуем “Одномоментная операция при неспецифическом язвенном колите. Этапная операция при язвенном колите.”
Оглавление темы “Неспецифический язвенный колит.”:
1. Неспецифический язвенный колит. Причины неспецифического язвенного колита.
2. Клиника язвенного колита. Признаки язвенного колита.
3. Виды язвенного колита. Течение язвенного колита.
4. Лечение неспецифического язвенного колита. Консервативное лечение язвенного колита.
5. Гормональная терапия неспецифического язвенного колита. Питание при язвенном колите.
6. Показания к операции при неспецифическом язвенном колите. Виды операций при язвенном колите.
7. Объем операций при неспецифическом язвенном колите. Создание резервуара толстой кишки.
8. Оставление прямой кишки при неспецифическом язвенном колите. Удаление прямой кишки при язвенном колите.
9. Одномоментная операция при неспецифическом язвенном колите. Этапная операция при язвенном колите.
10. Геморрой. Причины геморроя.
Источник
.jpg) Наш эксперт – доцент кафедры колопроктологии и эндоскопической хирургии Первого МГМУ им. И. М. Сеченова, кандидат медицинских наук Инна Тулина.
Наш эксперт – доцент кафедры колопроктологии и эндоскопической хирургии Первого МГМУ им. И. М. Сеченова, кандидат медицинских наук Инна Тулина.
Неведомый и опасный
Это заболевание может развиваться постепенно, но часто возникает внезапно. Вдруг появляются тревожные симптомы: частый, от пяти до 15–20 раз в сутки, жидкий стул, с примесью крови, а порой и с выраженным кровотечением. У многих поднимается температура, резко снижается вес: пища в больном кишечнике усваивается плохо. Такое состояние может держаться несколько недель, а затем больной вроде бы идет на поправку. Но, увы, рано или поздно неспецифический язвенный колит снова заявляет о себе.

Почему развивается болезнь, медицине пока неизвестно. По каким-то причинам организм начинает воспринимать клетки внутренней выстилки кишечника как чужеродные и атакует их. Из-за этого возникает воспаление, внутри толстой кишки появляются язвы (они-то и кровоточат). Чаще всего в процесс вовлекается левая половина толстой кишки, но порой страдает она вся. В любом случае такое состояние чревато очень серьезными осложнениями, нередко – опасными для жизни.
От пенок до хирургии
Лечение язвенного колита начинают с местных средств – лекарств, которые действуют в просвете кишечника и не попадают в кровь. Это могут быть таблетки или растворы для клизм с пенообразным составом, который обволакивает проблемные места и уменьшает воспаление. Если такая терапия не дает нужного эффекта, пациенту прописывают глюкокортикоидные гормоны. Чтобы купировать приступ, используют большие дозы этих лекарств, чтобы поддерживать нормальное состояние кишечника – меньшие, но постоянно.
К сожалению, и такое лечение не всегда дает результат. В этом случае выход только один – операция. Во время нее удаляют часть толстой кишки, в которой наблюдается воспаление, в тяжелых случаях убирать приходится ее всю.
Вся жизнь впереди
| Важно | |
|---|---|
| При появлении симптомов неспецифического язвенного колита ни в коем случае нельзя ждать, пока «пройдет само». Сам по себе такой колит крайне тяжело переносится, к тому же похожие проявления наблюдаются при пищевых отравлениях и инфекционных заболеваниях кишечника. В некоторых случаях они очень быстро приводят к печальному исходу. Обращайтесь к врачу как можно скорее! Уже во время осмотра он сможет сориентироваться, в чем причина недомогания. А окончательную ясность внесет колоноскопия, после ее проведения можно точно поставить диагноз. | |
На протяжении многих лет после такого удаления на передней брюшной стенке хирурги формировали илеостому – отверстие, через которое опорожнялся кишечник. Качество жизни и психологическое состояние пациентов при этом очень страдало. Неспецифический язвенный колит поражает по большей части женщин, причем молодых, лет двадцати. Представьте: девушка мечтала выйти замуж, родить детей, у нее вся жизнь впереди…
Учитывая это, западные врачи в 70‑х годах прошлого века стали пытаться усовершенствовать данную операцию. Они специальным образом расширяли конец тонкой кишки и подшивали ее к анальному каналу, таким образом имитируя прямую кишку. Сейчас эту методику используют и в России, за несколько десятилетий она показала хорошие результаты. Кишечник после такой «перестройки» работает нормально. А пациенты чувствуют себя значительно комфортнее, ведь образ их тела не меняется. Многие девушки после операции родили детей, некоторые – даже естественным путем, без кесарева сечения.
Два вмешательства
Операция проводится в два этапа. На первом – удаляется толстая кишка, из тонкой формируется особый резервуар, который затем подшивается к анальному каналу. Чтобы «новая анатомия» заработала, ткани должны срастись, для этого нужно обеспечить им покой. Поэтому на передней брюшной стенке формируется временная илеостома. Месяц-полтора кишечник опорожняется через нее, а затем проводится вторая операция, и отверстие закрывается.
Раньше хирург, устраняя воспаление в кишечнике, был вынужден вскрывать брюшную полость. В последние десятилетия вмешательство стали проводить лапароскопически – через 4–5 проколов и небольшой разрез внизу живота. А не так давно появилась еще более щадящая методика однопортового доступа. На брюшной стенке хирург делает одно-единственное отверстие. Через него он проводит удаление воспаленной кишки, формирование «резервуара», а затем в этом же месте располагает илеостому. Когда на втором этапе ее закроют, у пациента останется лишь маленький рубчик.
Время на адаптацию

После такого лечения пациенту не нужны гормоны, ведь очаг воспаления удален, человек может быть в меру активным, может работать, создавать семью… Однако некоторые ограничения все же существуют.
В норме в толстой кишке находится множество бактерий, в тонкой – их набор меньше, у трети людей в начальной части тонкой кишки бактерий почти нет. Вынужденно оказавшись на месте толстой кишки, тонкая должна адаптироваться к своим новым обитателям. Среди них есть «помощники», которые улучшают переваривание пищи, а есть «вредители», способные привести к инфекции. Если это случилось, требуется терапия антибиотиками. К этому надо быть готовым.
Важно выстроить рацион питания. Теперь кишечник работает не так, как раньше. Пища быстрее проходит через него, из нее всасывается не вся влага. Поэтому стул имеет жидкий вид и появляется примерно через три часа после еды. Это нужно учитывать, чтобы позывы в туалет не заставали врасплох. Вдобавок придется принимать специальные препараты, которые позволяют восполнить дефицит воды в организме.
Все это накладывает отпечаток на образ жизни, однако прооперированные быстро привыкают и впервые после возникновения болезни начинают вести полноценную жизнь.
Читайте в соцсетях!


Источник
