Язвенный колит научные статьи
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Шапошников В.И.
1
1 ГБОУ ВПО «Кубанский государственный бюджетный медицинский университет Минздрава России»
Целью исследования было изучение роли клизм в формировании неспецифического язвенного колита. Установлено снижение количества кишечной палочки, и дислокация патогенной микрофлоры из анального канала в толстую кишку. Доказана патогенетическая связь изменений в толстой кишке в зависимости от динамики лечения клизмами копростаза и тяжести воспалительного процесса.
неспецифический язвенный колит
патогенез
клизма
1. Желнова Т.И. Кандидозный дисбактериоз кишечника. Клинические особенности / Т.И. Желнова, О.Г. Яковлева // Актуальные вопросы колопроктологии: труды I съезда колопроктологов России. – Самара, 2003. – С. 423–424.
2. Краткое руководство по гастроэнтерологии / под ред. В.Т. Ивашкина, Ф.И. Комарова, С.И. Рапопорта. – М.: ООО Издат. дом «М-Вести», 2001. – 458 с.
3. Секачева М.И. Современные аспекты лечения неспецифического язвенного колита; результаты медицины, основанной на доказательствах // Consilium medicum. – 2003. – № 3. – С. 18–22.
4. Яковлева О.Г. Микробиоценоз кишечника в различных возрастных группах. Клинические особенности / О.Г. Яковлева, Т.И. Желнова, О.А. Хивинцева // Актуальные вопросы колопроктологии: труды I съезда колопроктологов России. – Самара, 2003. – С. 439–441.
5. Stack W.A., Long R.G., Hawkwy C.J. Short-and long-term outcome of patients treated with cyclosporine for severe acute ulcerative colitis. Aliment Pharmacologic There 1998; 12:973-8.
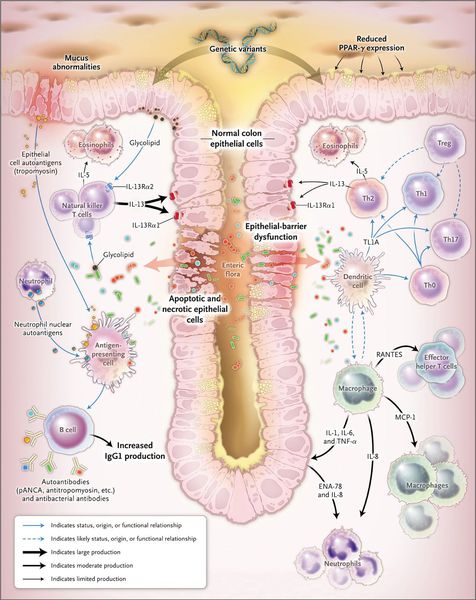
Неспецифический язвенный колит (НЯК) относится к числу диффузных хронических рецидивирующих заболеваний ободочной кишки, при котором преимущественно поражается слизистая оболочка этого полого органа. Данное заболевание встречается во всех странах мира. В год диагностируется от 3 до 15 новых наблюдений на 100 000 населения, а заболеваемость достигает 50–80. Мужчины и женщины болеют одинаково часто. Первый пик выявляемости НЯК приходится на возраст от 20 до 40 лет, второй – 60–70 лет [3]. В настоящее время нет четкой информации об этиологии и патогенезе этого заболевания. Наиболее часто рассматривается наследственная предрасположенность к развитию аутоиммунного воспалительного процесса в слизистой оболочке толстой кишки в ответ на обсеменение её поверхности микроорганизмами и вирусами, а так же контактного воздействия продуктов питания. Данное мнение основано на частом сочетании НЯК с другими аутоиммунными процессами [2]. Обнаружение же в слизистой оболочке толстой кишки IgG -антител к эпителиальным клеткам и p-ANCA только усилило позицию сторонников данной гипотезы. Выполненные исследования по определению соотношения Т-лимфоцитов в слизистой оболочке этой кишки указывают на нарушение иммунорегуляторных взаимодействий активированных CD4- и CD8-лимфоцитов. В норме эпителиальные клетки стимулируют преимущественно CD8-T лимфоциты. В то время как при НЯК они активируют исключительно CD4 – лимфоциты, а это сопровождается секрецией ИЛ-2 лимфокинов и стимуляцией макрофагов в системе комплемента. Выявлена и семейная предрасположенность к НЯК, при этом родственники первой линии заболевают значительно чаще, чем в среднем в популяции, а в качестве факторов риска у них четко прослеживается употребление пероральных контрацептивов, а так же особенности питания и психосоциальные проблемы [3, 5]. Внекишечные симптомы НЯК выявляются у 20 % больных. К ним относятся узловая эритема, гангренозная пиодермия, воспалительные заболевания глаз, артриты, анкилозирующий спондилит, нарушения функции дыхательной системы, миозиты, васкулиты, гломерулонефрит и другие патологические процессы вне стенки толстой кишки [3].
Цель и задачи исследования. Данные литературы свидетельствуют о важной роли нормальной микрофлоры кишечника в адаптационной реакции организма человека к возрастным меняющимся условиям его жизни [1, 3]. С учетом этих данных, становится понятной причина развития патологического симптомокомплекса при изменении микрофлоры толстой кишки. В молодом возрасте, возникший по тем или иным причинам, кишечный дисбиоз сопровождается диареей в сочетании с бродильным процессом. У каждого пятого пациента этой возрастной группы отмечаются аллергический дерматит, протекающий на фоне выраженного психовегетативного нарушения. Дисбактериоз же связывают с перенесенной кишечной инфекцией и с продолжительным лечением антибиотиками. Выполненные бактериологические исследования у данной группы пациентов свидетельствуют о выраженном подавлении роста кишечной палочки с одновременным заселением просвета толстой кишки условно-патогенной микрофлорой (энтеробактерии, цитробактерии, клебсиеллы, протей, грибки рода кандида, гемолизирующие штаммы эшерихий и др.). У лиц же зрелого возраста (40-59 лет), у которых наблюдается чередование стойкого запора с периодической диареей, в бактериологической картине кала возрастает удельный вес функционально неполноценных (лактозонегативных и ферментативно ослабленных) штаммов кишечной палочки, что происходит на фоне умеренного снижения роста бифидумбактерий. У лиц же в возрасте старше 60 лет, страдающие стойкими запорами, в кале отмечается резкое снижение облигатной микрофлоры (бифидум – и лактобактерии) с одновременным возрастанием уровня условно патогенной микрофлоры [1, 4]. Нередко именно инфекции служат причиной развития и обострения НЯК, так как поврежденная тем или иным путем слизистая оболочка легко контаминируется патогенной микрофлорой [3, 5].
Если роль условно патогенной микрофлоры в развитии НЯК четко определена, то вот механизм её дислокации из зоны анального канала в просвет ободочной кишки не отражен ни в одном из известных нам источнике медицинской литературы. Определение этих путей и явилось целью данного исследования.
Наблюдали 38 пациентов с НЯК, имевших выраженные внекишечные (костно-суставные) симптомы проявления данного заболевания, которые и явились причиной их госпитализации в травматологическое отделение. Только в процессе обследования у них была выявлена истинная причина развития болезненного состояния, то есть НЯК. Все эти пациенты, возраст которых был от 42 до 68 лет, страдали деформирующими артрозами суставов нижних конечностей и анкилозирующим спондилитом. Мужчин было 16 (42,2 %). При поступлении в стационар все эти пациенты акцентировали внимание врачей на костно-суставную патологию и умалчивали о проблемах, которые наблюдались у них во время акта дефекации. Только через 2–3 дня после госпитализации они стали предъявлять жалобы на жидкий стул с примесью крови и слизи в кале. Частота дефекаций доходила до 5–6 раз в сутки. У больных заподозрена пищевая токсиконфекция и были предприняты соответствующие диагностические мероприятия. При выполнении ректороманоскопии было обращено внимание на наличие у больных покраснения, мацерации и трещин в перианальной области. Эндоскопическое же исследование выявило типичные симптомы хронического или рецидивирующего, или непрерывно – рецидивирующего НЯК. Бактериологическое исследование тканевого детрита, взятого с поверхности яз, выявило микробные ассоциации из клебсиеллы, протея, гемолизирующих эшерихий и др. После верификации диагноза был собран подробный анамнез жизни в данном направлении. Было установлено, что все пациенты с подросткового возраста страдали запорами. Стул был лишь через сутки, а порою через 2–3 дня. С возрастом запоры стали носить более упорный характер и без постановки клизм добиться акта дефекации не удавалось. Больные часто прибегали к постановке солевых, мыльных, масляных и прочих клизм, после которых появлялись боли е левой подвздошной области и тенезмы после акта дефекации. В последнее же время перед госпитализацией, а этот срок составил от 6 месяцев и до 4 лет, характер дефекации резко изменился – развилась диарея с примесью слизи и прожилок крови в кале. За медицинской помощью не обращались, так как описанные изменения в акте дефекации они связывали с частым приемом клизм. Костно-суставные заболевания у них стали развиваться после 30 лет.
Заключение
Сопоставляя собственные клинические наблюдения с данными литературы можно прийти к выводу, что в развитии патологического симптомокомплекса под названием «неспецифический язвенный колит» ведущее значение у наблюдавшихся нами больных имеет дислокация микробной флоры из анального канала в просвет ободочной кишки, что происходило во время постановки клизм. Прибегать же к этому способу освобождения прямой кишки от каловых масс пациентов заставили постоянные запоры, которые наблюдались у них с подросткового возраста. Следовательно, у этих больных клизмы носили характер порочных манипуляций. Обострение же у них НЯК на 2–3 день после госпитализации в травматологическое отделение можно объяснить резкой сменой характера питания и психоэмоциональной нагрузкой. Считаем нужным указать, что хронические запоры относятся к широко распространенным заболеваниям. С целью подтверждения этого мнения мы провели анкетирование 234 студентов вуза и установили, что у211 (90 %) из них отсутствовал утренний стул, и это патологическое явление развилось ещё в школьные годы. Многие из них для свершения акта дефекации вместо клизм прибегали к приему слабительных средств, в том числе и к солевым препаратам, а это сопровождалось негативным воздействием на их здоровье. Ведь слабительные средства вызывают приток жидкости из сосудистого русла в просвет кишечника, а в ней кроме воды содержится альбумин, микроэлементы и другие вещества, крайне необходимые для сохранения гомеостаза. Выходит, для достижения регулярного утреннего стула наиболее оправдана диета, содержащая большое количество растительной клетчатки, утренний массаж живота, физические упражнения, направленные на возбуждение перистальтики кишечника и прочие мероприятия в подобном же плане.
Библиографическая ссылка
Шапошников В.И. К ВОПРОСУ ПАТОГЕНЕЗА НЕСПЕЦИФИЧЕСКОГО ЯЗВЕННОГО КОЛИТА // Успехи современного естествознания. – 2013. – № 7. – С. 27-29;
URL: https://natural-sciences.ru/ru/article/view?id=32581 (дата обращения: 26.01.2021).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
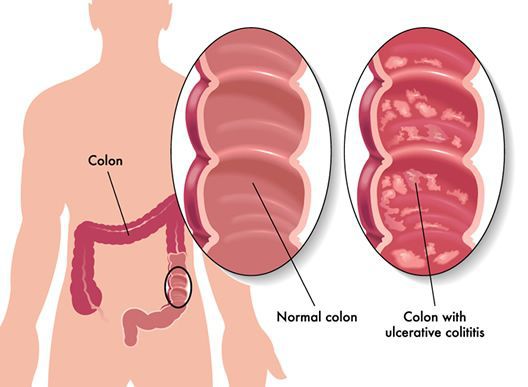
Неспецифический язвенный колит (или просто язвенный колит) — хроническое воспаление толстой кишки аутоиммунного характера. Данное заболевание относится к группе воспалительных заболеваний толстого кишечника.
Эпидемиология
Заболевание преобладает в развитых странах Европы и Северной Америки. Язвенный колит встречается в 20-260 случаев на 100 000 человек. С каждым годом число заболевших увеличивается.[2]
Чаще всего болеют лица в возрасте от 21 до 42 лет, а также пациенты после 54 лет. Самые опасные периоды в развитии язвенного колита — это первый год болезни (из-за быстрого развития воспаления при фульминантном течении появляются осложнения, опасные для жизни) и десятый год (за этот период развиваются злокачественные новообразования).
Факторы риска до сих пор до конца не изучены. Существует следующая закономерность:
- Взаимосвязь курения и язвенного колита. По статистическим данным курящие люди реже болеют язвенным колитом.
- Аппендэктомия (удаление аппендицита) в анамнезе снижает заболеваемость язвенным колитом.
- Снижение количества пищевых волокон способствует появлению болезни.
- Лица, чаще болеющие детскими инфекциями, имеют склонность к появлению данного заболевания.
Этиология
Происхождение язвенного колита на сегодняшний день неизвестно. Существуют следующие теории развития заболевания:
- Язвенный колит возникает под действием определённых экзогенных (внешних) факторов, которые не известны. Предположительной причиной является инфекция.
- Заболевание имеет аутоиммунный характер. Существует наследственная предрасположенность к развитию болезни. Под воздействием определённых факторов запускаются иммунные реакции, вырабатываются антитела, направленные на клетки толстого кишечника.
- Язвенный колит развивается вследствие реакции организма на определённые продукты питания, при этом воспаляется кишечная стенка.
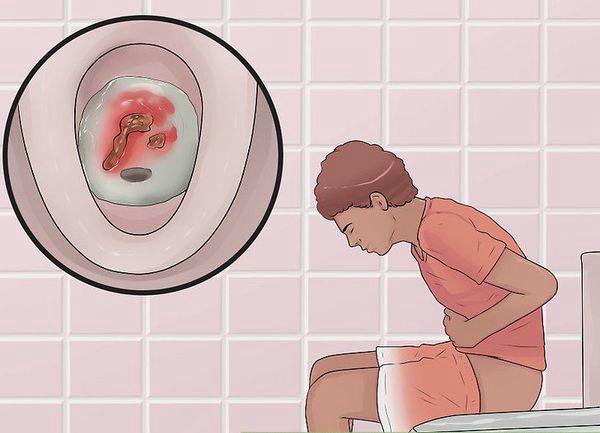
Первые признаки заболевания: кровь и слизь в стуле, диарея, боли в животе, повышение температуры тела.
Основными симптомами неспецифического язвенного колита кишечника являются:
- кишечные кровотечения;
- диарея;
- запор;
- боль в животе;
- тенезмы (ощущение постоянных режущих, тянущих, жгучих болей в толстой кишке — позывов к дефекации, однако при этом выделение кала не происходит);
- лихорадка;
- снижение массы тела;
- тошнота, рвота;
- слабость;
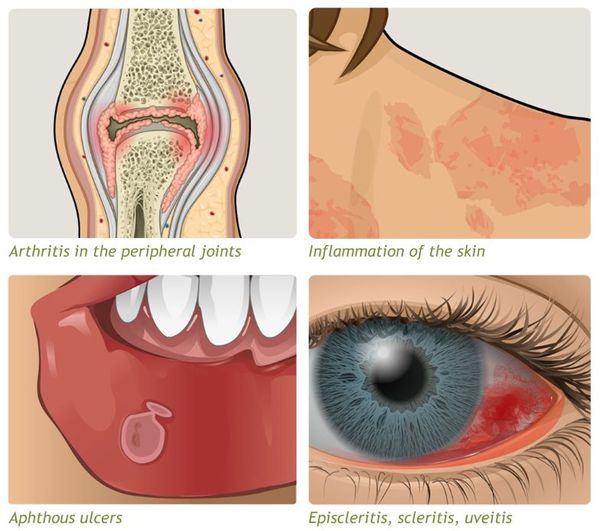
- внекишечные симптомы (артрит, узловатая эритема, увеит и другие).
Заболевание хроническое — симптомы возникают только при обострении, при ремиссии их может не быть.
Характер преобладающей симптоматики зависит от тяжести заболевания и вовлечённого в воспалительный процесс отдела толстого кишечника. Например, при тотальном поражении наблюдается частый жидкий стул с большим количеством крови в кале, боли в животе спастического характера. При тяжёлом течении присоединяются симптомы общей интоксикации (лихорадка, тошнота, рвота, слабость).
При поражении дистальных отделов толстого кишечника (проктит) чаще возникает запор, ложные позывы на дефекацию, тенезмы, в кале обнаруживаются следы алой крови, слизи или гноя. Для оценки тяжести язвенного колита предложены критерии Truelove и Witts.
При язвенном колите происходит каскад воспалительных реакций. В результате воздействия триггерного (инициирующего) фактора стимулируются Т- и В-лимфоциты, что, в свою очередь, приводит к образованию иммуноглобулинов М и G. Дефицит Т-супрессоров усиливает аутоиммунный ответ. Образование иммуноглобулинов М и G приводит к появлению иммунных комплексов и активации сиcтемы комплемента, который обладает цитотоксическим действием. В очаг воспаления проникают нейтрофилы и фагоциты, при этом высвобождаются медиаторы воспаления.

Одним из механизмов патогенеза язвенного колита является нарушение барьерной функции слизистой оболочки толстой кишки и регенераторной функции.
Реакция организма на стресс с патологическим нейрогуморальным ответом приводит к активизации аутоиммунного процесса. Часто больные язвенным колитом имеют эмоциональную нестабильность.
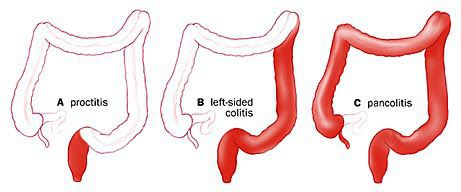
По распространённости процесса различают:
- проктит (с вовлечением прямой кишки);
- левосторонний колит (поражение прямой сигмовидной и нисходящей ободочной кишки);
- тотальный колит (поражение всех отделов толстого кишечника).
По степени тяжести течения:[3]
- лёгкое течение;
- среднетяжёлое течение;
- тяжёлое течение.
По характеру течения:
- острое течение (менее 6 месяцев от начала болезни);
- фульминантное (быстро развивающееся);
- постепенное;
- хронический язвенный колит непрерывного течения (периоды ремиссии (ослабления симптомов) менее 6 месяцев при правильном лечении);
- хронический язвенный колит рецидивирующего течения (периоды ремиссии более 6 месяцев): редко рецидивирующее (один раз в год или меньше) или часто рецидивирующее (более 2 раз в год).
Язвенный колит — это хроническое заболевание, при котором бывают периоды, когда возникает обострение и периоды, когда симптомы затухают или не выявляются — стадия ремиссии. Язвенный колит может обостряться без явной причины, однако чаще это происходит под воздействием стресса, неправильного питания и приёме некоторых лекарств.
Местные осложнения
К местным осложнениям относятся:
- перфорация;
- токсическая дилатация (расширение) толстого кишечника;
- обильное кишечное кровотечение;
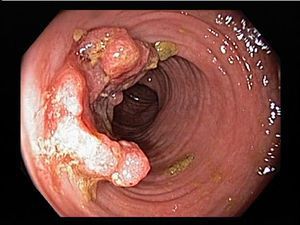
- колоректальный рак.
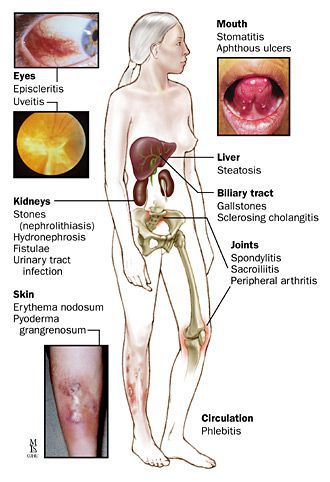
Системные осложнения
Проявляются внекишечными симптомами, причина которых до сих пор не изучена. Чаще поражаются ротовая полость, кожа, суставы.
К системным осложнениям относятся:
- узловатая эритема (поражение кожи и подкожной клетчатки);
- гангренозная пиодермия (поражение кожи крупными болезненными язвами);
- эписклерит (поражение эписклеральной ткани глаза);
- артропатия (поражение суставов);
- анкилозирующий спондилит (воспаление суставов позвоночника);
- поражения печени (повышение трансаминаз крови, гепатомегалия);
- первичный склерозирующий холангит (сужение просвета желчных протоков в результате воспаления).
При диагностике в первую очередь оценивается клиника заболевания, анамнез, производится осмотр с обязательным пальцевым исследованием прямой кишки.
Наиболее важными в диагностике язвенного колита являются эндоскопические методы исследования: ректороманоскопия, колоноскопия с биопсией. Так же для уточнения диагноза применяются ирригоскопия, МСКТ-колоноскопия.
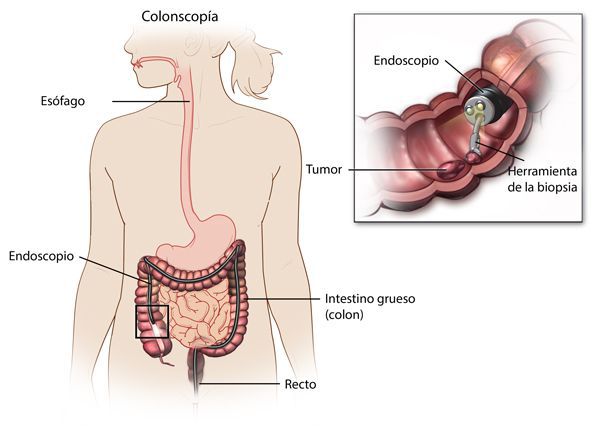
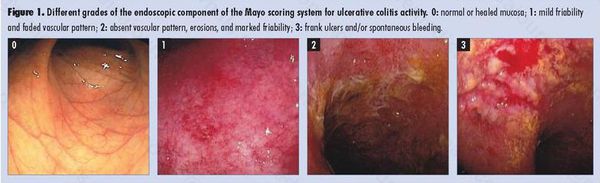
По эндоскопической картине можно определить степень воспаления толстого кишечника. Существуют четыре степени воспаления кишечника:
- При I степени наблюдается отёчность слизистой оболочки, гиперемия, сглаженность или отсутствие сосудистого рисунка, определяются точечные кровоизлияния, слизистая ранима, контактно кровоточит.
- При II степени добавляется зернистость, могут присутствовать эрозии, фиброзный налёт на стенках кишки.
- При III степени эрозии сливаются между собой, образуются язвы, в просвете кишки гной и кровь.
- При IV степени, помимо вышесказанного, появляются псевдополипы, состоящие из грануляционной ткани.
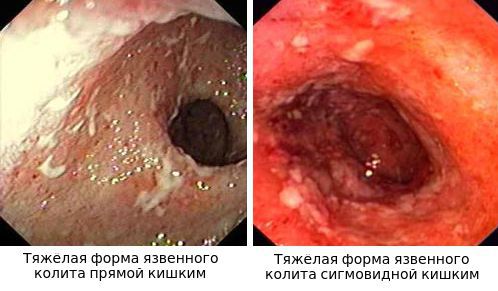
Язвы не проникают глубже подслизистого слоя.
При рентгенологическом исследовании определяется:
- отсутствие гаустр (мешкообразных выпячиваний стенки толстой кишки);
- сглаженность контуров;
- изъязвления, отёк, зубчатость, двойной контур;
- утолщение слизистой и подслизистой оболочек;
- преимущественно продольные и грубые поперечные складки;
- воспалительные полипы.
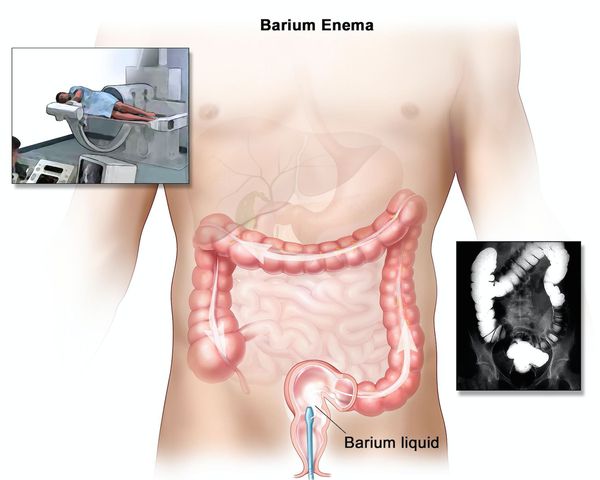
Ирригоскопия помогает не только в диагносте язвенного колита, но и в выявлении серьёзных осложнений, таких как токсическая дилатация (чрезмерное расширение просвета толстой кишки).
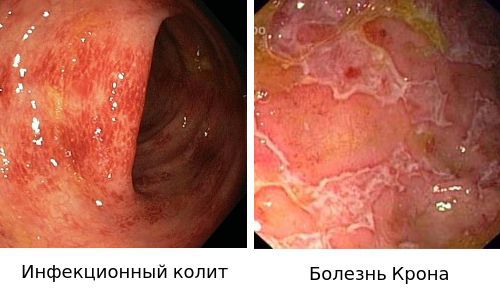
Дифференциальный диагноз:
- Для подтверждения диагноза «Инфекционный колит» используют бактериологическое исследование.
- Диагноз «Болезнью Крона» ставится на основании эндоскопической картины и гистологического исследования биоптата слизистой.
- Ишемический колит.
Тактика зависит от локализации поражения и тяжести течения. При дистальных формах заболевания течение обычно лёгкое, поэтому больные могут лечиться в амбулаторных условиях. Тотальное или левостороннее поражение чаще имеет тяжёлое течение, поэтому требует госпитализации и лечения в условиях стационара.
Диета
Назначаются диеты № 4, 4Б, 4В по Певзнеру. Цель диеты — уменьшить воспаление, бродильные и гнилостные процессы в кишечнике, нормализовать функции кишечника и других органов пищеварения. Блюда жидкие, полужидкие, протёртые, сваренные в воде или на пару. Исключены очень горячие и холодные блюда.
Разрешённые при язвенном колите продукты:
- сухари, супы слизистой консистенции, сваренные на обезжиренном мясном, рыбном бульоне или овощном отваре, с хорошо проваренными крупами, лапшой или вермишелью, допускается добавление фрикаделек;
- нежирное мясо и рыба;
- тщательно проваренные каши;
- фруктовые пюре;
- свежий протёртый творог;
- сахар в маленьких дозах;
- желе и кисели из черники, кизила, черемухи, айвы, груш;
- крепкий черный чай, можно с лимоном, отвар из шиповника, черной смородины, черники и черемухи;
- паровой омлет, яйца, сваренные вкрутую; сливочное масло.
Запрещенные при язвенном колите продукты:
- сдоба и кондитерские изделия;
- чёрный хлеб;
- мясные и рыбные жирные бульоны;
- колбасы, солёная и копчёная рыба, консервы;
- алкоголь;
- кофе;
- молоко;
- газированные сладкие напитки;
- свежие овощи и фрукты;
- перловая и пшеничная каши, бобовые.
Консервативная терапия
К консервативной терапии относятся:
- аминосалицилаты, препараты 5-аминосалициловой кислоты (5-АСК, месалазин);
- кортикостероиды;
- иммунодепрессанты;
- билогическая терапия.
Аминосалицилаты являются препаратами первой линии и применяются в первую очередь. Для купирования атаки язвенного колита обычно требуется 3-6 недель терапии по 1-2 г/кг в сутки. После этого проводится противорецидивное лечение сульфасалазином (3 г/сут) или месалазином (2 г/сут).
При дистальном поражении (проктит) отдаётся предпочтение формам препарата в виде свечей. При левостороннем поражении — препаратам в форме пены для ректального применения. При тотальном поражении используют таблетированные формы препаратов.
При лечении данными препаратами ремиссия достигается в 74-81 % случаев.
Наиболее выраженным и эффективным противовоспалительным средством являются глюкокортикоиды.
Основными показаниями для лечения глюкокортикоидами являются:
- острое течение тяжёлой и среднетяжёлой степени;
- тяжёлое или среднетяжёлое левостороннее и тотальное поражение при наличии III степени воспаления по данным эндоскопического исследования;
- неэффективность или недостаточная эффективность лечения аминосалицилатами при хроническом течении заболевания.
При остром тяжёлом течении назначают внутривенное введение глюкокортикоидов (преднизолона не менее 120 мг/сут) 4-6 раз в день. Обязательно проводится коррекция водно-электролитного баланса, переливание компонентов крови, гемосорбция. Через неделю после внутривенного введения переходят на приём преднизолона внутрь. За это время проводится гастроскопия для исключения язвенной болезни желудка и двенадцатиперстной кишки.
При среднетяжёлой форме можно ограничиться пероральным приёмом преднизолона. Обычно преднизолон назначается в дозе 1,5-2 мг/кг массы тела в сутки. Максимальная доза 100 мг (у лиц пожилого возраста 60 мг).
Если отсутствуют побочные эффекты, то приём продолжают ещё 10-14 дней, затем снижают дозу на 10 мг каждые 10 дней. С 30-40 мг переходят на однократный приём преднизолона. С 30 мг дозу снижают по 5 мг в неделю. Обычно курс гормональной терапии составляет от 8 до 12 недель. Параллельно с гормонотерапией применяют аминосалицилаты до полной отмены гормонов.
При проктите применяются глюкокортикоиды ректально в микроклизмах. Обычно для этого используют гидрокортизон, применяют после дефекации 2 раза в день.
Побочные эффекты гормонотерапии:
- отёки;
- артериальная гипертензия;
- остеопороз;
- различные вегетативные расстройства;
- может способствовать развитию язвы желудка, а, как следствие, может возникнуть желудочно-кишечное кровотечение.
Современным глюкокортикоидом является буденофальк (содержащий будесонид). Суточная доза составляет 3 мг будесонида (1 капсула) 4-6 раз в сутки.
При лечении глюкокортикоидами может возникнуть гормональная зависимость или даже гормонорезистентность, которая формируется у 20-35 % больных тяжёлым язвенным колитом. Гормональная зависимость — это ответ организма на лечение глюкокортикоидами, при котором возобновляется воспалительный процесс после снижения дозировки.
При отсутствии эффекта от гормональной терапии назначают препараты, обладающие иммуносупрессивным действием, а также биологическую терапию. Основными из них являются 6-меркаптопурин и азатиоприн — это препараты первой линии. Они помогают уменьшить дозу гормонов и отменить их в 62-71 % случаев. Лечение обычно начинают вместе с гормонотерапией. Максимальная суточная доза — 150 мг. Незначительное количество побочных эффектов, по сравнению с глюкокортикоидами, позволяет применять препарат на протяжении многих лет.
Также существует аналогичный препарат — метотрексат, который применяется при непереносимости азатиоприна или для ускорения лечебного эффекта. Внутрь или внутримышечно по 30 мг в неделю. Эффект наступает через 2-4 недели
Если отсутствует эффект от азатиоприна и 6-меркаптопурина, применяют препараты второй линии — это инфликсимаб и циклоспорин А.
При отсутствии эффекта от второго введения инфликсимаба и 7-дневного курса циклоспорина А показано хирургическое лечение.
Противорецидивное лечение
После купирования острых воспалительных процессов, назначают противорецидивную терапию аминосалицилатами на срок до 6 месяцев. В случае успешного лечения и отсутствии клинических и эндоскопических признаков заболевания, терапию отменяют.
В случае нестабильного эффекта от противорецидивного лечения терапию продлевают дополнительно сроком на 6 месяцев.
При неэффективности монотерапии аминосалицилатами добовляют к лечению иммуносупрессоры (азатиоприн или 6-меркаптопурин) и гормоны.
Пациентам с язвенным колитом, получающих консервативную терапию, необходимо постоянное наблюдение врача, регулярное эндоскопическое исследование с биопсией.
Хирургическое лечение
По статистике хирургическое лечение показано больным в 11-22 % случаев. Единственным способом радикального хирургического лечения язвенного колита является колпроктэктомия, то есть удаление всей толстой кишки. Основными показаниями к хирургическому лечению являются:
- отсутствие эффекта от консервативного лечения;
- развитие осложнений язвенного колита (кровотечение, перфорация, рак, токсическая дилатация толстого кишечника).
Послеоперационные осложнения
Возникают у ослабленных пациентов на фоне тяжёлого течения заболевания:
- эвентрация (выпадение кишечника через дефект в брюшной стенке );
- несостоятельность швов кишечных стом;
- серозный перитонит (воспаление брюшины);
- полисерозит;
- абсцессы брюшной полости;
- пневмония.
Особенности лечения в зависимости от формы и течения
Левосторонний колит или проктит низкой активности: свечи и пена салофальк.
Колит умеренной активности или распространённый: салофальк в таблетках, глюкокортикоиды.
Тяжёлое течение: салофальк в таблетках, глюкокортикоиды, инфузионная терапия, препараты железа, переливание плазмы и эритроцитарной массы, колпроктэктомия (удаление всей толстой кишки с формированием постоянной илеостомы — отверстия в брюшной полости, к которому прикрепляют калоприёмник).
Фульминантный колит: лечение такое же как и при тяжёлом течении.
При несвоевременном хирургическом лечении в послеоперационном периоде присоединяются другие осложнения в 59-81 % случаев, а летальность составляет от 11 до 49 %. При хирургическом лечении до возникновения тяжёлых кишечных осложнений (перфорация, токсическая дилатация и т. д.) эти цифры снижаются до 8-12 % и 0,5-1,5 % соответственно.
Таким образом, правильная диагностика, рациональная консервативная терапия и своевременное хирургическое лечение помогают добиться хороших результатов. В таком случае прогноз благоприятный. Но, в связи с длительным периодом нетрудоспособности, многие пациенты нуждаются в медико-социальной экспертизе и оформлении инвалидности.
Источник
