Язвенный колит бывают боли

Содержание:
Колит кишечника – это острый или хронический воспалительный процесс, локализующийся в толстом кишечнике и возникающий по причине ишемического, инфекционного или токсического поражения тканей органа.
Немного анатомии
Кишечника человека состоит из двух больших отделов – тонкого кишечника и толстого. Тонкий кишечник следует сразу же за желудком, в нем происходят основные процессы переваривания пищи и усвоение питательных веществ и витаминов. Тонкий кишечник отделен от толстого слизистой мембраной, благодаря которой продукты переработки из него не поступают обратно в тонкий. В толстом кишечнике происходит окончательное переваривание пищи, всасывание воды и формирование каловых масс. Толстый кишечник заселен полезными бифидобактериями, которые формируют иммунитет и предотвращают гнилостные бродильные процессы. Кроме бифидобактерий в толстом кишечнике находится огромное количество патогенных микроорганизмов, которые подавляются полезной флорой и не размножаются до определенного момента – таким образом, поддерживается местный иммунитет. Если на фоне какого-либо заболевания пищеварительного тракта, отравления, интоксикации организма соотношение полезной и патогенной флоры меняется в пользу последней, то возникает воспалительный процесс и развивается колит. Если патогенная флора достигает еще и тонкого кишечника, то развивается более серьезная форма заболевания – энтероколит.
Причины развития колита кишечника у взрослых
Точная причина развития колита кишечника не установлена до конца, однако медики выделяют ряд факторов, которые способствуют воспалению слизистой оболочки толстого кишечника:
- Пищевое отравление – при употреблении в пищу недоброкачественных, не свежих или изначально инфицированных продуктов бактерии, содержащиеся в них, начинают активно размножаться в толстом кишечнике, выделяя большое количество токсинов. Токсические вещества раздражают стенки толстого кишечника, провоцируя развития воспалительного процесса и появления характерных симптомов.
- Неполноценное несбалансированное питание – при злоупотреблении человеком жареного, жирного, копченого, острого, не регулярном однообразном питании нарушается работа пищеварительного тракта в целом, что приводит к постепенному развитию запоров, дисбактериоза и колита.
- Хронические заболевания органов ЖКТ – воспалительные процессы желудка, желчного пузыря, двенадцатиперстной кишки, поджелудочной железы приводят к нарушению процесса переваривания пищи, развитию диареи, нарушению баланса полезных и болезнетворных бактерий в кишечнике и, как результату, воспалению слизистой оболочки толстого кишечника.
- Побочный эффект от приема лекарственных препаратов – некоторые препараты, особенно антибиотики, слабительные, нестероидные противовоспалительные при неправильном их применении или повышенной индивидуальной чувствительности к составу вызывают усиление перистальтики кишечника, стойкую диарею или синдром раздраженного кишечника, на фоне которых развивается колит.
- Токсические отравления – носят экзогенный и эндогенный характер возникновения. При экзогенном отравление организма и поражение толстого кишечника возникает под воздействием мышьяка, солей ртути, при эндогенном – солями уратами на фоне прогрессирования подагры.
- Механический фактор – часто колит развивается у людей, которые злоупотребляют клизмами, ректальными свечками.
Виды и формы колита кишечника
В зависимости от тяжести течения патологического процесса и глубины локализации воспаления колит может быть:
- катаральным;
- спастическим;
- эрозивным;
- язвенным;
- диффузным;
- атрофическим.
В зависимости от вида колита немного будут отличаться и симптомы по своей интенсивности и степени выраженности.
По форме течения колит кишечника может быть острым и хроническим.
Симптомы колита кишечника у взрослых
Симптомы острой и хронической формы заболевания существенно отличаются друг от друга по интенсивности и степени нарастания.
Острый колит кишечника
Тяжесть течения острого колита во многом зависит от причины его развития, возраста пациента, наличия у него сопутствующих заболеваний пищеварительного тракта. При остром колите кишечника возникают следующие симптомы:
- боль и дискомфорт по ходу кишечника – неприятные ощущении усиливаются после приема пищи, постановки клизмы, тряской езды или занятий физическим трудом;
- нарушение стула – диарея сменяется запорами, в каловых массах появляются слизистые прожилки и кровь;
- тенезмы – ложные болезненные позывы к дефекации, при этом выделения из прямой кишки незначительные, слизистые с примесью гноя или крови;
- вздутие, метеоризм, тяжесть в кишечнике.
Если больной не обращает внимания на свое состояние или по каким-либо причинам занимается самолечением, острый колит быстро переходит в хроническую форму течения.
Хронический колит кишечника
При развитии хронической формы заболевания интенсивность клинических симптомов немного уменьшается, больной считает, что выздоровел. Обострение заболевания случается по несколько раз за год, течение заболевания, как правило, вялое, больной жалуется на такие признаки:
- постоянное вздутие и метеоризм;
- чувство тяжести в животе после приема пищи;
- нарушение стула – диареи сменяются запорами и наоборот;
- урчание в кишечнике, усиливающееся после еды;
- высыпания на коже, ухудшение общего внешнего вида кожи – это состояние обусловлено всасыванием токсических веществ из толстого кишечника обратно в кровяное русло.
Язвенный колит: симптомы
Отдельного пункта заслуживает симптоматика язвенного колита. Главным его отличием от острой формы заболевания является образование язвенных участков на слизистой оболочке толстого кишечника, что повышает риск перфорации (образования дырки) в стенке и значительно осложняет течение заболевания.
При язвенном колите кишечника у больного возникает ряд симптомов:
- постоянные ложные позывы к опорожнению кишечника – возможны поносы до 20 раз в день со скудным выделением каловых масс, в которых содержится большое количество слизи и кровяных прожилок;
- периодические кишечные кровотечения – интенсивность этого осложнения варьируется от наличия прожилок крови и ее следов на туалетной бумаге до явного окрашивания кала алой кровью;
- развитие запора после продолжительной диареи – этот симптом указывает, что воспалительный процесс распространился на тонкий кишечник;
- нарастающая интоксикация организма – больной ощущает слабость, одышку, учащенное сердцебиение, тошноту, возникает рвота, повышается температура тела.
Нередко у больных с язвенным колитом появляются высыпания на теле, зуд кожи, образование тромбов на фоне обезвоживания организма и сгущения крови.
Болевой синдром при колите кишечника
Боли при воспалении слизистой оболочки толстого кишечника носят тупой или ноющий характер. Некоторые пациенты отмечают появление чувства распирания в животе, особенно после приема пищи. Боли по ходу кишечника могут беспокоить пациента периодически или быть постоянными, мучительными, схваткообразными – это во многом зависит от вида и формы воспалительного процесса.
На вопрос, где именно болит, пациент, как правило, не может ответить, так как ощущает разлитые боли, по ходу всего толстого кишечника. На начальном этапе развития колита боли локализуются в нижней левой части живота. По мере прогрессирования патологии боль начинает иррадиировать в спину, область между лопатками, грудину – пациент зачастую воспринимает эти боли, как признак заболеваний сердца, позвоночника, почек.
Спастический колит кишечника
При спастическом колите кишечника у взрослых наблюдается значительное снижение перистальтики, что относится скорее не к самостоятельному заболеванию, а лишь к нарушению функции и кишечному расстройству.
У взрослого здорового человека акт дефекации (опорожнения кишечника) происходит 1 раз в день или раз в два дня – это является нормой. При развитии спастического колита у больного возникает стойкий запор (неделю или более), что характеризуется появлением ряда симптомов:
- распирания в животе;
- вздутия;
- метеоризма;
- постоянной тупой боли в левой нижней части живота.
В отличие от других видов колита спастический протекает гораздо легче, поэтому медики говорят об удовлетворительном состоянии больного.
При обращении пациента за медицинской помощью и его обследовании при помощи УЗИ хорошо заметны спазмированные участки толстого кишечника, отмечаются изменения просвета органа – в каких-то местах он расширен, а где-то сужен.
Катаральный колит кишечника
Катаральный колит – это один из этапов развития воспалительного процесса органа, самых начальный. Длительность катарального периода составляет 2-3 дня, данный вид колита характеризуется острой выраженной симптоматикой:
- нарастающее чувство дискомфорта в животе, распирание;
- вздутие и урчание;
- тяжесть в животе, усиливающаяся после приема пищи;
- учащение стула, в каловых массах присутствует большое количество слизи.
На фоне катарального колита кишечника у больного отмечается слабость, тошнота, сонливость, общая вялость, что связано с интоксикацией организма вследствие обратного всасывания продуктов обмена в кровь.
Атрофический колит кишечника
Атрофический колит кишечника у взрослых развивается на фоне прогрессирующего спастического колита при отсутствии своевременного адекватного лечения. На фоне снижения перистальтики и нарушения пищеварительной функции на поверхности слизистых оболочек толстого кишечника постепенно развиваются атрофические изменения. Клинические признаки атрофического колита схожи с другими видами заболевания, поставить точный диагноз позволяют эндоскопические методы исследования – колоноскопия и ректороманоскопия.
Эрозивный колит
Эрозивный колит кишечника представляет собой начальную стадию развития язвенного колита. На поверхности слизистой оболочки кишечника образуются гиперемированные участки воспаления, которые быстро распространяются на слизистый и подслизистый слои, образуя язвочку.
Клинически этот процесс мало чем отличается от других видов колита – у больного появляется постоянная тошнота, диарея, вздутие, боли по ходу толстого кишечника.
Диффузный колит кишечника
При диффузном колите кишечника поражаются оба его отдела – тонкий и толстый. Характеризуется данный вид заболевания ярко-выраженной симптоматикой с первых дней:
- разлитая сильная боль по всему животу – режущая, спастическая, ноющая, усиливающаяся, перемещающаяся, носящая коликообразный характер;
- отсутствие аппетита у больного, тошнота, рвота;
- диарея, ложные позывы к дефекации – во время акта выделяется незначительное количество слизи, окрашенной кровавыми прожилками. При диффузном колите диарея беспокоит больного чаще всего ранним утром, от чего ее еще называют «поносом-будильником»;
- появление неприятного запаха изо рта, язык обложен серым налетом.
Возможные осложнения колита кишечника у взрослых
Часто люди, столкнувшиеся с описанными симптомами, стесняются обращаться за медицинской помощью, занимаясь самолечением, чем допускают огромную ошибку. Колит кишечника при отсутствии своевременного и правильного лечения опасен угрожающими жизни осложнениями, среди которых:
- язвы, угрожающие прободением;
- кишечное кровотечение;
- развитие перитонита в результате перфорации стенки кишечника;
- кишечная непроходимость и необходимость экстренного хирургического вмешательства;
- сепсис.
Хронический колит нередко приводит к образованию онкологических опухолей в результате структурного изменения слизистых оболочек и глубоких слоев кишечника.
Методы диагностики колита кишечника
Благодаря современным оснащениям клиник и использованию инструментальных методов диагностики врачам удается не только определить воспаление кишечника, но и дифференцировать вид колита, в зависимости от которого будет составляться план эффективной терапии.
Для подтверждения диагноза используются лабораторные и инструментальные методы диагностики:
1. Лабораторные:
- ОАК;
- копрограмма (анализ кала);
- анализ на фекальный кальпротектин – исследование, которое позволяет диагностировать болезнь Крона, на фоне которой колит выступает, как вторичный признак.
2. Инструментальные:
- Ирригоскопия с использование контрастного вещества – во время процедуры в прямую кишку больного вводят контрастное вещество, после чего проводят рентгенографию. Данное исследование позволяет исключить наличие опухолей, перфорации, стеноза стенок кишечника;
- Колоноскопия и ректороманосокпия – эндоскопическое исследование, позволяющее осмотреть стенки толстого кишечника изнутри при помощи специального прибора. В ходе процедуры врач может взять биопсию из подозрительных видоизмененных участков кишечника;
- Ректально-пальцевое обследование пациента проктологом – проводится в колено-локтевой позе для исключения сопутствующих патологий (геморроя, проктита, парапроктита, глубоких анальных трещин).
Лечение колита кишечника у взрослых
Для того чтобы прогноз заболевания был благоприятным и лечение было правильным и эффективным, при появлении признаков колита необходимо обратиться к врачу-гастроэнтерологу или колопроктологу. Главным аспектом лечения всех видов и форм колита является диета.
Диета при колите
Так как слизистая оболочка толстого кишечника в момент воспаления раздражена, то главной целью диету является ее максимальное щажение, чтобы снизить нагрузку на орган и при том обеспечить организм всеми необходимыми питательными веществами.
Из рациона питания на время полностью исключают такие продукты:
- сырые овощи фрукты, богатые клетчаткой – капуста, яблоки, бананы, сливы, хурма;
- семечки подсолнечника и тыквы;
- арахис;
- хлеб с отрубями и сдобная выпечка;
- копчености, специи;
- жареные блюда, острые, жирные;
- свинина, субпродукты, сало;
- жирная рыба;
- жирные сливки, сметана, молоко;
- соленья, сладости;
- кофе, шоколад печенье, торты, свежая выпечка.
Питание 6-разовое, все блюда подаются в тушеном, вареном ли пропаренном виде, перетерые, кашицеобразные. Основой рациона являются овощные супы, разваренные каши (гречка, рис), нежирное постное мясо (грудка курицы, говядина, кролик, индейка) – перекрученное или измельченное. Так как на фоне диареи и рвоты теряется много жидкости, то больной должен больше пить, чтобы не допустить обезвоживания.
Медикаментозное лечение колита кишечника
Медикаментозные препараты при колите следует принимать только по назначения врача, в противном случае вы можете усугубить течение заболевания. При необходимости пациенту назначаются:
- антибиотики – если колит спровоцирован инфекциями и патогенными микроорганизмами (Энтерофурил, Нифуроксазид, Цифран);
- противопаразитарные препараты – назначают пациенту в том случае, если воспаление стенок кишечника вызвано глистной инвазией;
- спазмолитики и обезболивающие – при выраженном болевом синдроме и спазмах назначают холинолитики, Но-шпу, Папаверин;
- нормализация стула и микрофлоры – при диарее пациенту назначают препараты на основе солей висмута, при стойком запоре – очистительную клизму, для заселения кишечника полезными молочными бактериями – пробиотики.
Лечение язвенного колита кишечника
Язвенный колит кишечника у взрослых сложнее поддается излечению, поэтому требует долгой и дорогостоящей терапии.
Для купирования острого воспалительного процесса и снятия отека слизистой оболочки на 2-3 дня назначают инъекционного глюкокортикостероиды под контролем врача, после чего переходят на лечение препаратами, способствующими устранению воспаления и регенерации тканей. Эти лекарства выпускаются в форме ректальных свечек, таблеток для перорального применения, мазей, кремов. В некоторых ситуациях целесообразно проведение капельных клизм или ректальных капельниц.
Для лечения хронического колита в период ремиссии пациенту рекомендовано санаторно-курортное лечение.
Источник
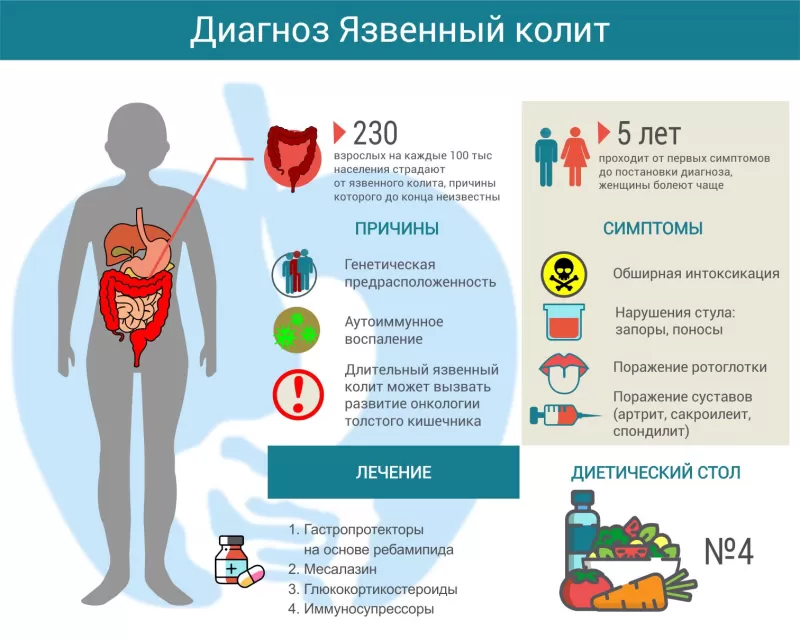
Язвенный колит (другое название – неспецифический язвенный колит, НЯК) – аутоиммунное заболевание, которое проявляется хроническим гнойно-геморрагическим воспалением стенок толстого кишечника. Чаще болеют люди от 20 до 40 лет, как мужчины, так и женщины. В мире частота патологии варьируется от 50 до 230 человек на 100000 населения[1]. Возможно, такой разброс заболеваемости вызван не объективными причинами, а различными подходами к диагностике. Болезнь отличается разнообразием проявлений, и зачастую от первых симптомов до установления окончательного диагноза проходит несколько лет. Позднее обнаружение и неадекватное лечение приводят к развитию осложнений и способствуют увеличению смертности (в России – 17 случаев на миллион населения, в Европе – 6 случаев[2]).
Причины язвенного колита
Врачи до сих пор не до конца понимают механизм развития язвенного колита. Известно, что основная проблема – аутоиммунная реакция. По какой-то причине иммунитет начинает воспринимать ткани толстой кишки как чужеродные и пытается их уничтожить. Предположительно, первопричиной являются генетические изменения, провоцирующие чрезмерную иммунную реакцию на бактериальные антигены.
Бактериальных клеток в толстом кишечнике в 10 раз больше, чем клеток во всем человеческом организме, и с какого-то момента иммунная реакция переносится с них на компоненты кишечной стенки. Подобный механизм – сходство антигена бактерии и некоторых тканей организма, «сбивающее» с толку иммунитет – лежит в основе ревматизма и гломерулонефрита.
Катализатора подобных реакций пока не выявлено. Можно говорить лишь о предрасполагающих факторах:
- наследственность: у кровных родственников пациентов с язвенным колитом вероятность заболеть в 15 раз выше, чем у «среднестатистического» человека[3];
- стресс;
- кишечная инфекция;
- острая вирусная инфекция (не обязательно энтеровирусная);
- гиповитаминоз D;
- дефицит пищевых волокон и избыток животного белка в питании.
Классификация язвенных колитов
По расположению воспаления наибольшей активности язвенный колит делится на:
- дистальный (проктит, проктосигмоидит) – воспалены самые дальние участки кишечника: прямая и сигмовидная кишка;
- левосторонний – как следует из названия, воспалены левые отделы толстого кишечника вплоть до середины поперечной ободочной. Это уже упомянутые прямая и сигмовидная плюс нисходящая ободочная и частично поперечная ободочная кишка;
- тотальный – воспаление поражает толстый кишечник на всем протяжении.
По тяжести текущего обострения (атаки) язвенный колит может быть:
- легким;
- средней тяжести;
- тяжелым.
По характеру заболевания:
- острый – диагностирован впервые, первые симптомы появились менее полугода назад;
- хронический непрерывный: обострения следуют практически без перерыва, длительность ремиссии менее 6 месяцев;
- хронический рецидивирующий: обострения сменяются ремиссиями продолжительностью более полугода.
Симптомы язвенного колита
Как говорилось выше, симптомы язвенного колита крайне разнообразны и зачастую на первый взгляд не имеют никакого отношения к кишечнику. Именно поэтому нередки диагностические ошибки и неправильное лечение.
Синдром нарушения стула:
- диарея – в тяжелых случаях до 20 раз в сутки;
- примесь слизи, гноя, крови в водянистом кале;
- тенезмы – ложные болезненные позывы к дефекации;
- «ректальный плевок» – выделение небольшого количества кровянистой слизи после позыва.
Чем обширнее поражения, тем тяжелее диарея. При дистальном колите (поражение только прямой и сигмовидной кишки) поносы могут чередоваться с запорами, вызванными спазмом вышележащих отделов кишечника.
Болевой синдром: ноющие, схваткообразные болислева и внизу живота, реже – в районе пупка. Появляются через 30-90 минут после еды, достигают максимальной интенсивности непосредственно перед дефекацией, после чего ослабевают. По мере того, как патология прогрессирует, связь между болью и приемом пищи стирается.
Геморрагический синдром. Воспаленные участки кишечника кровоточат, что постепенно приводит к развитию анемии.
Внекишечные проявления язвенного колита есть почти у половины пациентов[4]. Именно они создают разнообразие симптоматики и условия для диагностических ошибок.
Аутоиммунные системные проявления вызваны вовлечением в аутоиммунную реакцию других органов:
- артропатии (боли и воспаления в суставах);
- поражение кожи (гангренозная пиодермия, узловатая эритема);
- афтозный стоматит (язвочки на слизистой рта);
- воспаление склеры, радужной оболочки глаз (увеит, ирит, иридоциклит, эписклерит);
Системные проявления, вызванные метаболическими нарушениями, появляются на фоне длительного воспаления и связанных с ним изменений в организме:
- холелитиаз (камни в желчном пузыре);
- стеатоз печени, стеатогепатит;
- тромбоз периферических вен;
- тромбоэмболия легочной артерии.
Нередко пациент меняет одного узкого специалиста за другим с жалобами на внекишечные проявления прежде, чем попадает к гастроэнтерологу, который и собирает «пазл». К тому же внекишечные проявления могут начаться раньше кишечных симптомов.
Осложнения язвенного колита

Боль и частые позывы к дефекации – основные симптомы со стороны кишечника
Кишечное кровотечение. «Подкравливает» язвенный колит постоянно, но при повреждении крупного сосуда кровотечение становится опасным для жизни. Пациент жалуется на резкую слабость, сердцебиение, покрывается холодным потом. Резко падает АД. В тяжелых случаях возможна спутанность сознания, шок.
Токсическая дилатация толстой кишки – паралич толстого кишечника с повышением давления внутри него. Внезапно повышается температура, опасно снижается АД, пациент жалуется на резкую слабость. Токсическая дилатация опасна перфорацией и перитонитом. Смертность при этом осложнении достигает 50%[5].
При малейшем подозрении на возможное осложнение язвенного колита нужно немедленно обратиться к врачу для госпитализации в хирургический стационар.
Диагностика язвенного колита
Основной метод диагностики – колоноскопия, во время которой врач проводит биопсию (забор образцов тканей кишечника для изучения под микроскопом).
В качестве дополнительного обследования могут назначить ирригоскопию, магнитно-резонансную или компьютерную томографию с контрастированием.
Чтобы уточнить общее состояние организма, назначают общий и биохимический анализы крови, анализ кала и другие исследования, в зависимости от жалоб конкретного пациента.
Лечение язвенного колита
В периоды обострений рекомендуется диетический стол №4. По мере стихания симптомов рацион расширяют, ориентируясь на переносимость тех или иных продуктов.
Для уменьшения активности воспалительного процесса рекомендуют месалазин в виде ректальных суппозиториев, ректальной пены или таблеток – в зависимости от тяжести и распространенности процесса.
Чтобы улучшить регенерацию слизистой оболочки, назначают гастропротекторы на основе ребамипида. Они уменьшают активность воспаления, снижают проницаемость эпителиального барьера и способствуют скорейшему восстановлению нормальной структуры и функции кишечной стенки.
Кроме того, чтобы купировать воспаление, могут рекомендовать глюкокортикостероиды (будесонид, преднизолон), препараты, подавляющие иммунитет (азатиоприн), моноклональные антитела (инфликсимаб, адалимумаб, голимумаб или ведолизумаб).
Схемы применения и дозы определяет врач, но нужно настраиваться на длительный курс поддерживающей терапии – преждевременное прекращение лечения способствует рецидиву.
При неэффективности консервативной терапии и появлении осложнений необходима операция – удаление пораженного участка толстой кишки.
Прогноз и профилактика язвенного колита
Кишечное кровотечение крайне опасно
При легком течении заболевания и адекватной терапии прогноз благоприятен. Возможна многолетняя ремиссия.
Угрозу несут осложнения, возникшие на фоне тяжелого обострения. Риск его в течение жизни составляет 15%[6]. Еще одна причина возможного неблагоприятного исхода – малигнизация процесса. Вероятность злокачественного перерождения тканей кишечника увеличивается вместе со «стажем» заболевания. Поэтому нужно регулярно проходить процедуру колоноскопии (минимум раз в год).
Так как причины болезни до конца не выяснены, специфической профилактики не существует.
[1] С.Р.Абдулхаков, Р.А.Абдулхаков. Неспецифический язвенный колит: современные подходы к диагностике и лечению. Вестник современной клинической медицины, 2009.
[2] П. В. Главнов, Н. Н. Лебедева, В. А. Кащенко, С. А. Варзин. Язвенный колит и болезнь Крона. Современное состояние проблемы этиологии, ранней диагностики и лечения. Вестник СПбГУ. 2011.
[3] там же.
[4] Н.Т. Ватутин, А.Н. Шевелёк, В.А. Карапыш, И.В Василенко. Неспецифический язвенный колит. Архив внутренней медицины, 2015.
[5] Клинические рекомендации Российской гастроэнтерологической ассоциации и ассоциации колопроктологов России по диагностике и лечению язвенного колита. 2017.
[6] там же
Источник