История болезни острый колит
Îáùåå ñîñòîÿíèå áîëüíîãî, ñèìïòîìàòèêà è àíàìíåç áîëåçíè, ïðåäâàðèòåëüíûé äèàãíîç. Êëèíè÷åñêèé äèàãíîç, åãî îáîñíîâàíèÿ. Äèàãíîñòèêà, ôàðìàêîòåðàïèÿ, òàêòèêà ëå÷åíèÿ. Íîðìàëèçàöèÿ íàðóøåííûõ ôóíêöèé êèøå÷íèêà. Ýïèêðèç íåñïåöèôè÷åñêîãî ÿçâåííîãî êîëèòà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ïàñïîðòíàÿ ÷àñòü
1. Äàòà ðîæäåíèÿ 9.06.1992 – 22 ãîäà
2. Íàö-òü – ðóññêèé
3. Ìåñòî ðàáîòû – ÎÎÎ «Çàðå÷íîå», ñëåñàðü
4. Äàòà ïîñòóïëåíèÿ – 30.03.2015
Æàëîáû äèàãíîç ÿçâåííûé êîëèò
Íà ìîìåíò êóðàöèè: óìåðåííûå áîëè â æèâîòå, ïåðèîäè÷åñêè âîçíèêàþò òåíåçìû, ñëàáîñòü.
Àíàìíåç áîëåçíè
Çàáîëåë 13.03 îñòðî: ïîäíÿëàñü t 39Ñ, æèäêèé ñòóë áîëåå 10 ð/äåíü, ðâîòà 2 ðàçà, óìåðåííàÿ òîøíîòà. Çà ìåä. ïîìîùüþ íå îáðàùàëñÿ, ëå÷èëñÿ ñàìîñòîÿòåëüíî: Ëåâîìèöåòèí, Ïåíçèòàë, Íî-øïà, Ëîïåðàìèä, ÷åðåç 3 äíÿ ñîñòîÿíèå íîðìàëèçîâàëîñü. 2 äíÿ ñîñòîÿíèå áûëî óäîâëåòâîðèòåëüíûì, íî ïîòîì îïÿòü ïîÿâèëñÿ æèäêèé ñòóë, áîëè â æèâîòå, t 39Ñ; çà ìåä. ïîìîùüþ òàê æå íå îáðàòèëñÿ – âûïèë Ëîïåðàìèä è Ëåâîìèöåòèí, ÷åðåç 3 äíÿ ñîñòîÿíèå îïÿòü íîðìàëèçîâàëîñü. ×åðåç 2 äíÿ ñíîâà íàñòóïèëî óõóäøåíèå ñîñòîÿíèÿ, â ñâÿçè ñ ÷åì 30.03 áûëà âûçâàíà áðèãàäà ÑÌÏ è áîëüíîé áûë äîñòàâëåí â ÂÎÊÈÁ.
Ýïèäåìèîëîãè÷åñêèé àíàìíåç
Íèêîãäà òàêèõ ñèìïòîìîâ íå áûëî. Æèâåò â êâàðòèðå, èç ãîðîäà çà ïðîøåäøèå 2 íåä. íå âûåçæàë. Äîìàøíèõ æèâîòíûõ íåò. Âîäó ïüåò êèïÿ÷åíóþ. Ïåðåä íà÷àëîì çàáîëåâàíèÿ åë ïîêóïíîé òâîðîã è ïåðåä ïîñëåäíèì óõóäøåíèåì åë äîìàøíèé òâîðîã, âçÿòûé ó çíàêîìûõ. Íè ó êîãî èç ðîäñòâåííèêîâ ïîäîáíûõ ñèìïòîìîâ íå íàáëþäàë.
Àíàìíåç æèçíè
Ïðèâèâêè ïî êàëåíäàðþ.  äåòñòâå áîëåë êðàñíóõîé è âåòðÿíêîé.  5 êëàññå áîëåë ïíåâìîíèåé è ãàéìîðèòîì.  òå÷åíèå 3-4 ëåò áîëååò õðîíè÷åñêèì òîíçèëëèòîì ñ îáîñòðåíèÿìè âåñíîé è îñåíüþ. Áîëåçíü Âèëëåáðàíäà (äèàãíîç ïîñòàâëåí 2 ã íàçàä). 3.03.15 àïïåíäýêòîìèÿ â ÃÊÁÑÌÏ ¹1, âûïèñàí 12.03. Êóðèò èíîãäà. Àëêîãîëü – ðåäêî. Àëëåðãîàíàìíåç íå îòÿãîùåí.
Îñìîòð
Ñîñòîÿíèå áëèçêî ê óäîâëåòâîðèòåëüíîìó. Òåëîñëîæåíèå àñòåíè÷åñêîå, ïîíèæåííîãî ïèòàíèÿ. Ïîëîæåíèå àêòèâíîå. Êîæà ÷èñòàÿ, öâåò áëåäíûé, òóðãîð óäîâëåòâîðèòåëüíûé. Âèäèìûå ñëèçèñòûå îáû÷íîé îêðàñêè. Ë/ó íå ïàëüïèðóþòñÿ. Ìûøå÷íàÿ ñèñòåìà ðàçâèòà óìåðåííî, òîíóñ è ñèëà ìûøö íå èçìåíåíû. Êîñòíàÿ ñèñòåìà: ãðóäíàÿ êëåòêà àñòåíè÷åñêîãî òèïà. Âèäèìûõ èñêðèâëåíèé ïîçâîíî÷íèêà íå íàáëþäàåòñÿ. Êîíå÷íîñòè ïðàâèëüíîé äëèíû è ôîðìû. Àêòèâíûå è ïàññèâíûå äâèæåíèÿ â ñóñòàâàõ â ïîëíîì îáúåìå, ïðè ïàëüïàöèè èõ áîëåçíåííîñòü íå îòìå÷àåòñÿ.
Ñ-ìà îðãàíîâ äûõàíèÿ.
×ÄÄ – 16/ìèí. Äûõàíèå ÷åðåç íîñ. Ãðóäíàÿ êëåòêà àñòåíè÷åñêîé ôîðìû, ñèììåòðè÷íàÿ ðàâíîìåðíî ó÷àñòâóåò â àêòå äûõàíèÿ, ïðè ïåðêóññèè – çâóê ÿñíûé ëåãî÷íûé ïî âñåì ïîëÿì. Ïàëüïàöèÿ ìåæðåáåðèé áåçáîëåçíåííà. Ãîëîñîâîå äðîæàíèå îäèíàêîâî ñ îáåèõ ñòîðîí. Ïðè àóñêóëüòàöèè íàä âñåé ïîâåðõíîñòüþ ëåãêèõ âûñëóøèâàåòñÿ âåçèêóëÿðíîå äûõàíèå, õðèïîâ íåò.
Ñ-ìà îðãàíîâ êðîâîîáðàùåíèÿ.
Îáëàñòü ñåðäöà íå èçìåíåíà. Ïðè ïàëüïàöèè îïðåäåëÿåòñÿ ïóëüñ íà ëó÷åâîé àðòåðèè, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ è íàïðÿæåíèÿ, ñèììåòðè÷íûé, ðèòìè÷íûé – 80/ìèí. ×ÑÑ – 80/ìèí. ÀÄ 110/70. Òîíû ÿñíûå. Ãðàíèöû ñåðäöà â íîðìå.
Ñ-ìà îðãàíîâ ïèùåâàðåíèÿ.
ßçûê îáëîæåí. Çåâ «ñïîêîåí». Ìèíäàëèíû íå óâåëè÷åíû. Æèâîò ó÷àñòâóåò â àêòå äûõàíèÿ, îáû÷íîé ôîðìû, ñèììåòðè÷íûé. Ïàëüïàöèÿ æèâîòà – áîëåçíåííîñòü ïî õîäó òîëñòîé êèøêè. Ïå÷åíü íå óâåëè÷åíà.
Ñòóë: æèäêèé, ÷àñòü ò¸ìíî-çåëåíîãî öâåòà, ÷àñòü – ñâåòëî-êîðè÷íåâîãî, ñ ïðèìåñüþ ñëèçè è êðîâè.
Ìî÷åïîëîâàÿ ñèñòåìà.
Ìî÷åñïóñêàíèå – áåçáîëåçíåííîå. Ñ-ì ïîêîëà÷èâàíèÿ â ïîÿñíè÷íîé îáëàñòè îòðèöàòåëüíûé.
Ýíäîêðèííàÿ ñ-ìà.
Ùèòîâèäíàÿ æåëåçà íå óâåëè÷åíà, áåçáîëåçíåííà. Ãëàçíûå ñèìïòîìû îòðèöàòåëüíû.
Íåðâíî-ïñèõè÷åñêèé ñòàòóñ.
Ñîçíàíèå ÿñíîå. Ìåíèíãåàëüíûå ñèìïòîìû îòðèöàòåëüíû.
Ïðåäâàðèòåëüíûé äèàãíîç
Ïðåäâàðèòåëüíûé äèàãíîç -Ýøåðèõèîç, ýíòåðîèíâàçèâíàÿ ôîðìà, ýíòåðîêîëèò.
Íà îñíîâàíèè æàëîá è êëèíè÷åñêîé êàðòèíû (îñòðîå íà÷àëî, ÷àñòûé æèäêèé ñòóë, ðâîòà, óìåðåííàÿ òîøíîòà, áîëè â æèâîòå), äàííûõ îáúåêòèâíîãî îñìîòðà (ïàëüïàöèÿ æèâîòà – áîëåçíåííîñòü ïî õîäó òîëñòîé êèøêè, ñòóë: æèäêèé, ÷àñòü ò¸ìíî-çåëåíîãî öâåòà, ÷àñòü – ñâåòëî-êîðè÷íåâîãî, ñ ïðèìåñüþ ñëèçè è êðîâè) áûë ïîñòàâëåí äèàãíîç.
Ïëàí ëàáîðàòîðíî-èíñòðóìåíòàëüíîãî îáñëåäîâàíèÿ.
1. ÎÀÊ
2. ÎÀÌ
3. Á/õ ÀÊ: ãëþêîçà, îáù áåëîê, àëüáóìèí, áèëèðóáèí îáù. è ñâÿç., ÀÑÀÒ, ÀËÀÒ, ÙÔ, òèìîëîâàÿ ïðîáà, ãàììà-ÃÒÏ, Ê, Ñà, Mg, ÑÐÁ
4. Êîïðîãðàììà
5. Ïîñåâ êàëà íà ÝÏÊÏ, ñàëüìîíåëë, äèçåíòåðèéíûå ïàëî÷êè, ñòàôèëîêîêê, ïðîòåÿ.
6. ÐÏÃÀ Sh. sonnei, Sh. flexneri
7. ÐÏÃÀ Salmonellae 1, 9, 12
8. ÝÊÃ
9. ÓÇÈ îðãàíîâ ÁÏ, ïî÷åê.
10. Êîíñóëüòàöèÿ êîëîïðîêòîëîãà. Êîëîíîñêîïèÿ
11. RW, ÂÈ×.
Äíåâíèê íàáëþäåíèé
3.04.15
Ñîñòîÿíèå áîëüíîãî áëèæå ê óäîâëåòâîðèòåëüíîìó. Ñîçíàíèå ÿñíîå, ïîëîæåíèå àêòèâíîå. Ïóëüñ 80 â ìèí. ÀÄ 120/80. ×ÑÑ – 80 â ìèí. ×ÄÄ 15 â ìèí. Êîæà ÷èñòàÿ, öâåò áëåäíûé, òóðãîð óäîâëåòâîðèòåëüíûé. Âèäèìûå ñëèçèñòûå îáû÷íîé îêðàñêè. Ñòóë 6 ð/ñóò. Ïðè ïàëüïàöèè æèâîò óìåðåííî áîëåçíåí â îáëàñòè ñèãìîâèäíîé êèøêè.
6.04.15
Ñîñòîÿíèå áîëüíîãî áëèæå ê óäîâëåòâîðèòåëüíîìó. Ñîçíàíèå ÿñíîå, ïîëîæåíèå àêòèâíîå. Ïóëüñ 74 â ìèí. ÀÄ 110/70. ×ÑÑ – 74 â ìèí. ×ÄÄ 16 â ìèí. Êîæà ÷èñòàÿ, öâåò áëåäíûé, òóðãîð óäîâëåòâîðèòåëüíûé. Âèäèìûå ñëèçèñòûå îáû÷íîé îêðàñêè. Ñòóë 2 ð/ñóò. Ïàëüïàöèÿ æèâîòà áåçáîëåçíåííà. Æàëîá íåò.
7.04.15
Ñîñòîÿíèå áîëüíîãî áëèæå ê óäîâëåòâîðèòåëüíîìó. Ñîçíàíèå ÿñíîå, ïîëîæåíèå àêòèâíîå. Ïóëüñ 76 â ìèí. ÀÄ 120/80. ×ÑÑ – 76 â ìèí. ×ÄÄ 14 â ìèí. Êîæà ÷èñòàÿ, öâåò áëåäíûé, òóðãîð óäîâëåòâîðèòåëüíûé. Âèäèìûå ñëèçèñòûå îáû÷íîé îêðàñêè. Ñòóë 2 ð/ñóò. Ïàëüïàöèÿ æèâîòà áåçáîëåçíåííà. Æàëîá íåò.
Äèôôåðåíöèàëüíûé äèàãíîç.
1. Ýøåðèõèîç.
2. Äèçåíòåðèÿ.
3. Àìåáèàç.
4. Ñàëüìîíåëë¸ç.
5. Íåñïåöèôè÷åñêèé ÿçâåííûé êîëèò.
6. Êëîñòðèäèîçíûé ïñåâäîìåìáðàíîçíûé êîëèò.
7. Áîëåçíü Êðîíà.
Äèçåíòåðèÿ, àìåáèàç è ÍßÊ.
Äèôôåðåíöèàëüíî-äèàãíîñòè÷åñêèå ïðèçíàêè ÍßÊ, äèçåíòåðèè è àìåáèàçà (ïî È.Í.Ùåòèíèíîé, 1970 ã.)
Ïðèçíàêè | ÍßÊ | Äèçåíòåðèÿ | Àìåáèàç |
Íà÷àëî | ×àùå ïîñòåïåííîå, âîçìîæíî îñòðîå äî 40% ñëó÷àåâ | Îñòðîå | Ïîñòåïåííîå, î÷åíü ðåäêî îñòðîå |
Ðàííèå ïðîÿâëåíèÿ | Ïðè ïîñòåïåííîì íà÷àëå – ïîÿâëåíèå êðîâè èëè êðîâè ñî ñëèçüþ â îôîðìëåííûõ êàëîâûõ ìàññàõ. Âîçìîæíî ó÷àùåíèå äåôåêàöèè áåç ïîíîñà; óð÷àíèå, âçäóòèå êèøå÷íèêà. Ê.ï. ïðè îòñóòñòâèè áîëåé â æèâîòå è èíòîêñèêàöèè. Ïðè îñòðîì íà÷àëå – ïîâûøåíèå òåìïåðàòóðû, âûðàæåííàÿ èíòîêñèêàöèÿ, òÿæåñòü îáùåãî ñîñòîÿíèÿ, ïîíîñ ñ î÷åíü ÷àñòûì æèäêèì ñëèçèñòî-êðîâÿíèñòûì èëè ãíîéíî-êðîâÿíèñòûì ñòóëîì, âîçìîæíû òåíåçìû è èìïåðàòèâíûå ïîçûâû, ðàçëèòûå áîëè ïî âñåìó æèâîòó. | ×àñòûé æèäêèé, íî ñêóäíûé ñòóë, íå ðåäêî áåç êàëîâîãî çàïàõà. Ïàòîëîãè÷åñêèå ïðèìåñåé ñëèçè è êðîâè. Ñ 1-3 äíÿ áîëåçíè (ìàêðî- èëè ìèêðîñêîïè÷åñêèå). Ñõâàòêîîáðàçíûå áîëè â æèâîòå, ê.ï. ëåâîñòîðîííèå. Áîëåçíåííûå òåíåçìû. Íàðóøåíèå òåðìîðåãóëÿöèè, èíòîêñèêàöèÿ, íàðàñòàíèå ñèìïòîìîâ â ïåðâûå 2-4 äíÿ áîëåçíè. | Íåîïðåäåë¸ííûå; âîçìîæíû ïîíîñû, áîëü â æèâîòå, ñëèçèñòî êðîâÿíèñòûå ïðèìåñè. |
Õàðàêòåð ñòóëà | Êàëîâûé, îáèëüíûé, ïðè çí. ÷àñòîòå âåäóùèé ê îáåçâîæèâàíèþ, çëîâîííûé. | Ñêóäíûé, õàðàêòåðåí áåñêàëîâûé ñòóë â âèäå «ðåêòàëüíîãî ïëåâêà» | Æèäêèé èëè êàøèöåîáðàçíûé. |
Õàðàêòåð ïàòîëîãè÷åñêèõ ïðèìåñåé | Ïðèìåñè êðîâè â âèäå ñëåäîâ íà òóàëåòíîé áóìàãå, êàïåëü è ñãóñòêîâ â êàëå; ñëàáûå è âûðàæåííûå êðîâîòå÷åíèÿ. Âîçìîæíû ïðèìåñè ñëèçè è ãíîÿ | Ïðèìåñè ñëèçè è êðîâè â âèäå ïðîæèëîê, âîçìîæåí ãíîé è ïë¸íêè ôèáðèíà. | ñëèçèñòî-êðîâÿíèñòûå âûäåëåíèÿ â êàëîâîì ñòóëå. ó ÷àñòè á-õ – ñòóë â âèäå «ìàëèíîâîãî æåëå». |
Ëèõîðàäêà | ×àñòî ïîâûøåííàÿ òåìïåðàòóðà (èíòåðìèòòèðóþùàÿ, ðåìèòòèðóþùàÿ, ñóáôèáðèëüíàÿ, ïîñòîÿííàÿ). Âîçìîæíà N òåìïåðàòóðà â òå÷. âñåé áîëåçíè. | Ïîâûøåíèå òåìïåðàòóðû õàðàêòåðíî. Âîçìîæíà âûñîêàÿ òåìïåðàòóðà ñ ïðîäîëæèòåëüíîñòüþ îò 1-2 äî 5-7 äíåé, ðåäêî áîëüøå. | Íå õàðàêòåðíî, åñëè íåò îñëîæíåíèé. |
Ïàëüïàöèÿ æèâîòà | Êîëèò ÷àñòî áåçáîë, â îñòð ñëó÷àÿõ ìîæåò áûòü âûðàæåííàÿ áîëåçíåííîñòü ñ ñèìïòîìàìè ðàçäðàæåíèÿ áðþøèíû â ìåñòå íàèáîëüøåãî âîñïàëåíèÿ; èíôèëüòðàöèÿ îòäåëëîâ òîëñòîé êèøêè. | Áîëåçíåííàÿ, ñïàçìèðîâàííàÿ, èíôèëüòðèðîâàííàÿ ñèãìîâèäíàÿ êèøêà, ðåæå ïîðàæåíû äðóãèå îòäåëû. | Áîëåçíåííàÿ, (èíôèëüòðèðîâàííàÿ ) êèøêà, ðåæå ïîðàæåíû äðóãèå îòäåëû. Èíîãäà ëîæíûå îïóõîëè çà ñ÷¸ò àìåáîì. |
Ãåìàòîëîãè÷å-ñêèå èçìåíåíèÿ | Õàð-íà ëåéêîïåíèÿ, ëèìôîöèòîç, ýîçèíîôèëèÿ, â îñòðûõ ñëó÷àÿõ – ëåéêîöèòîç, íåéòðîôèëë¸ç ñî ñäâèãîì âëåâî, ïîâûøåíèå ÐÎÝ, ãèïîõðîìíàÿ àíåìèÿ. | Íå õàðàêòåðíû, â òÿæ¸ëûõ ñëó÷àÿõ âîçì. ëåéêîöèòîç ñ íåéòðîôèëüíûì ñäâèãîì. | Ïîâûøåíèå % ýîçèíîôèëîâ, ëåéêîöèòîç è ïîâ-å ÐÎÝ – âîçíèêàþò ïðè îñëîæíåíèÿõ, âîçìîæíû ãèïîõðîìíàÿ àíåìèÿ. |
Ñïåöèàëüíûå ëàáîðàòîðíûå ìåòîäû èññëåäîâàíèÿ | Ñïåöèôè÷. âîçáóäèòåëÿ íåò. Ïðè ïîñåâàõ êàëà , ÷àñòî ðåãèñòðèðóåòñÿ äèñáàêòåðèîç. | Âûäåëåíèå áàêòåðèé äèçåíòåðèéíîé ãðóïïû. Ïîëîæèò ïðîáà ñ àëëåðãåíàìè. | Íàõîæäåíèå â êàëå òêàíåâûõ ôîðì àì¸áû. |
Ýíäîñêîïè÷å-ñêàÿ êàðòèíà | Äèôô ãèïåðåìèÿ. âûð îò¸ê, êðîâîòî÷èâîñòü îñîá. êîíòàêòíûå, ýðîçèâíûå ïîðàæåíèÿ. Õàðàêòåðíû óïîðÿäî÷åííûå èçìåíåíèÿ è ìàëàÿ äèíàìèêà, íåñìîòðÿ íà êëèíè÷åñêîå óëó÷øåíèå. | Êàòàðàëüíûå, êàòàðàëüíî-ãåìîððàãè÷åñêèå, êàòàðàëüíî-ýðîçèâíûå è ÿçâåííûå èçìåíåíèÿ, ÷àñòî íîñÿùèå î÷àãîâûé õàðàêòåð: áûñòðàÿ äèíàìèêà (óëó÷øåíèå èëè íîðìàëèçàöèÿ ê 14-20 äíþ) ñîîòâ êë âûçä-þ) | Ãëóáîêèå, ñ ïîäðûòûìè êðàÿìè èçúÿçâëåíèÿ íà ôîíå ìàëîèçìåí¸ííîé ñëèçèñòîé, âîçìîæåí ôîëëèêóëÿðíûé ïðîöåññ, ãèïåðåìèÿ ñëèçèñòîé. |
Ðåíòãåíîëîãè-÷åñêèå äàííûå | Ïðè òîòàëüíîì ïîðàæåíèè – çàçóáðåíîñòü è íå÷¸òêîñòü íà âñ¸ì ïðîòÿæåíèè òîëñòîé êèøêè. íàðóøåíèå ãàóñòðàöèè äî èõ ïîëíîãî èñ÷åçíîâåíèÿ, äèôôóçíîå ñóæåíèå ïðîñâåòà êèøêè, å¸ ðèãèäíîñòü, äåôîðìàöèÿ, óêîðî÷åíèå,. Çí. íàð-ÿ ðåëüåôà, Íåðåäêè ñåãìåíòàðíûå, ÷àùå ëåâîñòîðîííèå ïîðàæåíèÿ. Ðåíòãåíîíåãàòèâ. ðåçóëüòàòû ñîñò. 20-30 % | Ãë îáð íàð-ÿ ñïàñòè÷ õàð-ðà. ñî ñïàñòè÷åñêîé ñåãìåíòàöèåé; äåôîðìàöèÿ ñêëàäîê ñëèçèñòîé îáîëî÷êè â îñí çà ñ÷¸ò îò¸êà. | Î÷àãîâûé ïðåðûâèñòûé õàð-ð ïðîöåññà ñ ÷åðåäîâàíèåì ïîð-õ è íåïîð-õ ñåãìåíòîâ, ïðè èçáèðàòåëüíîñòè ïîðàæåíèÿ â ïðàâûõ îòäåëàõ. |
Ýøåðèõèîç. Ïðè ýíòåðîèíâàçèâíûõ ôîðìàõ ýøåðèõèîçà íàáëþäàåòñÿ îñòðîå íà÷àëî çàáîëåâàíèÿ ñ ïîâûøåíèÿ t òåëà, ñâàòêîîáð áîëåé â æèâîòå, íåäîìîãàíèåì, îäíîêð-é ðâîòîé. ×åðåç íåñêîëüêî ÷àñîâ ïîÿâëÿåòñÿ æèäêèé ñòóë äî 4-8 ð/ñóò ñ ïðèìåñüþ ìóòíîé ñëèçè, èíîãäà ïðîæèëîê êðîâè è çåëåíè. Äëèòåëüíîñòü ëèõîðàäêè 1-2 äíÿ, êèøå÷íûõ ðàññòðîéñòâ – 5-7 ä. Òåíåçìîâ íå íàáë-ñÿ. Ýíäîñêîïè÷åñêàÿ êàðòèíà: ñèìïòîìû äèôôóçíîãî êàòàðàëüíîãî âîñïàëåíèÿ ñëèçèñòîé îáîëî÷êè ïðÿìîé êèøêè, ðåæå – ýðîçèâíûé ïðîêòîñèãìîèäèò.
Ñàëüìîíåëë¸ç. Íà÷èíàåòñÿ îñòðî, íî ñèìïòîìû íàðàñòàþò â òå÷åíèå 3-5ä. Ëèõîðàäêà äîñòèãàåò ìàêñèìóìà íà 3-4 äåíü è äåðæèòñÿ äî 4-5 äíåé. Ðâîòà íå÷àñòàÿ, íî óïîðíàÿ, íå ñâÿçàíà ñ ïðèåìîì ïèùè. Ñòóë: æèäêèé, çåëåíîãî öâåòà, ïåíèñòûé, ñî ñãóñòêàìè ñëèçè («áîëîòíàÿ òèíà»). Ýíäîñêîïè÷åñêàÿ êàðòèíà: Êàòàðàëüíûå, êàòàðàëüíî-ãåìîððàãè÷åñêèå, êàòàðàëüíî-ýðîçèâíûå è ÿçâåííûå èçìåíåíèÿ, ÷àñòî íîñÿùèå î÷àãîâûé õàðàêòåð: áûñòðàÿ äèíàìèêà (óëó÷øåíèå èëè íîðìàëèçàöèÿ ê 14-20 äíþ) ñîîòâ êëèíè÷åñêîìó âûçäîðîâëåíèþ)
Áîëåçíü Êðîíà. Ðåäêî ïîðàæàåòñÿ ïðÿìàÿ êèøêà, ÷àùå – òîíêàÿ (80% ñëó÷àåâ – ïîðàæåíèå ïîäâçäîøíîé êèøêè). Äèàðåÿ, êàê ïðàâèëî, ðàçâèâàåòñÿ ïîñòåïåííî. Ýíäîñêîïè÷åñêàÿ êàðòèíà: âîñïàëåííàÿ è îòå÷íàÿ ñëèçèñòàÿ, íà ïîâåðõíîñòè êîòîðîé èìåþòñÿ îòäåëüíûå ÿçâû ñ ãíîéíûì ñîäåðæèìûì.
Êëîñòðèäèîçíûé ïñåâäîìåìáðàíîçíûé êîëèò. Âîçíèêàåò íà ôîíå äëèòåëüíîãî ïðèìåíåíèÿ àíòèáèîòèêîâ (1-6 íåä), ÷àùå îò êëèíäàìèöèíà, àìïèöèëëèíà, öåôàëîñïîðèíîâ. Çàáîëåâàíèå íà÷èíàåòñÿ îñòðî íà ôîíå áîëåçíè, îò êîòîðîé ïðîâîäèëîñü ëå÷åíèå àíòèáèîòèêàìè. Ñèëüíûå ñõâàòêîîáð áîëè â æèâîòå, æèäêèé ñòóë ñ ïðèìåñüþ çåëåíè è êðîâè, t äî 36. Ýíäîñêîïè÷åñêàÿ êàðòèíà: ïîâåðõíîñòü ãèïåðåìèðîâàíà, îòå÷íà, ëåãêîðàíèìà, çåðíèñòàÿ. Îòìå÷àþòñÿ ñëèçèñòûå ïñåâäîìåìáðàíû, ìîòîðèêà êèøêè ïîâûøåíà. Óëó÷øåíèå ñîñòîÿíèÿ ïîñëå îòìåíû àíòèáèîòèêîâ è íàçíà÷åíèè ìåòðîíèäàçîëà.
Îêîí÷àòåëüíûé äèàãíîç
Íåñïåöèôè÷åñêèé ÿçâåííûé êîëèò, îñòðàÿ ôîðìà, ë¸ãêîå òå÷åíèå.
Îáîñíîâàíèå: Íà îñíîâàíèè æàëîá è êëèíè÷åñêîé êàðòèíû (îñòðîå íà÷àëî, ÷àñòûé æèäêèé ñòóë, ðâîòà, óìåðåííàÿ òîøíîòà, áîëè â æèâîòå), äàííûõ îáúåêòèâíîãî îñìîòðà (ïàëüïàöèÿ æèâîòà – áîëåçíåííîñòü ïî õîäó òîëñòîé êèøêè, ×ÑÑ 80 óä/ìèí, ïóëüñ 80 óä/ìèí, ñòóë: æèäêèé, ÷àñòü ò¸ìíî-çåë¸íîãî öâåòà, ÷àñòü – ñâåòëî-êîðè÷íåâîãî, ñ ïðèìåñüþ ñëèçè è êðîâè; ñòóë 2 ð/äåíü), äàííûõ ëàáîðàòîðíîãî îáñëåäîâàíèÿ (Hb 130 ã/ë, Ëåéê 11,5, ïàëî÷ê 11, ëåéêîöèòàðíûé ñäâèã âëåâî, ÑÎÝ 29 ìì/÷), äàííûõ áàêòåðèîëîãè÷åñêîãî îáñëåäîâàíèÿ (ÝÏÊÏ, ñàëüìîíåëëû, äèçåíòåðèéíûå ïàëî÷êè, ñòàôèëîêîêê, ïðîòåé íå âûäåëåíû), äàííûõ ñåðîëîãè÷åñêîãî îáñëåäîâàíèÿ (ÐÏÃÀ Sh. sonnei, Sh. flexneri, ÐÏÃÀ Salmonellae 1, 9, 12 – îòðèö.), äàííûõ êîïðîãðàììû îò 1.04.15 è êîëîíîñêîïèè 3.04.15 (ñì. âûøå) ïîñòàâëåí äèàãíîç.
Ýïèêðèç
ÔÈÎ – Ñóïðóí Èëüÿ Àëåêñàíäðîâè÷. Äàòà ðîæäåíèÿ 9.06.1992 – 22 ãîäà
Àäðåñ ïðîæèâàíèÿ – ã. Âîðîíåæ, óë. Ëèçþêîâà, ä 103, ê 125
Ìåñòî ðàáîòû – ÎÎÎ «Çàðå÷íîå», ñëåñàðü
Äàòà ïîñòóïëåíèÿ – 30.03.2015. Äàòà íà÷àëà çàáîëåâàíèÿ – 13.03.2015
Äèàãíîç: Íåñïåöèôè÷åñêèé ÿçâåííûé êîëèò, îñòðàÿ ôîðìà, ë¸ãêîå òå÷åíèå.
Ñïèñîê ëèòåðàòóðû
1. Í.Ä. Þùóê Ó÷åáíèê «Èíôåêöèîííûå áîëåçíè» 2011 ã. äëÿ ñòóäåíòîâ ìåä. âóçîâ è âðà÷åé.
2. À.Ï. Êàçàíöåâ, Ò. Ì. Çóáèê Ðóêîâîäñòâî äëÿ âðà÷åé «Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà èíôåêöèîííûõ áîëåçíåé», 1999 ã.
3. Â.Ô. Ó÷àéêèí «Ðóêîâîäñòâî ïî èíôåêöèîííûì áîëåçíÿì ó äåòåé» 2002 ã.
4. Òèì÷åíêî Â.Í., Áûñòðÿêîâà Ë.Â. «Èíôåêöèîííûå áîëåçíè ó äåòåé» 2001
5. Ãðà÷åâà Í. Ì., Ùåòèíèíà È. Í. «Êëèíè÷åñêàÿ õèìèîòåðàïèÿ ïðè èíôåêöèîííûõ áîëåçíÿõ» Èçäàòåëüñòâî: “Ìåäèöèíà”, 1980
6. ÂÈÍÎÃÐÀÄÎÂ À. Â. Äèôôåðåíöèàëüíûé äèàãíîç âíóòðåííèõ áîëåçíåé – Ìîñêâà, Ìåäèöèíà, 1980
7. À. À. Çàõàð÷åíêî, À. Ý. Øòîïïåëü, Ì. Í. Êóçíåöîâ, Þ. Ñ. Âèííèê, Ë. Â. Êî÷åòîâà ÕÈÐÓÐÃÈ×ÅÑÊÀß ÐÅÀÁÈËÈÒÀÖÈß ÁÎËÜÍÛÕ ßÇÂÅÍÍÛÌ ÊÎËÈÒÎÌ, Ìîñêâà 2010
8. Ìóõèí Í.À., Ìîèñååâ B.C., Ìàðòûíîâ À.È. Âíóòðåííèå áîëåçíè. 2-å èçäàíèå. Òîì 2. – Ìîñêâà, ÃÝÎÒÀÐ-Ìåä, 2004
Ðàçìåùåíî íà Allbest.ru
Источник
Острый колит – это острая воспалительная реакция слизистой толстой кишки в ответ на воздействие инфекционных, токсических, фармакологических или эндогенных факторов. Проявляется болями преимущественно в левой половине живота, жидким водянистым стулом с примесями слизи, крови и гноя, высокой температурой и симптомами дегидратации. Для диагностики проводят сбор жалоб и анамнеза, пальпацию толстого кишечника, колоноскопию, ректороманоскопию, общий анализ крови, клинический и микробиологический анализ кала. Для лечения острой формы колита назначаются антибактериальные средства, эубиотики, спазмолитики; осуществляется терапия, направленная на борьбу с обезвоживанием.
Общие сведения
Острый колит – это патология толстого кишечника, которая характеризуется развитием воспаления слизистой оболочки с нарушением ее функции. Данная нозологическая форма чаще всего встречается в возрасте от 15 до 40 лет. Второй пик заболеваемости приходится на 60-80 лет. При этом женщины и мужчины страдают колитом примерно с равной частотой. Ученые доказали, что представители белой расы болеют чаще, чем азиаты и афроамериканцы. На сегодняшний день ежегодно в Европе регистрируется более полумиллиона случаев заболевания острым колитом.
В этиологии заболевания основную роль играют инфекционные агенты, прием лекарственных препаратов и ишемия толстой кишки в результате мезентериального атеросклероза. В большинстве случае процесс заканчивается выздоровлением при условии правильно проведенного лечения. Однако иногда острое воспаление толстого кишечника может переходить в хроническое. Лечением патологии занимаются специалисты в таких областях медицины, как клиническая проктология и гастроэнтерология.

Острый колит
Причины
Острый колит может быть вызван различными причинами, основной из которых является попадание в организм инфекционных агентов. Заболевание провоцируется вирусами, бактериями, грибками и простейшими. Чаще всего причиной острого колита являются такие инфекционные болезни, как дизентерия, сальмонеллез и пищевые токсикоинфекции. Кроме того, в развитии этого патологического процесса определенную роль играют неспецифические возбудители, такие как стрептококки или стафилококки. Инфекционный агент попадает в организм с грязной водой или немытыми продуктами, например, фруктами или овощами. При попадании патогенных микроорганизмов на слизистую оболочку кишечника возникает местное воспаление, которое приводит к развитию колита. Также инфекционные возбудители вырабатывают токсины, которые проникают в системный кровоток и вызывают общую интоксикацию организма.
Кроме того, острый колит может провоцироваться приемом антибактериальных препаратов и других лекарственных средств, например, слабительных. У пожилых людей колит часто возникает на фоне атеросклероза мезентериальных сосудов, при котором развивается ишемия толстой кишки. Из редких причин развития заболевания можно отметить радиационное поражение, пищевую аллергию и отравление химическими веществами. В некоторых случаях точно установить причину возникновения острого колита не удается.
Классификация
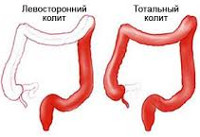
Острый колит классифицируют в зависимости от этиологии и локализации воспалительного процесса. Соответственно, колит может быть бактериальным, паразитарным, вирусным, ишемическим, токсическим, радиационным, антибиотикоассоциированным и аутоиммунным. В зависимости от локализации патологического процесса острый колит разделяется на такие формы, как сигмоидит, трансверзит, левосторонний, правосторонний и тотальный колит.
Симптомы острого колита
Вне зависимости от причины развития заболевание сопровождается метеоризмом, спастическими болями по ходу толстого кишечника, тенезмами и выраженной диареей. Частота стула при этом может достигать 20-25 раз в день. В кале зачастую отмечаются примеси слизи, гноя и даже крови. На начальных этапах развития патологического процесса стул имеет зловонный характер. В последующем он становится водянистым за счет нарушения всасывания воды в кишечнике.
Кроме местных проявлений, острый колит сопровождается общей симптоматикой различной степени выраженности. У больных отмечается гипертермия, температура зачастую превышает 38 градусов. Связано это с попаданием токсинов в кровь. На фоне выраженной потери жидкости наблюдается сухость кожи, появляется серый налет на языке. Вследствие интоксикации у больных острым колитом прогрессирует общая слабость и потеря аппетита. Как правило, заболевание протекает быстро и при условии правильного лечения нормальное состояние восстанавливается в течение нескольких дней. При тяжелой форме течение болезни может принимать затяжной характер. Кроме того, в ряде случаев возможно развитие осложнений, таких как дегидратационный шок, подпеченочный абсцесс, перитонит, пиелит, сепсис.
Диагностика
На начальном этапе для диагностики острого колита врач-проктолог проводит сбор жалоб и анамнеза. Эти клинические методы позволяют заподозрить причину, которая могла бы вызвать заболевание. Кроме того, проводится пальпация живота в области толстого кишечника, при которой определяется болезненность и урчание преимущественно в левой половине, что свидетельствует в пользу колита.
В диагностике острого колита используются инструментальные и лабораторные методы. Из инструментальных методик наибольшую информативность имеет эндоскопия, в частности, колоноскопия и ректороманоскопия. При проведении этих исследований выявляется гиперемия и отек слизистой оболочки кишечника. В случае тяжелого течения заболевания во время эндоскопии на стенках толстого кишечника визуализируется гной, кровоизлияния, эрозии и даже язвы.
Из лабораторных методов проводится общий анализ крови, микробиологическое исследование кала. При остром колите в общем анализе крови отмечается повышение количества лейкоцитов, палочкоядерных форм и ускорение СОЭ. Это неспецифические признаки воспаления, которые позволяют оценить выраженность воспалительного процесса в толстой кишке. В анализе кала (копрограмме) обращает на себя внимание большое количество слизи и элементов крови. Стул зачастую имеет водянистый характер. При микроскопии кала может обнаруживаться обилие лейкоцитов, что свидетельствует о бактериальном характере воспаления. Для выявления конкретного возбудителя проводят микробиологическое исследование кала. Оно позволяет не только обнаружить возбудителя, но и определить его чувствительность к антибиотикам.
Лечение острого колита
Требуется соблюдать покой и голод несколько дней. Разрешается только теплое питье, например, чай или лимонный сок. Через несколько дней диета расширяется путем добавления в рацион каши, нежирного мяса и бульонов. В последующие две недели больным рекомендуют воздерживаться от острой, жирной или жареной пиши, а также от овощей и алкоголя, которые раздражают кишечник. Эта диета соответствует столу № 4. Если заболевание было вызвано употреблением пищи, зараженной патогенной микрофлорой или токсинами, проводят промывание желудка и толстой кишки при помощи теплого содового раствора параллельно с назначением слабительных препаратов.
При остром колите, который сопровождается сильной приступообразной болью в кишечнике, подкожно вводятся спазмолитики: платифиллин, папаверин или атропин. Назначение наркотических анальгетиков не рекомендуется. Помимо этого, для лечения острого колита используются сульфаниламидные препараты, антестезин и активированный уголь. С первых дней назначается эмпирическая антибиотикотерапия, которая после получения результатов бактериологического исследования кала корректируется с учетом чувствительности возбудителя. Параллельно с антибиотиками пациентам назначают эубиотики и пробиотики для нормализации кишечной микрофлоры.
В случае тяжелого течения заболевания эти лечебные мероприятия дополняют терапией, направленной на борьбу с дегидратацией и коллапсом. С этой целью больным острым колитом вводят кордиамин или бензоат натрия. При развитии сердечной недостаточности на фоне обезвоживания показаны сердечные гликозиды. Кроме того, параллельно проводится инфузионная терапия физиологическим раствором или 5% глюкозой в объеме до 2 литров в день. Если у больного острым колитом отмечается стойкая интенсивная рвота, то ему вводят метоклопрамид или хлорпромазин.
Прогноз и профилактика
Для профилактики острого колита необходимо строго соблюдать правила личной гигиены, которые предусматривают тщательное мытье рук перед употреблением пищи. Следует всегда мыть фрукты и овощи, принимаемые в пищу. Профилактика предусматривает термическую обработку мяса и рыбы, а также кипячение воды. Кроме того, рекомендованы профилактические мероприятия, направленные на борьбу с вирусными инфекциями, которые могут вызвать острый колит.
Прогноз при остром колите, как правило, благоприятный. При назначении своевременного правильного лечения симптомы заболевания обычно купируются в течение нескольких дней. При тяжелой форме острого колита и отсутствии адекватной терапии возможно более затяжное течение с развитием осложнений.
Источник
