Инвазивный и неинвазивный кандидоз

Кандидемия — одна из форм тяжёлого грибкового инфицирования организма человека (в основном в послеоперационный период).
Довольно часто риску подхватить хворь подвержены преждевременно появившиеся на свет дети с маленьким весом. У них вообще большой риск заболеть не только грибковыми инфекциями, но и бактериальными (из-за несовершенства работ многих систем несформировавшегося окончательно организма).
Данное заболевание специфично, поэтому к людям, живущим в обычных условиях, практически не имеет никакого отношения. Однако, это заболевание сложное, трудно диагностируемое и требующее длительного лечения.
Причины кандидемии
Грибки Кандида — единственный возбудитель этого заболевания. В природе он находится повсюду: в почве, воздухе, воде, на поверхности различных предметов. Как и все представители рода грибов любит тепло, влажность и хорошее питание. При благоприятных условиях они стремительно размножаются, образуя обширные колонии и завоёвывая новые пространства.
Кандиды, как и все живые организмы, в процессе жизни выделяют вещества, которые являются токсинами для человека. Соответственно, чем значительнее объём колонии, тем больше количество их «выбросов».
Грибки не превращаются во врагов просто так. Перерождению обычной микрофлоры в патогенную способствуют некоторые факторы внешней и внутренней среды:
- недоразвитие или сбои в работе иммунной системы;
- генетические особенности;
- онкология;
- гормональные нарушения;
- длительный прием противомикробных и гормональных препаратов;
- острые, инфекционные и хронические болезни;
- стрессы, нервное истощение;
- болезни желёз внутренней секреции и желудочно-кишечного тракта;
- нерациональное питание;
- вредные привычки (курение, алкоголь);
- частые переливания крови и растворов для внутривенного введения с нарушением правил асептики и антисептики;
- некачественная обработка мединструментария и уход за медицинским оборудованием;
- ожоги, охватывающие примерно 1/4 часть кожных покровов;
- пожилой возраст.
Инвазивный кандидоз регистрируется именно там, где способствующие факторы наиболее выражены:
- у лиц, находящихся на реабилитации после первичного либо повторного оперативного вмешательства. Пятьдесят процентов таких больных составляют прооперированные по поводу нарушений со стороны пищеварительной, около 20% — лёгочной системы.
- пациенты, лечащиеся от злокачественных новообразований различных внутренних органов и крови;
- перенесшие пересадку органов;
- семимесячные недоношенные младенцы с массой тела до полутора килограмм.
Существует два известных пути передачи, связанные с нарушениями санитарно — эпидемического режима:
- Кровотоком. При невнимательном отношении со стороны медиков к сроку использования катетеров, а также недостаточной предварительной обработке мест инъекций и рук персонала.
- Через кишечник. Можно сказать, что грибки попадают в организм с обсемененной пищей либо через грязные руки самого больного или персонала медучреждения.
Формы болезни
Различают несколько форм заболевания. Их названия в народе нередко служат определением самой болезни. Разберем по порядку каждую из них и постараемся показать наиболее опасный ход событий.
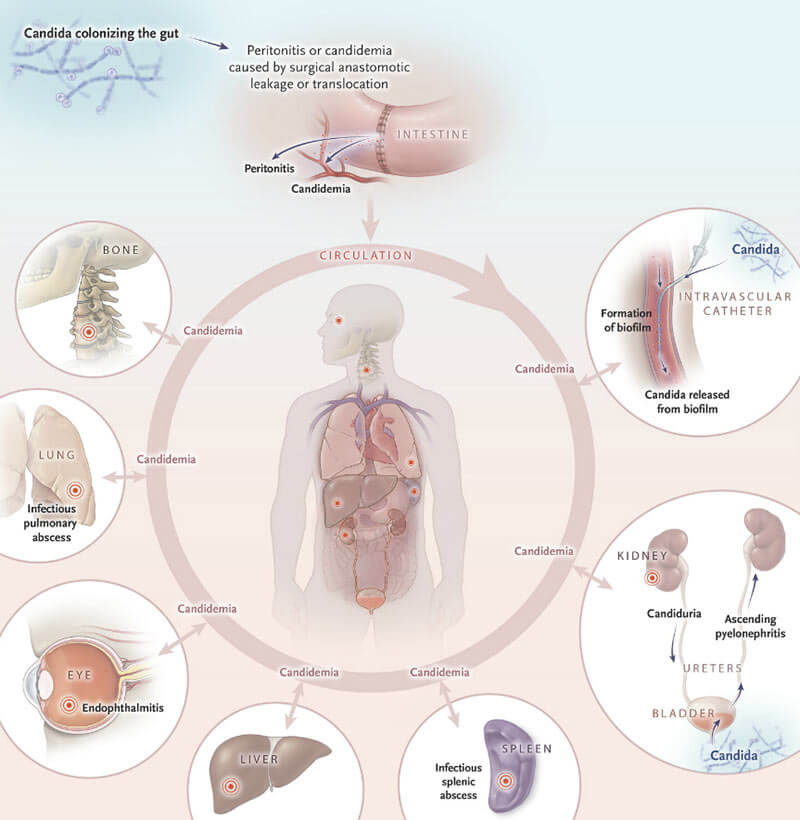
- Кандидемия. Самая безобидная из существующих форм. Её можно перепутать с неинвазивным кишечным кандидозом (дисбактериозом), который отличается расстройством стула и болями в области живота, но не такой силы. В этой стадии грибковое начало уже циркулирует по организму вместе с кровотоком, но кроме как нарушениями со стороны выделительной системы (почек) это никак не проявляется.
- Инвазивный кандидоз. Чаще других им заражаются органы брюшной полости: кишечник и печень после проведённых операций, под действием мощных антибиотиков. Candida при этом закрепляется и обволакивает сыпью, характерной для молочницы, не более двух органов.
- Висцелярный (диссеминированный или системный) кандидоз. Комбинированная форма, которая в последнее время широко распространилась по миру, поражая не только отдельные органы, но и заселяя кровь грибком. Самая опасная из всех форм. Токсичные продукты жизнедеятельности кандид могут привести к тяжелым последствиям — сепсису и летальному исходу. Куда внедриться инфекция, заранее предугадать не возможно, поэтому в заражение вовлекаются практически все системы.
Такая форма имеет острое и хроническое течение. В остром периоде заболевание может охватывать уже более трёх органов, продолжая сохраняться в крови и отравлять её. Развитие хронической формы свойственно для онкобольных с пересаженным костным мозгом.
При системной форме происходит поражение центральной нервной системы, мозга, приводящая к судорогам и образованию гнойных очагов.
Диагностика
Диагностирование осуществляется, можно сказать, на месте, не выходя за пределы больницы. Наблюдение за пациентами реанимационных палат постоянное, поэтому вряд ли удастся пропустить начинающийся процесс. Послеоперационники не всегда могут рассказать об изменениях в самочувствии, поэтому ответственность медиков в этом вопросе очень важна.
Установить точный диагноз — инвазивный кандидоз — только по внешним признакам на практике очень трудно даже светилу в медицине. Уж больно схожи многие симптомы с другими не менее тяжёлыми инфекциями. Ведь интоксикация присутствует как в одном, так и в другом случае.
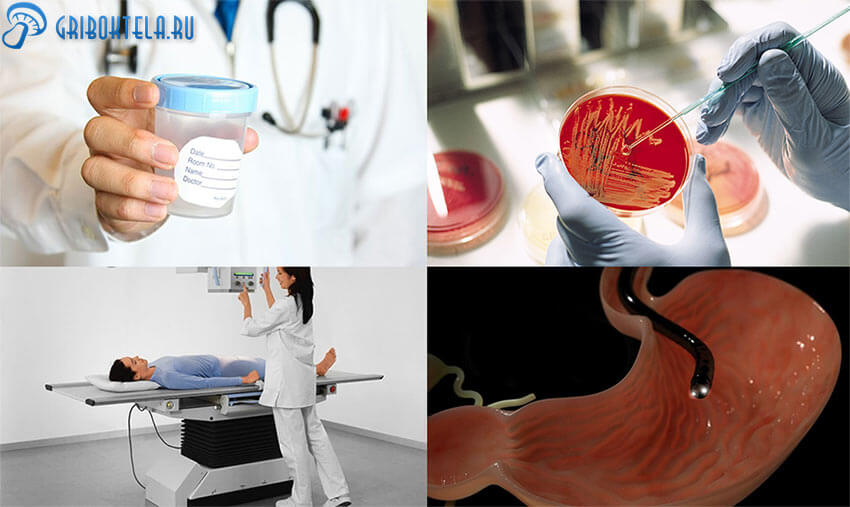
Главным критерием служат результаты анализов. Зная специфику локализации возможного распространения, лаборант исследует:
- трижды в течение суток венозную кровь с целью определения наличия и количества грибка;
- посев крови на питательную среду (готовится 5 суток);
- анализ мочи, мокроты и кала.
Кроме того проводятся инструментальное обследование:
- рентгенография;
- ультразвуковое исследование;
- эндоскопия;
- изучение глазного дна;
- магнитно-резонансная томография (МРТ в трёхмерной картинке);
- компьютерная томография (КТ дает объёмное изображение).
Симптомы инвазивного кандидоза
В формировании болезни важную роль играет конкретное место сосредоточения грибковой инфекции и масштаб интоксикации. Проявления кандидоза начинаются с нарушений в работе тех органов, которые наиболее подвержены заражению. Симптомы прогрессируют, приводя больного к тяжелейшему состоянию.
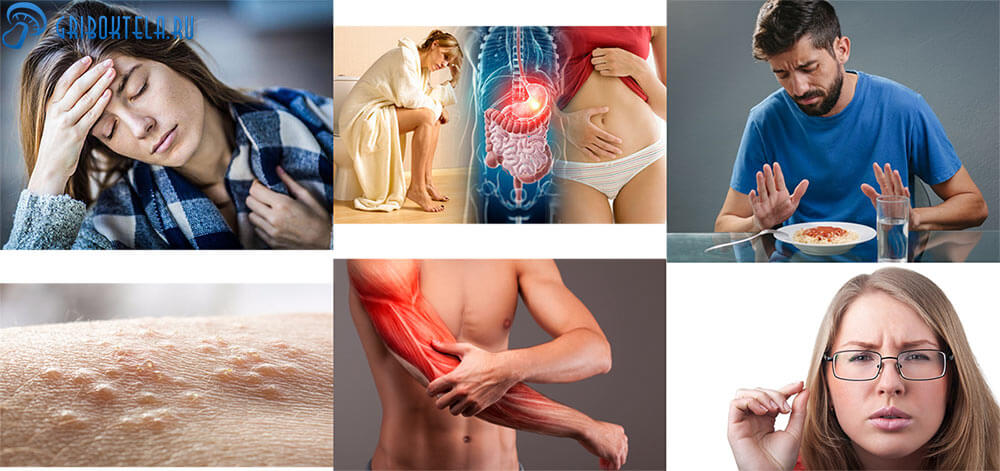
У больного отмечается значительное ухудшение общего состояния, недомогание, слабость, сильный озноб. Кроме того имеют место:
- жар и головная боль (повышение температуры тела до 39°С и выше);
- расстройство кишечника (жидкий стул чередуется с запором, метеоризм, бурление); в каловых массах видны прожилки крови, белые творожистые с кислым запахом выделения;
- потеря аппетита, отказ от пищи вовсе;
- иногда папулёзные высыпания на коже;
- ухудшается зрение (двоится в глазах, размытые очертания предметов);
Конкретное базирование гриба добавляет характерную симптоматику со стороны сердца, желудка, почек, легких:
- тахикардию (учащенный ритм сердцебиения) и боль в грудной клетке;
- частую рвоту, спастические боли в области живота;
- напряженность и болезненность в мышцах;
- почечную колику, мочеиспускание становится болезненным;
- кашель с отхождением мокроты с гноем.
Клиническая картина нарастает в течение 5-6 суток и может привести к осложнениям вплоть до сердечной недостаточности, абсцессу в мозге, отёку лёгких, отказу почек, которые впоследствии заканчиваются гибелью. Статистика неумолима. Половина смертей приходится на первые две недели. В целом заболевание длится около месяца.
В связи с таким положением необходимы экстренные меры результативного лечения.
Лечение
Терапия осуществляется только в стационаре под неусыпным наблюдением медперсонала. Тяжесть положения предполагает постельный режим в условиях палаты интенсивной терапии. В некоторых случаях требуется хирургическая помощь (операция).
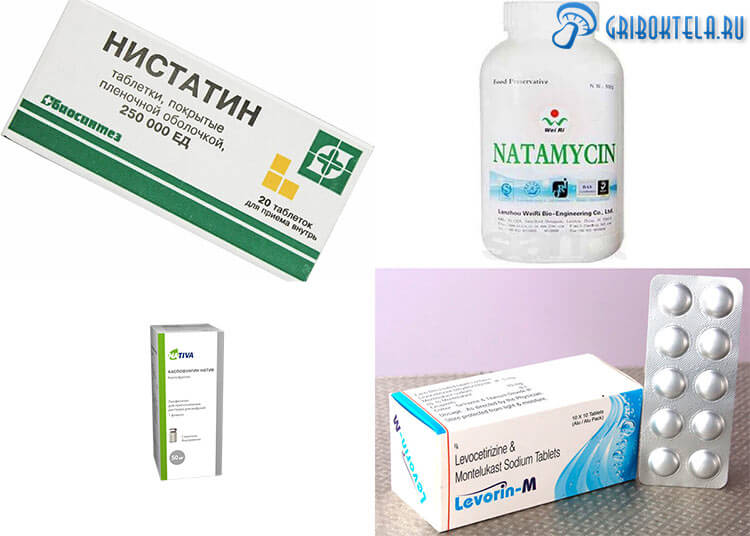
Назначения доктора основываются на результатах исследований и анализов. В первый день, пока они не ясны, назначаются антибиотики широкого спектра действия, а затем противогрибковые лекарства, которые уничтожают грибок изнутри:
- Леворин. Выпускается в таблетках капсулах и порошке для суспензий. Принимают по 1 таблетке четыре раза в день, сроком – 10 дней (при осложнениях – 12). Для детей доза рассчитывается в соответствии с весом. Оказывает побочное действие.
- Натамицин. Можно найти в таблетированной форме и вагинальных свечах. В данном случае употребляют таблетки по 1х4 р. в сутки, курсом 10-20 дней.
- Нистатин. Таблетки в оболочке, применяемые по 2-4 в сутки, для деток – 0,5-1 таб. В течение четырнадцати суток. Много побочных действий. В параллельном употреблении с клотримазолом, понижая его эффективность.
- Вариконазол-агри. Высокоэффективное пролонгированное противогрибковое средство. Активно в отношении многих штаммов. Вводиться в вену или через рот. Врач назначает лечение под наблюдением по схеме, учитывая возраст и вес.
- Каспофунгин-натив. Современное лекарство. Белый порошок дозируется по 50-70 мг для внутривенного вливания капельно за 1 час, 1 раз в сутки.
- Флуцитозин. Применяется только для внутривенных капельных инфузий в сочетании с 0,9% физраствором или 5% глюкозой не менее 7 дней. Разовая доза колеблется в пределах 38-50 мг на кг массы тела. Осторожно! Множество побочных эффектов!
Последние препараты важны в терапевтических мероприятиях, касающихся острого диссеминированного кандидоза, ведь счёт идёт буквально на часы.
В ходе лечения с профилактической целью применяют флуконазол, который одинаково хорош в любом возрасте, даже у грудничков. Фармпредприятия выпускают его как в таблеточках и свечках, так и в ампулах для в/венных инъекций.
Лечение проводится с обязательным лабораторным контролем, дабы ещё больше не навредить здоровью и ускорить выздоровление.
Профилактика
Поскольку инвазивный кандидоз касается преимущественно стационарных больных, то огромное значение имеет как общее состояние пациентов, так и профилактика внутрибольничной инфекции:
- в палатах трижды в день проводятся текущие уборки и проветривания, раз в неделю подключаются баклампы для дезинфекции воздуха;
- медсестры процедурных кабинетов и реанимационных блоков ежедневно проводят осмотр и уход за всевозможными катетерами и повязками, следят за чистотой и соблюдением правил личной гигиены сотрудников, обслуживающих больных;
- при проведении любых манипуляций соблюдается стерильность;
- в запасах медикаментов учитывается возможность замены некоторых парентеральных средств на жидкие (флаконы, ампулы).
Заболевшие в обязательном порядке весь период лечения принимают противогрибковые профилактические препараты.
Источник
 Патогенные грибы (или как привыкли называть пациенты – грибки) способны поразить любой участок человеческого тела. Желудочно-кишечный тракт – не исключение. Наиболее распространенное грибковое поражение ЖКТ – кандидоз кишечника вызываемый грибами рода Candida. Это инфекционное заболевание вызывается собственной же грибковой флорой, живущей в кишечнике, которая становится агрессивной и болезнетворной на фоне ослабленного иммунитета.
Патогенные грибы (или как привыкли называть пациенты – грибки) способны поразить любой участок человеческого тела. Желудочно-кишечный тракт – не исключение. Наиболее распространенное грибковое поражение ЖКТ – кандидоз кишечника вызываемый грибами рода Candida. Это инфекционное заболевание вызывается собственной же грибковой флорой, живущей в кишечнике, которая становится агрессивной и болезнетворной на фоне ослабленного иммунитета.
Оглавление:
1. Общие данные
2. Причины
3. Развитие заболевания
– Неинвазивная форма кандидоза кишечника
– Инвазивный кандидоз кишечника
4. Симптомы кандидоза кишечника
5. Диагностика
6. Лечение
7. Профилактика
8. Прогноз
Общие данные
При кандидозе кишечника поражается его слизистая оболочка. И хотя патологические изменения в прямом и переносном смысле лежат на поверхности, тем не менее, диагностика кандидоза является проблематичным вопросом даже для опытных клиницистов.
Обратите внимание
К сожалению, нет четких критериев определения данного заболевания: клиницисты не могут определиться, на каком этапе грибы еще можно считать сапрофитами (то есть, мирно уживающимися с организмом), а на каком – уже паразитами.
 Грибы рода Candida очень широко распространены, не исключая абсолютно здоровых людей популяций в разных регионах Земли – считается, что их носителями является 80% всего населения планеты. Достоверно известно, что кандидозное поражение кишечника практически никогда не наблюдается у людей с нормальным иммунитетом. Это дает все основания поддержать теорию, согласно которой кандидоз кишечника следует рассматривать не с точки зрения заболевания кишечника, а с точки зрения болезней иммунной системы. Поэтому грибы Candida отнесены в отдельную группу оппортунистических инфекций – инфекционных заболеваний, вызванных возбудителями, которые не вызывают болезней, если живут в организме человека с нормальным иммунитетом.
Грибы рода Candida очень широко распространены, не исключая абсолютно здоровых людей популяций в разных регионах Земли – считается, что их носителями является 80% всего населения планеты. Достоверно известно, что кандидозное поражение кишечника практически никогда не наблюдается у людей с нормальным иммунитетом. Это дает все основания поддержать теорию, согласно которой кандидоз кишечника следует рассматривать не с точки зрения заболевания кишечника, а с точки зрения болезней иммунной системы. Поэтому грибы Candida отнесены в отдельную группу оппортунистических инфекций – инфекционных заболеваний, вызванных возбудителями, которые не вызывают болезней, если живут в организме человека с нормальным иммунитетом.
Еще одна проблема касательно кандидоза кишечника заключается в сложности разграничения, где заканчивается кандидоносительство и начинается болезнь. На основе только клинических признаков такого разграничения между фактически пограничными состояниями сделать невозможно – это достигается только с помощью современной диагностической аппаратуры, которая имеется не в каждой клинике.
Для того чтобы можно было с точностью поставить диагноз кандидоза кишечника, нужно, чтобы одновременно определялись три диагностических критерия:
- факторы риска;
- изменение морфологии слизистой оболочки кишечника, подтвержденное во время эндоскопического обследования;
- рост колоний на питательных средах.
Важно
Если в посевах выявлены грибы рода Candida, но два других диагностических критерия отсутствуют, но назначение противогрибковых препаратов считается неправильным (как минимум, поспешным).
Причины
Снижение иммунитета – кардинальная причина возникновения кандидоза кишечника.
Было выявлено, что, в свою очередь, ухудшение иммунных реакций, провоцирующее кандидоз, зачастую наблюдается при таких располагающих факторах, как:
OLYMPUS DIGITAL CAMERA
возрастное (или физиологическое) снижение иммунитета (у новорожденных и пожилых);
- выраженный стресс;
- период беременности, в ряде случаев – лактации (кормления грудью);
- врожденные формы иммунодефицита;
- синдром первичного иммунодефицита;
- онкологические заболевания (в частности, во время проведения химиотерапии);
- аллергические заболевания;
- аутоиммунные системные заболевания;
- тяжелые хронические болезни;
- длительная терапия некоторыми антибиотиками;
- резко сниженное употребление белков и витаминов.
Развитие заболевания
На данный момент выделены две формы кандидоза:
- неинвазивная (грибок находится на поверхности слизистой оболочки кишечника);
- инвазивная (грибок внедряется вглубь кишечных тканей).
Неинвазивная форма кандидоза кишечника
Обратите внимание
В большинстве клинических случаев встречается неинвазивная форма – грибок, образно говоря, прекрасно себя чувствует без внедрения в ткани и в этих условиях находит возможности для размножения, роста и жизнедеятельности.
Помимо угнетения общего иммунитета, выделены еще два фактора, которые способствуют возникновению неинвазивной формы заболевания – это:
- дисбактериоз;
- смешанная патогенная кишечная инфекция (как пример – грибково-протозойная, грибково-бактериальна и так далее).
Такие условия истощают местные защитные реакции кишечника, и грибы рода Candida начинают усиленно размножаться на внутренней поверхности кишечника, не внедряясь вглубь слизистой оболочки. Процесс развивается бесконтрольно – за короткое время образуется большое количество новых грибов, которые готовы дать жизнь следующим грибам.
Процесс усиленного размножения грибов параллельно сопровождается:
- выделением специфических грибных ядов (токсинов);
- образованием токсических продуктов ферментации из-за действия на поверхностные клетки слизистой оболочки кишечника.
Действие грибных токсинов следующее:
- сперва они раздражают слизистую оболочку кишечника;
- затем провоцируют усиление дисбиоза (иными словами, выводят из равновесия симбиотическую систему кишечника, в состав которой входит сапрофитная микрофлора кишечника и которая перестала быть сбалансированной при патогенном действии грибов рода Candida);
- через некоторое время у пациента формируется микотическая аллергия (повышенная чувствительность организма к грибам и продуктам их жизнедеятельности). Это способствует еще большему угнетению иммунных реакций организма;
- в конечном результате развивается вторичный иммунодефицит (морфологическая и физиологическая недостаточность защитных барьеров кишечника).
Инвазивный кандидоз кишечника
При инвазивном кандидозе причины и развитие заболевания несколько иные. В его развитии играют роль:
- ослабление местного иммунитета;
- снижение уровня общего иммунитета;
- уже имеющиеся патологические изменения со стороны слизистой оболочки кишечника.
В этом случае происходит следующее:
-
 грибы рода Candida очень тесно прилипают к поверхностным эпителиальным клеткам кишечника;
грибы рода Candida очень тесно прилипают к поверхностным эпителиальным клеткам кишечника; - затем они постепенно проникают в толщу слизистой оболочки кишечника, рассовывая пласты клеток;
- непосредственно во время процесса проникновения грибы превращаются в нитчатую форму;
- как только наступило выраженное угнетение клеточного иммунитета, грибы проникают в кровеносное русло и по сосудам распространяются практически по всему организму – развивается так называемый висцеральный кандидоз (в первую очередь при нем поражаются печень и поджелудочная железа).
Возникновению висцерального кандидоза существенно способствуют:
- полное отсутствие нейтрофилов, которые являются одной из форм лейкоцитов;
- поздние стадии СПИД.
Симптомы кандидоза кишечника
Различают три клинические формы кандидоза кишечника – это:
- неинвазивная;
- инвазивная фокальная (или очаговая);
- инвазивная диффузная.
Важно
Наиболее часто встречающаяся разновидность кандидозного поражения кишечника – неинвазивная. Она наблюдается в около 33,3% всех случаев кишечного дисбиоза.
Так как грибы не проникают в толщу слизистой оболочки, они массово накапливаются в просвете кишечника, где начинают вырабатывать токсины в большом количестве. Те, в свою очередь:
- оказывают выраженное местное действие на слизистую оболочку кишечника;
- всасываясь, распространяются по всему организму и оказывают общее токсическое действие.
Симптоматика неинвазивного кандидоза кишечника довольно умеренная. Признаки, которые выявляются, это:
- умеренные проявления интоксикации на фоне общего удовлетворительного состояния больного;
- дискомфортные ощущения в животе, которые нельзя назвать болями;
- метеоризм – вздутие живота, плохое отхождение газов;
- неустойчивый стул – периоды нормального опорожнения сменяются поносом.
Из-за влияния скопившихся в кишечнике токсинов сенсибилизация (чувствительность) организма повышается, у пациентов развиваются различные фоновые аллергические заболевания.
Обратите внимание
По своим клиническим проявлениям неинвазивная форма кишечного кандидоза перекликается с синдромом раздраженного кишечника, с которым ее часто путают, поэтому вынуждены проводить между ними дифференциальную (отличительную) диагностику.
 Инвазивная фокальная форма – это поражение кандидозом отдельных участков (фокусов) кишечника. Чаще всего проявляется на фоне язвенной болезни 12-перстной кишки или неспецифического язвенного колита. Если течение этих двух заболеваний затянулось, и они не реагируют на препараты, составляющие стандартные схемы лечения, то можно заподозрить, что они осложнились кандидозом кишечника. В данном случае грибок поражает места изъязвлений. Его находят в локациях, где нарушен покровный эпителий – при этом в окружающих (даже близких соседних) тканях и в других отделах кишечника грибок не выявляют. Специфической клиники нет, наблюдаются только симптомы основного заболевания. Из-за отсутствия симптомов диагностировать инвазивную фокальную форму кандидоза кишечника без дополнительных методов исследования невозможно. Частички грибов (псевдомицелий) выявляют случайно при исследовании под микроскопом биоптатов (фрагментов тканей), которые во время эндоскопического обследования или оперативного вмешательства были взяты по поводу какого-то другого органического заболевания желудочно-кишечного тракта.
Инвазивная фокальная форма – это поражение кандидозом отдельных участков (фокусов) кишечника. Чаще всего проявляется на фоне язвенной болезни 12-перстной кишки или неспецифического язвенного колита. Если течение этих двух заболеваний затянулось, и они не реагируют на препараты, составляющие стандартные схемы лечения, то можно заподозрить, что они осложнились кандидозом кишечника. В данном случае грибок поражает места изъязвлений. Его находят в локациях, где нарушен покровный эпителий – при этом в окружающих (даже близких соседних) тканях и в других отделах кишечника грибок не выявляют. Специфической клиники нет, наблюдаются только симптомы основного заболевания. Из-за отсутствия симптомов диагностировать инвазивную фокальную форму кандидоза кишечника без дополнительных методов исследования невозможно. Частички грибов (псевдомицелий) выявляют случайно при исследовании под микроскопом биоптатов (фрагментов тканей), которые во время эндоскопического обследования или оперативного вмешательства были взяты по поводу какого-то другого органического заболевания желудочно-кишечного тракта.
В отличие от инвазивной фокальной разновидности инвазивная диффузная форма кандидоза кишечника проявляется бурно, так как грибы поражают большую площадь слизистой оболочки кишечника. Главные признаки этой формы заболевания следующие:
- тяжелое общее состояние пациента;
- выраженная длительная интоксикация, сопровождающаяся перманентной (постоянной) гипертермией (повышением температуры тела);
- выраженные боли по всему животу (из-за обширности поражения кишечника грибом);
- постоянно возникающий понос;
- похудание пациента;
- кровь в испражнениях;
- признаки поражения других внутренних органов – в первую очередь, печени, желчного пузыря, желчевыводящих путей, поджелудочной железы и селезенки. Наблюдаются тошнота, рвота, отрыжка с горьким привкусом, нарушение отхождения газов и так далее.
Если эту форму кишечного кандидоза выявляют случайно, то необходимо заподозрить:
- СПИД;
- сахарный диабет.
Диагностика
 Несмотря на то, что кандидоз кишечника в большинстве случаев проявляется рядом клинических признаков, в большинстве случаев его диагностика затруднительна, так как симптомы или неспецифичны, или проявляются на фоне других заболеваний, симптоматически «сливаясь» с ними. Также проблематика выявления возбудителя кишечного кандидоза заключается в отсутствии чувствительных методов диагностики (как в образцах тканей, та и в кале). Поэтому диагноз ставят только после привлечения всех методов диагностики – расспрашивания больного о жалобах, выяснения анамнеза (истории) заболевания, физикальных, инструментальных и лабораторных методов исследования.
Несмотря на то, что кандидоз кишечника в большинстве случаев проявляется рядом клинических признаков, в большинстве случаев его диагностика затруднительна, так как симптомы или неспецифичны, или проявляются на фоне других заболеваний, симптоматически «сливаясь» с ними. Также проблематика выявления возбудителя кишечного кандидоза заключается в отсутствии чувствительных методов диагностики (как в образцах тканей, та и в кале). Поэтому диагноз ставят только после привлечения всех методов диагностики – расспрашивания больного о жалобах, выяснения анамнеза (истории) заболевания, физикальных, инструментальных и лабораторных методов исследования.
Данные физикального обследования нередко скудные:
- при осмотре выявляется бледность кожных покровов, белый налет на языке и похудание пациента;
- при пальпации (прощупывании живота) определяется болезненность в основном в областях, пограничных с околопупочной зоной;
- при перкуссии (простукивании) живота возможен звонкий «барабанный» звук в случае метеоризма;
- при аускультации живота (прослушивании фонендоскопом) на фоне метеоризма возможно ослабление кишечных шумов.
Результаты некоторых методов диагностики прямого подтверждения диагноза кишечного кандидоза не дают – но их применяют для того, чтобы исключить другие заболевания кишечника (диагностика методом выключения). К таким «исключающим» методам относятся:
-
 обзорная рентгеноскопия и –графия органов брюшной полости;
обзорная рентгеноскопия и –графия органов брюшной полости; - ирригография (рентгенография кишечника с использованием контрастного вещества);
- ультразвуковое исследование (УЗИ, или сонография) органов брюшной полости и малого таза (следует помнить о поражении кандидозом петель тонкого или толстого кишечника, которые находятся в малом тазу, из-за чего может быть заподозрена патология мочеполовой системы);
- компьютерная томография (КТ);
- мультиспиральная компьютерная томография (МСКТ);
- магниторезонансная томография (МРТ).
Из методов диагностики, которые позволяют непосредственно выявить признаки поражения внутренней оболочки кишечника, используют эндоскопические методики. Во время них зонд со встроенной оптикой вводят в кишечник через рот или прямую кишку и проводят визуальное исследование слизистой оболочки кишечника. Это такие методы, как:
- фиброскопия – исследование тонкого кишечника;
- колоноскопия – осмотр толстого кишечника.
Специфических эндоскопических признаков кишечного кандидоза нет (фрагменты грибов можно обнаружить только под микроскопом), но его можно заподозрить по косвенным признакам:
- при неинвазивном диффузном поражении кишечника будут определяться участки катарального воспаления;
- при инвазивной диффузном поражении кишечника будут выявлены небольшие множественные язвы и некротически измененные участки слизистой оболочки кишечника.
Во время эндоскопического обследования в разных участках кишечника делают отпечатки слизистой и проводят биопсию (забор фрагментов слизистой кишечника) – их исследуют под микроскопом на наличие грибов. Следует помнить, что даже такой метод не является на 100% достоверным, так как псевдомицелий грибов может отсутствовать и в кишечных отпечатках, и в отщипнутых во время биопсии тканях.
Лабораторные методы исследования, которые привлекают для подтверждения кандидоза кишечника, это:
- анализ кала на дисбактериоз – про наличие кандидоза кишечника будет сигнализировать смешанная микрофлора, в составе которой выявляются, помимо грибов рода Candida, кишечная палочка, клебсиеллы и некоторые разновидности стафилококков. Если выявлено 1000 так называемых колониеспособных единиц, результат исключает носительство грибов и сигнализирует о развивающемся кандидозе кишечника.
- бактериологическое исследование кала – посев испражнений и последующий анализ выросших колоний. Такое исследование проводят для идентификации возбудителя, а также определения его чувствительности к антимикотическим препаратам.
Лечение кандидоза кишечника
В основе лечения кандидоза кишечника лежат:
- излечение болезни, на фоне которой возник кандидоз кишечника;
- коррекция нарушенного иммунитета;
-
 применение противогрибковых средств (антимикотиков);
применение противогрибковых средств (антимикотиков); - назначение противомикробных препаратов;
- использование эубиотиков (препараты, содержащие живую микрофлору, в норме проживающую в кишечнике человека);
- дезинтоксикационная терапия;
- пищеварительные ферменты;
- сорбенты;
- спазмолитики;
- анальгетики.
При неинвазивных разновидностях кандидозного поражения кишечника применяют так называемые нерезорбтивные противогрибковые препараты. Они плохо всасываются в кишечнике, а значит, способны накапливаться и максимально воздействовать на возбудителя, находясь в просвете пораженной кишки. Целый ряд таких антимикотиков зарекомендовал себя с лучшей стороны, так как они имеют ряд ценных преимуществ в сравнении с другими противогрибковыми средствами:
- у них не выявлены побочные действия;
- они не угнетают нормальную сапрофитную микрофлору кишечника, необходимую для его нормального функционирования;
- привыкание к таким препаратам не развивается – поэтому нет опасения при их длительном применении, если течение кандидоза кишечника затянулось.
 Одни из самых популярных препаратов данного ряда – нистатин и натамицин.
Одни из самых популярных препаратов данного ряда – нистатин и натамицин.
Противомикробные препараты назначают, чтобы подавить патогенные бактерии, которые активизируются при дисбиозе, спровоцированном кишечным кандидозом.
Эубиотики нужны, чтобы в состоянии дисбиоза стимулировать рост и развитие полезной сапрофитной микрофлоры кишечника, угнетенной в условиях дисбиоза.
Пищеварительные ферменты, спазмолитики и обезболивающие препараты используют в качестве симптоматического лечения.
Если у пациента наблюдается диффузная инвазивная форма кишечного кандидоза, его госпитализируют в стационар. В основе терапии — назначение антимикотиков, которые способны быстро всасываться в кишечнике и проявлять системное (на уровне всего организма, а не только кишечника) противогрибковое действие.
В случае развивающихся симптомов интоксикации и обезвоживания (в частности, при поносах и рвоте) применяют внутривенное капельное введение инфузионных растворов. Используют:
- солевые растворы и электролиты;
- белковые препараты;
- компоненты крови (свежезамороженю плазму).
В случае усиленного газообразования и плохого отхождения газов больному ставят газоотводящую трубку, а также назначают препараты, стимулирующие деятельность кишечника (прозерин).
Профилактика
Главный постулат, на который следует опираться при профилактике кандидоза кишечника, это укрепление иммунитета. Актуальными остаются все общепринятые методы:
-
 прием витаминокомплексов и минералов курсами 2 раза в год – оптимально весной и осенью;
прием витаминокомплексов и минералов курсами 2 раза в год – оптимально весной и осенью; - сбалансированное питание – каждую неделю в рационе человека должны быть мясо, рыба морепродукты, калий-содржащие продукты (бананы, картофель), кисломолочные продукты, зеленый чай;
- физиопроцедуры, способствующие закаливанию – обливание, обтирание, хождение босиком;
- избегание стрессов;
- налаженный режим работы, отдыха, сна, половой жизни.
Для поддержания нормальной кишечной микрофлоры необходимо:
- питаться разнообразно;
- ограничивать употребление простых углеводов;
- употреблять достаточное количество клетчатки (в натуральном виде и в случае необходимости – в виде аптечных препаратов);
- употреблять пробиотические продукты, которые стимулируют рост сапрофитной флоры в организме – в первую очередь, это лук (репчатый и порей), чеснок, артишоки и бананы.
Также необходимо предупреждать, а в случае возникновения – вовремя лечить заболевания кишечника, провоцирующие дисбиоз, и хронические болезни других органов. Особенное внимание следует уделять иммунодефицитным состояниям и аутоиммунным системным болезням.
В группе риска по возникновению кишечного кандидоза находятся пациенты с ВИЧ и выраженными заболеваниями эндокринной системы, перенесшие химиотерапевтическое лечение и терапию кортикостероидными гормонами. Такие больные требуют постоянного регулярного обследования на предмет заболевания кандидозом кишечника.
Прогноз
Прогноз для здоровья сложный – кишечный кандидоз, чтобы быть излеченным, требует усилий, времени и глубоких знаний лечащего врача.
Если у пациента выявлена диффузная инвазивная разновидность кандидоза кишечника, прогноз становится серьезным из-за возможности генерализации процесса (распространения на еще не пораженные участки кишечника и на весь организм в целом). При такой форме заболевания прогноз усложняется тяжелыми хроническими фоновыми патологиями.
При неинвазивной и инвазивной фокальной формах кандидоза кишечника прогноз более благоприятный, но для благополучного исхода требуется своевременное выявление болезни и начало лечения.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
19,212 просмотров всего, 13 просмотров сегодня
Загрузка…
Источник
