Инкубационный период у краснуха

Краснуха всем известна как детский недуг, но заболеть можно и уже в зрелом возрасте. У взрослых патология протекает намного тяжелее и часто сопровождается осложнениями. Особенно опасно во время беременности заражение краснухой. Инкубационный период продолжается около 3 недель. Вирус успевает за это время проникнуть в организм и спровоцировать резкое ухудшение самочувствия.
Общая информация
Краснуха — это заболевание вирусной этиологии, которое в 1881 году было выделено в отдельную нозологическую группу. Ее возбудителем считается РНК-геномный инфекционный агент из семейства тогавирусов. Он обладает тератогенной активностью, т. е. может нарушать полноценный процесс развития эмбриона. Вирус хорошо переносит замораживание и сохраняет агрессивность при комнатной температуре. Однако воздействие ультрафиолета, нагревание или применение дезинфицирующих средств приводят к его гибели.

Патологический процесс проявляется мелкопятнистой сыпью и катаральными явлениями. Диагностировать его можно только по специфическим признакам. Однако первоочередное значение отводится анализу на краснуху. Специфические антитела начинают активно синтезироваться в организме через 4 недели после инфицирования. Это указывает на формирование стойкого иммунитета, который ослабевает через 20 лет.
Пути передачи
Источником заражения обычно выступает больной человек. Инфекционный агент начинает выделяться во внешнюю среду за неделю до появления высыпаний на коже и на протяжении 5-6 дней с момента возникновения пустул. С эпидемиологической точки зрения, наиболее опасными признаются дети с врожденной формой краснухи. В этом случае возбудитель выделяется в среду вместе с фекалиями или мочой.
Существует несколько путей передачи инфекции:
- воздушно-капельный;
- трансплацентарный;
- контактно-бытовой.
Особенно восприимчивы к вирусу краснухи женщины репродуктивного возраста. До начала массовой профилактической вакцинации случаи заболевания регистрировались практически повсеместно. В настоящее время среди всех вспышек недуга примерно 83% фиксируется в странах постсоветского пространства. Данная тенденция обусловлена отсутствием программы иммунизации населения.
Инкубационный период краснухи
Инкубация — это период от момента попадания вируса в организм до появления первых клинических проявлений заражения. В случае краснухи он составляет 10-24 дня. За этот временной отрезок инфекционный агент успевает внедриться через слизистую горла и попасть в кровь, где начинается его активное размножение.
Именно в инкубационный период краснухи у малышей, посещающих сады, происходит заражение здорового от больного ребенка. В это время специфические признаки недуга еще отсутствуют. Примерно за неделю до начала высыпаний на кожных покровах больной становится заразным для окружающих.
Симптомы заболевания у детей
В детском возрасте достаточно легко протекает краснуха. Фото малышей доказывают, что даже с этой болезнью они могут играть и заниматься обычными делами. На начальном этапе развития патологического процесса ребенок может отказываться от еды, капризничать и постоянно просыпаться ночью. Это связано с тем, что вирус выделяет токсически воздействующие на ЦНС вещества.
По мере прогрессирования появляются признаки, напоминающие простудное заболевание: сухой кашель, гиперемия горла, заложенность носа, незначительное повышение температуры. Буквально через 2-3 дня ситуация может резко измениться. По всему телу ребенка появляется мелкопятнистая сыпь без зуда. Розовые пятна не возвышаются над поверхностью кожи. Излюбленным местом их локализации признается сгибательная поверхность ног и рук, область паха и ягодиц. Клиническая картина часто дополняется увеличением затылочных лимфоузлов.
При этом заболевании меняется и картина крови. В общем анализе прослеживается стойкое увеличение лимфоцитов на фоне падения лейкоцитов. СОЭ при этом остается в пределах нормы. Четырехкратное увеличение показателей специфических антител к краснухе указывает на начальный или острый период течения.
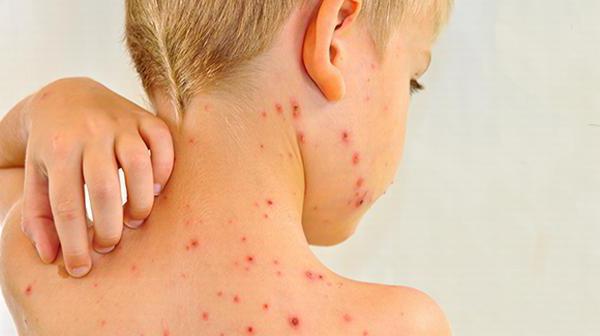
Особенности патологического процесса у взрослых
В зрелом возрасте симптомы заболевания более выражены. Как правило, организм очень бурно реагирует на проникновение вируса. Если ребенок спокойно переносит краснуху «на ногах», то взрослому человеку требуется постельный режим на протяжении недели.
Среди основных жалоб, с которыми пациенты обращаются к врачу, можно выделить повышение температуры до 39 градусов, боли в суставах и нарастающую слабость. Начальная стадия краснухи часто сопровождается увеличением в размерах селезенки и печени, что обнаруживается при пальпации. Аускультация сердца часто выявляет приглушение его тонов.
Появляются светобоязнь и слезотечение. Характерные краснушные пятна отличаются тенденцией сливаться воедино. При этом четкие границы у папул отсутствуют. Обычно они появляются на обширных участках — в области спины и ягодиц. При отсутствии лечения недуг грозит поражением суставов рук и даже энцефалитом.
Синдром врожденной краснухи
Для беременных женщин данное заболевание весьма опасно. Вирус отличается способностью преодолевать плацентарный барьер и может вызывать пороки развития у плода. Особенно опасна ситуация, если речь идет о заражении в I триместре.
В первую очередь мишенью становится ЦНС. Второе место принадлежит органам зрения и слуха, а третье — сердцу. У ребенка с синдромом врожденной краснухи часто диагностируют диабет, нарушение работы щитовидки и даже аутизм. При этом он является переносчиком инфекции и может быть потенциально заразным на протяжении 1-2 лет.
На более поздних сроках беременности (примерно с 13 недели) вероятность появления врожденных пороков намного ниже, но все же существует. Другим неприятным последствием недуга выступает мертворождение. Например, у каждой третьей беременной в инкубационный период краснухи случается самопроизвольный выкидыш. У одной дамы из 10 рождается мертвый малыш.
Методы диагностики
Выявление заболевания у детей обычно не сопровождается трудностями. Опытному врачу достаточно осмотреть маленького пациента, изучить клиническую картину и его анамнез. После этого назначается соответствующее лечение.
Чтобы диагностировать недуг у взрослых, в том числе беременных женщин, потребуется более серьезное обследование. Оно включает в себя следующие мероприятия:
- Серологический анализ. Диагностический тест на иммуноглобулины M и G может о многом рассказать. Например, увеличение этих титров свидетельствует о развитии патологического процесса. IgM проверяют примерно через 10-12 дней с момента заражения. Когда титр увеличивается в 4 раза и более, диагностируют краснуху. В профилактических целях такой анализ назначают беременным и контактировавшим с больными людьми. Когда IgG определяется сразу, в организме присутствуют антитела к вирусу. IgG сохраняются на всю жизнь.
- Вирусологическое исследование. Позволяет выявить наличие инфекционного агента в организме. Анализ обладает информативностью только до появления начальных высыпаний. В качестве исследуемого материала подходит не только кровь, но также выделения из носа и околоплодные воды.
- Метод ПЦР. Посредством полимеразной цепной реакции можно выявить геном краснухи.
Чтобы исключить другие патологии, обладающие схожей клинической картиной, проводят сравнительную диагностику. Инфекцию дифференцируют с корью, скарлатиной, мононуклеозом и аллергией.
Особенности терапии
При краснухе стационарное лечение не требуется. Госпитализации подлежат пациенты с тяжелой формой недуга, при наличии сопутствующих патологий или подозрений на осложнения. Специфическая терапия также не осуществляется.
Лечебный комплекс включает в себя соблюдение специальной диеты с преобладанием в рационе белковой пищи. Лучше выбирать нежирные виды мяса. Питание должно быть дробным и небольшими порциями. В обязательном порядке необходимо следить за питьевым режимом и употреблять около 2 л обычной воды в сутки.
Симптоматическая терапия включает в себя прием жаропонижающих («Парацетамол», «Нурофен») и антигистаминных средств («Супрастин», «Тавегил»). При развитии осложнений прибегают к помощи антибактериальных препаратов. Их назначают в индивидуальном порядке и обязательно с учетом состояния больного.

Последствия для организма
Краснуха редко вызывает осложнения, особенно у маленьких пациентов. Если иммунитет слабый, после перенесенной инфекции возникают воспалительные процессы в коленно-локтевых и фаланговых суставах. Продромальные признаки могут способствовать развитию пневмонии, отита или ангины.
Вне зависимости от стадии краснухи и своевременности обращения к врачу, у беременных женщин практически всегда проявляются осложнения. Затрагивают они не саму будущую мать, а ребенка внутри утробы. Это могут быть умственно-физические аномалии, выкидыш или замирание беременности.
Способы предупреждения болезни
Профилактика краснухи подразумевает под собой своевременную вакцинацию. Это инфекционное заболевание легко предупредить. В медицинской практике сегодня применяют различные вакцины, в том числе импортного производства. Прививку делают маленьким детям с 15 по 18 месяцы жизни. Затем ее повторяют в пубертатном периоде. Иммунитет после введения препарата сохраняется на протяжении 20 лет.
Беременным дамам вакцинация противопоказана. Также не рекомендуется планировать зачатие в течение трех месяцев после прививки. В это время сохраняется повышенная вероятность заражения плода.
Если вы не знаете, как выглядят пациенты с диагнозом «краснуха», фото из данной статьи помогут разобраться в вопросе. При появлении высыпаний следует немедленно показать больного врачу, а после обязательно его изолировать до полного выздоровления. В комнате, где находится инфицированный человек, необходимо постоянно проводить влажную уборку и проветривать помещение.
Источник
Краснуха – это инфекционное заболевание, вызываемое одноименным вирусом. Само название произошло от картины красной сыпи – основного симптома этой болезни. Раньше ее еще называли немецкой корью или трехдневной корью из-за короткой продолжительности высыпаний.
Краснуха – традиционно детская инфекция. Но непривитые взрослые также могут быть инфицированы, причем проявляется краснуха у взрослых гораздо тяжелее, чем у детей.
Эта инфекция особенно опасна для беременных женщин. Внутриутробное заражение плода происходит в 90% случаев.
Специфического лечения этого заболевания нет. Защитить от инфекции может только прививка.
Как заражаются краснухой?
Болезнь распространяется воздушно-капельным путем. То есть вирус может попасть на слизистые рта и носа при вдыхании мелких частиц слюны или слизи больного человека.
Инкубационный период у краснухи – от 11 до 22 дней. То есть в течение этого времени вирус размножается в организме, но пока никак себя не проявляет.
Особенно высока вероятность выделения вируса от больного:
- в конце инкубационного периода, то есть когда сыпи еще нет,
- в период высыпаний и
- сохраняется в течение 5-7 дней после исчезновения сыпи.
Заражение происходит только при достаточно тесном контакте, краснуха менее заразна, чем корь. Обычно вспышки краснухи возникают в детских коллективах. Взрослые заражаются в основном от своих детей. Чаще всего среди взрослых заболевают молодые люди до 30 лет. После попадания на слизистые оболочки, инфекция всасывается по кровеносным и лимфатическим сосудам.

Чаще всего болеют не привитые взрослые
Статистика
Доля взрослых среди всех заболевших краснухой составляет 22%. Взрослые иногда заболевают этой инфекцией, не смотря на то, что болели ею в детстве. Но в основном болеют непривитые. Периоды подъема заболеваемости встречаются раз в 3-5 лет.
С 2000 года после введения обязательных прививок заболеваемость стала заметно снижаться. На настоящий момент частота ее выявления менее 1 случая на 100 тыс. населения (для сравнения в 2006 году эта цифра была более 500). Однако в 2016 году отмечалась вспышка краснухи в Ярославской области (23 заболевших), причем почти все заболевшие – это были непривитые взрослые в возрасте 25 – 39 лет.
Симптомы краснухи
Краснуха обычно поражает детей до 6 лет и не является для них серьезной инфекцией. У большинства детей ее течение нетяжелое, с мягкими симптомами и умеренной сыпью. Другое дело – краснуха у взрослых, симптомы у них гораздо тяжелее. В течение заболевания выделяют следующие периоды:
Зуда при сыпи нет, она может сливаться на сгибах рук и ног
Инкубационный. Это время с момента попадания вируса до проявления заболевания. Длительность обычно 2-3 недели. Симптомов нет, но выделение вируса в окружающую среду уже возможно.
Начальная стадия (продромальный период). Это время заболевания до появления сыпи.
- За несколько дней до высыпаний увеличиваются лимфатические узлы. Обычно это заушные, шейные, но могут быть и подмышечные, паховые. Они прощупываются под кожей в виде болезненных подвижных уплотнений размерами 1 -2 см.
- Боли в горле, насморк.
- Слезотечение, покраснение глаз.
- Мышечные боли.
- Могут быть боли и даже припухание суставов.
- Слабость, вялость, потеря аппетита.
- Повышение температуры тела.
Сыпь при краснухе у взрослых
Период разгара:
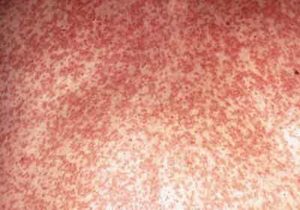
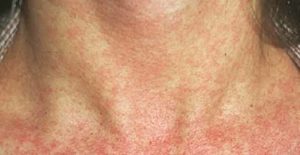
- Сыпь при краснухе у взрослых ярче и обильнее, чем у детей. Она проявляется пятнами овальной формы от бледно-розового до ярко-красного цвета, не возвышающимися над кожей. В отличие от детей, сыпь появляется почти одномоментно по всему телу и держится до 5 дней, сопровождаясь высокой температурой (до 39 градусов). Сыпь ярче и обильнее на разгибательных поверхностях рук и ног, здесь она может сливаться. Зуд обычно не характерен.
- Увеличение печени и селезенки, что может проявляться тянущими болями в подреберьях.
- У женщин возможны полиартриты – припухание и скованность в суставах, сохраняющееся до 2-х недель.
Период разрешения. Сыпь проходит бесследно, без шелушения. Температура снижается. Уменьшаются катаральные явления в носу и горле. Но выделение вируса может продолжаться до 2-х недель.
Отличия течения краснухи у детей и взрослых
| Дети, симптом | Взрослые |
Продромальный период
| Выраженные мышечные боли, высокая температура, общая слабость, боли в горле, слезотечение |
СыпьБледно-розовая, несливная, появляется сначала на лице и шее, затем по всему телу, держится 1-3 дня | Яркая, обильная, может сливаться в сплошное покраснение, появляется сразу по всему телу, держится до 5 дней, с высокой температурой |
Форма теченияПреобладают легкие формы, часто – стертые, без сыпи | Формы средней тяжести и тяжелые встречаются в 8 раз чаще, чем у детей |
ОсложненияРедко | Часто, артриты, менингоэнцефалиты, отиты, кровотечения |
Диагностика
Клиническая картина краснухи очень типична, и ее трудно спутать с другими инфекциями. Раньше диагноз ставили только на основании симптомов.
Но сейчас, поскольку это заболевание стало встречаться очень редко, и стоит задача ликвидировать его полностью, любой случай ее должен быть подтвержден.
Основные методы лабораторного подтверждения:
- обнаружение вируса методом ПЦР в соскобе со слизистых горла и носа;
- выявление антител класса М в парных сыворотках методом ИФА, или же нарастание титра антител класса G во втором анализе.

Когда делают прививку от краснухи
Краснуха у беременных
Особенно опасна инфекция для женщин на ранних сроках беременности. Вирус легко проникает через плаценту. Внутриутробное заражение происходит в в 90% случаев, вызывая синдром врожденной краснухи (СВК).
Младенцы, зараженные внутриутробно, могут родиться с врожденными уродствами — катарактой, глухотой, дефектами мозга, пороками сердца, увеличенной печенью и селезенкой.
Если беременная женщина контактировала с больным краснухой, ее наблюдают.
Необходимо помнить, что признаки краснухи у взрослых, в том числе и у беременных, могут быть стертыми или отсутствовать совсем. Беременным обязательно берется кровь на антитела Ig G и Ig M сразу после получения информации о контакте и через 10-14 дней (метод парных сывороток). Ig G- это следствие перенесенной краснухи неизвестной давности или же это иммунитет после прививки. Ig M- это свидетельство «свежей» инфекции, при их обнаружении в крови беременную предупреждают о возможном заражении и риске для плода.
Настоятельно рекомендуется прерывание беременности, если заражение произошло на ранних сроках (4-6 недель).
Лечение
Специфического лечения краснухи ни у детей, ни у взрослых не проводится. Основная задача – изоляция больного и снятие симптомов.
Лечить краснуху можно дома, госпитализируются только тяжелые формы, больные из общежитий и казарм.
- Пациент изолируется в отдельной комнате на срок не менее недели. Любые контакты нежелательны, особенно опасны контакты для беременных женщин.
- Необходимо обильное питье – вода, чай, соки, морсы.
- Для снижения температуры применяется парацетамол или ибупрофен.
- Если беспокоит зуд – можно принимать антигистаминные препараты тавегил, супрастин, диазолин.
- Мытье под душем не противопоказано, мочалкой тереть кожу не нужно.
- Беременным женщинам может быть назначено введение иммуноглобулина, однако это не предупреждает инфицирование плода.
Профилактика
Единственным методом профилактики является вакцинация живой вакциной. С 1997 года вакцинация против краснухи является обязательной для всех детей. Сначала ее проводили однократно, с 2002 года – двухкратно. Вакцину вводят в возрасте одного года и 6 лет. Эффективность двухкратной иммунизации 96%, иммунитет сохраняется до 20 лет.
В 13 лет прививают девочек, ранее не получавших прививку. Обязательными являются также прививки для женщин 18-25 лет.
Кроме этого, сейчас рекомендовано прививать женщин детородного возраста, планирующих беременность, ранее не привитых и не болевших краснухой. После вакцинации не рекомендуется беременеть в течение месяца.
Прививка от краснухи взрослым также проводится работникам лечебных учреждений, призывникам, работникам детских организаций.
Не стоит отказываться от прививок. Помните: взрослые сейчас болеют краснухой чаще детей только потому, что не получали прививку в детстве.
Источник
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией. Вирус краснухи внедряется в организм через слизистую дыхательных путей, куда он попадает с вдыхаемым воздухом. Инкубационный период длится от 10 до 25 дней. Типичными для краснухи признаками является появление сыпи вначале на лице, ее быстрое распространение по всему телу и отсутствие на коже ладоней и подошв. Диагноз краснухи устанавливается клинически.
Общие сведения
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией.
Характеристика возбудителя
Краснуху вызывает РНК-содержащий вирус рода Rubivirus. Вирус мало устойчив к факторам внешней среды, легко инактивируется под действием ультрафиолетового облучения, нагревания, химических дезинфицирующих средств. Вирус может сохранять свою жизнеспособность в течение нескольких часов при комнатной температуре, легко переносит замораживание.
Резервуаром и источником возбудителя краснухи является больной человек. При этом заболевание может протекать как с клинической симптоматикой, так и в латентной, стертой форме. Выделение вируса начинается за неделю до проявления экзантемы и продолжается 5-7 дней после. При врожденной краснухе у детей возбудитель выделяется с секретом слизистой носоглотки, мочой (иногда с фекалиями).
Краснуха распространяется с помощью аэрозольного механизма передачи преимущественно воздушно-капельным путем. Возможно заражение контактно-бытовым путем при общем пользовании игрушками, посудой. Заражение через руки и предметы быта эпидемиологически не значимо. При заражении краснухой беременных осуществляется трансплацентарная передача инфекции плоду. Ввиду слабой стойкости вируса заражение краснухой требует более тесного общения, нежели передача возбудителей ветряной оспы, кори.
Естественная восприимчивость человека – высокая. В особенности – у женщин детородного возраста, преимущественно 20-29 лет. Входными воротами инфекции являются слизистые оболочки верхних дыхательных путей, иногда – поврежденные кожные покровы. Размножение и накопление вируса происходит в регионарных лимфатических узлах. Размножившийся вирус распространяется с током крови, поражая другие лимфатические узлы и оседая в кожных покровах, при этом провоцируя иммунный ответ. Сформировавшиеся антитела атакуют вирус и очищают организм. Постинфекционный иммунитет стойкий, пожизненный.
Симптомы краснухи
Инкубационный период краснухи составляет 10-25 дней. Заболевание у взрослых обычно начинается с продромальных признаков: повышения температуры (иногда может достигать довольно высоких значений), недомогания, слабости, головной боли. Нередко отмечаются умеренный насморк, сухой кашель, першение в горле, слезотечение, светобоязнь. Осмотр может выявить легкую гиперемию зева и задней стенки глотки, раздражение конъюнктивы. Эти симптомы сохраняются обычно от одного до трех дней. У детей катаральные признаки чаще всего отсутствуют.
В начальном периоде заболевания как у взрослых, так и у детей отмечается лимфаденит преимущественно затылочных и среднешейных лимфатических узлов. Лимфоузлы увеличены в размере, на ощупь болезненны. Лимфаденит может сохраняться до 2-3 недель. После катарального периода появляются высыпания. Появлению сыпи обычно предшествует кожный зуд.
В 75-90% случаев сыпь появляется в первый же день болезни, сначала на лице и шее, за ушами, под волосами. В некоторых случаях сыпь может распространяться из иной локализации. За сутки сыпь покрывает различные участки кожи за исключением ладоней и подошв. В особенности характерны высыпания на ягодицах, спине, разгибательных поверхностях конечностей, в редких случаях выявляется мелкая единичная энантема слизистой оболочки рта (пятна Форхейма). Сыпь мелкая, пятнистая, не возвышающаяся над поверхностью кожи. Пятна красные или розовые, округлые, с ровными краями, кожные покровы вокруг элементов сыпи не изменены. У взрослых элементы сыпи нередко сливаются, для детей сливная экзантема не характерна.
В период высыпания температура тела сохраняется в пределах нормы, либо повышается до субфебрильных цифр, отмечается полилимфаденит. Иногда имеют место миалгии и артралгии, могут проявляться симптомы диспепсии, умеренная гепатоспленомегалия. Женщины часто отмечают симптоматику полиартрита. Сыпь обычно сохраняется около 4 дней, после чего быстро исчезает, не оставляя последствий. В целом краснуха у взрослых протекает практически так же, как и у детей, но тяжесть и продолжительность течения обычно более значительна, более яркая катаральная симптоматика, обильная сливная сыпь, признаки лимфоаденопатии менее выражены, могут вовсе не отмечаться больными.
Осложнения краснухи
Осложнения при краснухе не часты, как правило, возникают в результате присоединения бактериальной инфекции. Преимущественно среди таковых встречаются вторичные пневмонии, ангины, отиты. Иногда краснуху осложняет артрит, тромбоцитопеническая пурпура. У взрослых в редких случаях возможно развитие осложнений со стороны нервной системы: энцефалита, менингоэнцефалита, энцефаломиелита.
Большую опасность представляет краснуха в случае ее развития у беременных женщин. Инфекция не оказывает заметного влияния на организм матери, но имеет крайне неблагоприятные последствия для плода: начиная от врожденных пороков развития до внутриутробной смерти. Вероятность формирования пороков развития напрямую зависит от срока беременности, на котором произошло заражение краснухой. Та же зависимость прослеживается в отношении возникновения врожденной краснухи: у матерей, заболевших на 3-4 неделе беременности, риск патологии младенца составляет 60%, при поражении женщины после 13-14 недели – сокращается до 7%.
Диагностика краснухи
Методам специфической серологической диагностики краснухи имеют ретроспективное диагностическое значение, поскольку производится исследование парных сывороток с интервалом в 10 дней. Определяют нарастание титров иммуноглобулинов М и G с помощью РСК, ИФА, РТГА или РИА.
Кроме того, серологический анализ и постановка реакции бласттрансформации лимфоцитов производится у беременных женщин, имевших контакт с лицами, больными краснухой, для выявления инфицированности и вероятности поражения плода. Анализ сыворотки крови беременной женщины производят в максимально ранние сроки и не позднее 12 дня после контакта с больным. Выявление иммуноглобулинов G в эти сроки обычно свидетельствует о перенесении ранее инфекции и имеющемся иммунитете к ней, что позволяет безбоязненно сохранять беременность. Появление антител только во второй сыворотке (преимущественно иммуноглобулины М) говорит об имеющем место активном инфекционном процессе, могущем негативно сказаться на развитии плода.
К неспецифическим методам лабораторной диагностики краснухи можно отнести общий анализ крови. Картина крови, как правило, показывает лимфоцитоз при общей лейкопении, повышение СОЭ. У взрослых в крови могут обнаруживаться плазмоциты. Дополнительные методы диагностики при краснухе необходимы в основном при подозрении на развитие осложнений. Диагностика пневмонии проводится при помощи рентгенографии легких. При неврологических нарушениях проводят ЭЭГ головного мозга, реоэнцефалографию, Эхо-ЭГ. Возникновение отита требует консультации отоларинголога.
Лечение краснухи
Как правило, краснуха лечиться амбулаторно, госпитализация осуществляется только в случае развития опасных осложнений. Этиотропного лечения краснухи не разработано, в большинстве случаев выздоровление наступает самостоятельно вследствие элиминации вируса в результате сформировавшегося иммунного ответа.
Терапия в случаях тяжелого течения заключается в назначении симптоматических и патогенетических препаратов (дезинтоксикационная терапия, жаропонижающие средства седативные, антигистаминные препараты). При развитии краснушного артрита назначается хлорохин на 5-7 дней. Развитие неврологических осложнений служит показанием к назначению преднизолона, дегидратационной терапии. Врожденная краснуха на сегодняшний день лечению не поддается.
Прогноз и профилактика краснухи
В подавляющем большинстве случаев прогноз благоприятный, заболевание заканчивается полным выздоровлением без каких-либо последствий. Ухудшается прогноз в случае развития краснушного энцефалита. Особое значение имеет краснуха в акушерской практике. Перенесение инфекции матерью может иметь крайне неблагоприятные последствия для плода. Разнообразие вероятных пороков развития плода (врожденная катаракта, глухота, пороки сердца, микроцефалия и др.) при краснухе беременных тем шире, чем раньше имело место заражение.
Специфическая профилактика краснухи в развитых странах производится с помощью плановой вакцинации живой ассоциированной вакциной от кори, паротита и краснухи. Кроме того существуют моновакцины. Вакцинация против краснухи производится двукратно, первый раз в возрасте 12-16 месяцев, затем ревакцинация в 6 лет. Кроме того, в дальнейшем нередко ревакцинации подвергаются девочки подросткового возраста и молодые женщины.
Экстренная профилактика осуществляется контактным детям и беременным женщинам с помощью введения противокраснушного иммуноглобулина. Больные краснухой находятся в изоляции вплоть до 5 дня после возникновения высыпания. Специальных карантинных мероприятий в отношении больных и контактных лиц не производится.
Источник
