Иммунитет после перенесенной кори или

Автор Камуллина Анна Евгеньевна На чтение 6 мин. Просмотров 3.4k. Опубликовано 19.08.2019
Активность защитной системы у детей нестабильна из-за необходимости сначала приспособиться к работе в реальных условиях, в то время как в первые годы жизни их контакт с окружающим миром сильно ограничен. Для них часто смертельны даже безопасные для подростков и взрослых инфекции, включая корь. Иммунитет к ней приобретается в результате вакцинации или естественного заражения. Он передается и малышу от перенесшей ее матери с грудным молоком. Дети-искусственники лишены подобной «привилегии».
Иммунитет к кори
Сравнительная легкость, с которой вырабатывается резистентность к кори, а также устойчивость результата обусловлены вирусным происхождением возбудителя. Защита реагирует на инфекции данного типа с неизменной остротой. К бактериям иммунитет вырабатывается лишь иногда, а к простейшим, микроскопическим паразитам и гельминтам не вырабатывается вообще.

Сам этот РНК-вирус, принадлежащий к парамиксовирусам и, возможно, ведущий свою «родословную» от чумы сельскохозяйственных животных, крайне заразен. Осложняет дело и специфический путь его передачи – воздушно-капельный, как у гриппа, ветрянки и других патологий, известных склонностью к молниеносному распространению. Так возбудитель кори компенсирует свою слабую выживаемость во внешней среде.
Он атакует иммунные тельца всех типов, и тем самым парализует работу защитных систем, пока костный мозг и тимус ни синтезируют новые агенты. Возбудитель кори неспособен захватить только иммуноглобулины с интерферонами (они принадлежат к белкам, а не телам). Они и остаются единственным сохранившим «трудоспособность» фактором сопротивления инфекции на протяжении всей острой стадии. Сильнее всего патология затрагивает лимфоцитарную систему, ответственную за защиту от рака.
Естественный
Постинфекционная «натуральная» резистентность к данному представителю парамиксовирусов формируется у переболевших им детей или взрослых, и остается на всю жизнь. Как уже было сказано, иммунитет против кори также передается с грудным молоком от матери ребенку. Он сохраняется у грудничка в течение всего периода лактации плюс еще 3 мес. после ее окончания. Согласно классификации видов иммунитета, он является:

- пассивным;
- ненапряженным.
Ожидать от него сохранения на длительный срок не стоит, а врожденной защиты от кори не существует. Заболевание может только передаваться плоду, если мама заразилась в период вынашивания.
Плацентарные барьеры стремятся защитить его от инфекции, но в случае с корью это невозможно. Контагиозность всех вирусов крайне высока, а корь с легкостью преодолевает «редуты» из ворсин хориона и гематоэнцефалический барьер. Это ведет к стремительному развитию вирусного менингита, энцефалита, полиневрита, заканчиваясь гибелью плода – как и инфицирование при родах. Критическое падение иммунитета в острой стадии кори также провоцирует развитие вторичных инфекций:
- роговицы, конъюнктивы и глазных век;
- ушных раковин;
- кожи;
- верхних дыхательных путей.
Особенно это касается детей. Взрослые устойчивее ко вторичным заражениям кожи, органов слуха и зрения, хотя демонстрируют даже большую податливость осложнениям со стороны носоглотки, бронхов, легких.
Народными средствами
36.91%
Проголосовало: 1100
Искусственный
Когда пациент переболеет чем-либо, у него формируется т.н. напряженный иммунитет. После вакцинации вырабатывается защита другого уровня – менее длительная и стабильная, скорее снижающая тяжесть течения патологии при последующем инфицировании живым штаммом, чем исключающая его.

Прививка дает сравнительно высокую напряженность иммунитета к кори – в отличие от ветрянки и других типичных детских инфекций, где максимум ожиданий от нее сводится к предотвращению тяжелых осложнений.
Сейчас от кори прививают преимущественно смешанными вакцинами КПК-типа (корь, вирусный паротит, шире известный как свинка, и краснуха):
- непосредственно «КПК» – препаратом индийского производства;
- «Тримоваксом» – французской комбинированной вакциной;
- «Приориксом» – бельгийским вариантом.
В РФ также выпускают монопрепарат (только против кори). В первый раз детей прививают в 1 год, повторно – в 6 лет. Ранее не болевшим корью взрослым с любым анамнезом по прививкам против нее рекомендуется первичная/вторичная вакцинация до 35 лет.
Наблюдения in vivo (за привитыми пациентами и лабораторными животными) показывают, что иммунитет после прививки от кори является напряженным (качественным с биологической точки зрения) и «держится» на протяжении следующих 10 лет. Дальнейшая «судьба» выработанных таким способом антител точно неизвестна. Есть лишь частично подтвержденные данные о сохранении их активности до конца жизни – как и после болезни.
Заболеваемость корью после уже перенесенной инфекции или прививки – явление редкое, почти уникальное. Оно отмечается скорее у пациентов с прогрессирующим и необратимым иммунодефицитом, как при ВИЧ. Лечения от нее в случае инфицирования не существует – только не влияющие непосредственно на активность вируса паллиативные средства (для облегчения симптомов).
Как узнать, есть ли иммунитет к кори: анализ
Не каждый взрослый помнит свой анамнез по заболеваемости корью, да и привычке хранить свои детские амбулаторные карты подвержены не все. Узнать, есть ли у пациента иммунитет после кори, можно с помощью анализа крови на иммуноглобулины – антитела к ней.
Спустя пару дней от начала характерной сыпи, в крови уже растет титр иммуноглобулинов класса М, а еще по прошествии 10-12 дней – G-класса. Разница в «классовой принадлежности» иммуноглобулинов та, что первые проявляют максимальную активность при попадании в кровь неизвестного им возбудителя. М-иммуноглобулины наравне с С-реактивными белками также обеспечивают «раскручивание» острых защитных реакций. А G-тип – самый многочисленный в крови. Он формирует долгосрочную резистентность к инфекции.
Но концентрация иммуноглобулинов повышается в ответ на любую инфекцию вирусного и бактериального происхождения, а их насчитывается больше 200. И иммунитет они вырабатывают ко всем возбудителям, с которыми «познакомился» больной за свою жизнь. Оттого отдельно взятый анализ на иммунитет к кори проводят методом гемагглютинации – склеивания эритроцитов из взятого у пациента образца крови после его добавления в сыворотку с антителами. В случае с корью чаще применяют пассивную гемагглютинацию:
- латексную основу обрабатывают вирионами кори;
- опускают ее в раствор с образцом крови пациента;
- наблюдают результат в виде явного склеивания эритроцитов в нем с опусканием равномерным слоем на дно пробирки (положительная реакция, иммунитет к кори есть) или оседанием «кружочком» в ее центре (отрицательный результат, пациент ею не болел).
Можно ли повторно заболеть?
Случаи заражения корью спустя десятки лет после первого эпизода немногочисленны, но зафиксированы. Такое обычно случается с обладателями необратимых, прогрессирующих иммунодефицитов, поскольку вакцина от нее не считается опасной даже для ВИЧ-инфицированных. Во всех случаях повторное заболевание ею проходит проще и в атипичной форме (инкубационный период растягивается, острый – сокращается, высыпаний почти нет).
Источник
https://ria.ru/20200409/1569781293.html
Врач пояснил, имеют ли перенесшие корь и ветрянку иммунитет к COVID-19
Врач пояснил, имеют ли перенесшие корь и ветрянку иммунитет к COVID-19
Врач-иммунолог, кандидат медицинских наук Алексей Попович рассказал в беседе с “Пятым каналом”, имеют ли люди, переболевшие корью или ветрянкой, иммунитет к… РИА Новости, 09.04.2020
2020-04-09T04:41
2020-04-09T04:41
2020-04-09T04:41
распространение нового коронавируса
коронавирус covid-19
россия
воз
сша
общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn22.img.ria.ru/images/07e4/04/08/1569728450_0:195:2947:1852_1400x0_80_0_0_8363855e308408f5e5fb05fb8f11c211.jpg
МОСКВА, 9 апр – РИА Новости. Врач-иммунолог, кандидат медицинских наук Алексей Попович рассказал в беседе с “Пятым каналом”, имеют ли люди, переболевшие корью или ветрянкой, иммунитет к коронавирусу.По словам Поповича, представления о том, что люди, перенесшие указанные заболевания, имеют меньше шансов заразиться коронавирусом, не имеют под собой почвы.Также врач указал, что влияние противотуберкулезной вакцины БЦЖ на COVID-19 также не доказано.”На сегодняшний день это не более чем интересная гипотеза, она еще не до конца подтверждена, имеются только разрозненные данные, и лабораторные, и эпидемические. То есть требуется время, чтобы подтвердить”, — пояснил иммунолог.Ранее эпидемиологи из Техасского университета (США) обнаружили, что в странах, где проводилась программа вакцинации от туберкулеза, случаев заражения коронавирусом в десять раз меньше по сравнению с теми, где такой программы не было. Другие американские эпидемиологи провели аналогичное исследование и также обнаружили связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли вакцину БЦЖ, предназначенную для борьбы с туберкулезом. Удалось установить, что использование этой прививки снизило уровень заражения, так что, по мнению исследователей, она может стать одним из главных инструментов в борьбе с коронавирусом.Всемирная организация здравоохранения 11 марта объявила вспышку новой коронавирусной инфекции COVID-19 пандемией. По последним данным ВОЗ, в мире зафиксировано уже больше 1,35 миллиона случаев заражения, более 79,2 тысячи человек скончались.Последние данные о ситуации с COVID-19 в России и мире представлены на портале стопкоронавирус.рф.
https://ria.ru/20200406/1569650659.html
россия
сша
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn23.img.ria.ru/images/07e4/04/08/1569728450_108:0:2837:2047_1400x0_80_0_0_534d1cf8e46fa890e5b6f563a9503628.jpg
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
коронавирус covid-19, россия, воз, сша, общество
МОСКВА, 9 апр – РИА Новости. Врач-иммунолог, кандидат медицинских наук Алексей Попович рассказал в беседе с “Пятым каналом”, имеют ли люди, переболевшие корью или ветрянкой, иммунитет к коронавирусу.
По словам Поповича, представления о том, что люди, перенесшие указанные заболевания, имеют меньше шансов заразиться коронавирусом, не имеют под собой почвы.
Также врач указал, что влияние противотуберкулезной вакцины БЦЖ на COVID-19 также не доказано.
“На сегодняшний день это не более чем интересная гипотеза, она еще не до конца подтверждена, имеются только разрозненные данные, и лабораторные, и эпидемические. То есть требуется время, чтобы подтвердить”, — пояснил иммунолог.
Ранее эпидемиологи из Техасского университета (США) обнаружили, что в странах, где проводилась программа вакцинации от туберкулеза, случаев заражения коронавирусом в десять раз меньше по сравнению с теми, где такой программы не было.
Другие американские эпидемиологи провели аналогичное исследование и также обнаружили связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли вакцину БЦЖ, предназначенную для борьбы с туберкулезом. Удалось установить, что использование этой прививки снизило уровень заражения, так что, по мнению исследователей, она может стать одним из главных инструментов в борьбе с коронавирусом.
Всемирная организация здравоохранения 11 марта объявила вспышку новой коронавирусной инфекции COVID-19 пандемией. По последним данным ВОЗ, в мире зафиксировано уже больше 1,35 миллиона случаев заражения, более 79,2 тысячи человек скончались.
Последние данные о ситуации с COVID-19 в России и мире представлены на портале стопкоронавирус.рф.
Источник
Корь стирает иммунную «память» о других заболеваниях
Результаты исследований у невакцинированных детей и обезьян показывают, что заболеваемость корью растет во всем мире.
По данным двух исследований, инфекция вирусом кори у детей может стереть память иммунной системы о других болезнях, таких как грипп. Это может сделать детей, которые выздоравливают от кори, беззащитными перед другими болезнетворными микроорганизмами, от которых они могли быть защищены до заболевания корью.
Результаты, опубликованные 31 октября 2019 года в журнале Science and Science Immunology, были получены в то время, когда случаев заболевания корью во всем мире становится все больше. По данным Всемирной организации здравоохранения, в первые шесть месяцев 2019 года в мире было зарегистрировано больше случаев заболевания корью, чем в любой другой год после 2006 г.
Исследования подчеркивают важность вакцинации против кори, говорит Майкл Мина (Michael Mina), иммунолог и специалист по инфекционным заболеваниям в Гарвардском институте общественного здравоохранения им. Т. Х. Чана в Бостоне, штат Массачусетс, и соавтор статьи в журнале Science.
Вирус кори очень заразен и может привести к осложнениям, включая пневмонию. И предыдущие исследования дали основания полагать, что вирус вызывает своего рода «забывчивость» в иммунной системе, говорит Дуэйн Везманн (Duane Wesemann), иммунолог из Объединенного бостонского медицинского центра. Когда люди заболевают инфекцией, их иммунная система создает антитела для борьбы с ней. Как только организм избавляется от возбудителя, специальные иммунные клетки запоминают этот микроорганизм и помогают быстрее создавать защиту, если человек снова встречается с этим вирусом или бактерией.
По словам Мина, исследование в журнале Science впервые доказывает, что корь может разрушить эту иммунную память.
Индукция амнезии
Мина и его соавторы проанализировали образцы крови 77 непривитых детей из 3 школ в Нидерландах, взятые до и после вспышки кори в 2013 году. Исследовательская группа также взяла образцы крови у 33 детей до и после первой вакцинации против кори, эпидемического паротита и краснухи (MMR). Исследователи проанализировали антитела у детей, используя тест, который измеряет количество и силу антител против тысяч вирусных и бактериальных веществ.
Через два месяца после того, как невакцинированные дети выздоровели от кори, исследовательская группа обнаружила, что вирус «стер» 11–73% их антител против других бактерий и вирусов. Причины высокой вариабельности снижения уровня антител неясны, но полученные данные показывают, что вирус повреждает ранее накопленную иммунную память, говорит Мина. У детей, которые получили вакцину MMR, не было обнаружено снижения уровня этих антител.
Мина и его группа также заражали макак корью и в течение пяти месяцев отслеживали у животных антитела против других возбудителей. По словам Мина, обезьяны утратили 40–60% своих антител против ранее встречавшихся им микроорганизмов; это позволяет предположить, что вирус кори уничтожает обычно долго живущие плазматические клетки в костном мозге, которые могут синтезировать специфичные для болезнетворных возбудителей антитела в течение десятилетий.
По словам отдельной независимой группы, опубликовавшей исследование в журнале Science Immunology, корь также уничтожает иммунные клетки, которые «помнят» встречи с определенными бактериями и вирусами. Когда ученые проанализировали образцы крови из той же группы непривитых детей из исследования в журнале Science, исследователи обнаружили, что у детей, заразившихся корью, эти «клетки памяти» исчезли.
Неожиданная защита
Полученные данные подчеркивают, что вакцина MMR защищает не только от кори, говорит Велислава Петрова (Velislava Petrova), иммунолог из Института Сэнгера в Хинкстоне, Великобритания, которая возглавляла исследование, опубликованное в журнале Science Immunology. Эта вакцина также предотвращает долговременное повреждение иммунной системы, которое может привести к возвращению уже перенесенных заболеваний, говорит она.
По словам Стивена Элледжа (Stephen Elledge), генетика Гарвардского медицинского института в Бостоне и соавтора исследования в журнале Science, набор антител против определенных бактерий и вирусов можно восстановить, снова подвергая человека воздействию этих возбудителей. Но у некоторых детей могут развиваться опасные для жизни заболевания. «Каждый раз, когда вы заражаетесь вирусом, вы испытываете судьбу», – говорит он.
По словам Акико Ивасаки (Akiko Iwasaki), вирусолога из Йельского университета в Нью-Хейвене, штат Коннектикут, поскольку в некоторых странах охват вакцинацией падает из-за антипрививочного движения и проблем с инфраструктурой, результаты этих двух исследований могут помочь органам здравоохранения разработать более эффективную политику вакцинации. «Для меня это значило бы обязательную вакцинацию детей в государственных школах», – говорит она.
Клиницисты также могли бы рассмотреть вопрос о ревакцинации людей, перенесших с корь, вакцинами, которые они ранее получили против других заболеваний, особенно в регионах, где распространены вспышки кори, например, в странах Африки к югу от Сахары, говорит Мина.
Несмотря на то, что правительства разных стран предпочитают уделять основное внимание вакцинации, важно, чтобы страны предотвращали вспышки кори, поддерживая высокий охват вакцинацией против этого вируса, говорит Мина. «Мы должны сделать все возможное, чтобы стремиться ликвидировать корь».
Источник
В статье представлены результаты исследования, посвященного анализу напряженности популяционного иммунитета к вирусу кори, краснухи, эпидемического паротита и ветряной оспы у взрослых.
Введение
Антропонозные вирусные инфекции с аэрозольным механизмом передачи составляют большую группу заболеваний в инфекционной патологии. К ним относят такие инфекции, как корь, краснуха, эпидемический паротит и ветряная оспа. Издавна они считаются детскими инфекциями и инфекциями организованных коллективов. В настоящее время отмечается их «повзросление», они все чаще встречаются среди взрослого населения. Этими инфекциями болеют повсеместно на всей территории Российской Федерации и дети, и взрослые.
Начиная с 1994 г. наблюдалось снижение заболеваемости корью. В 2005–2012 гг. уровень заболеваемости корью на территории России не превышал 1 случай на 100 тыс. населения. Однако в 2012 г. отмечен подъем заболеваемости кори как в Европейском регионе, так и на территории Российской Федерации. Подъем заболеваемости достиг пика в 2014 г. (3,23 на 100 тыс. населения). К 2016 г. показатели заболеваемости снизились и составили 0,12 на 100 тыс. населения. В 2017 г. на территории Российской Федерации зарегистрировано 725 случаев кори. Заболеваемость совокупного населения корью в России в 2017 г. составила 0,50 на 100 тыс. населения. Заболеваемость детского населения до 17 лет составила 1,63 на 100 тыс. населения (в 2016 г. — 0,35 на 100 тыс.). Заболеваемость корью на территории России в 2018 г. возросла в 4,5 раза по сравнению с аналогичным периодом предыдущего года. Наиболее высокая заболеваемость отмечалась среди детей раннего возраста, в возрастной группе 1–2 года — 4,9 на 100 тыс. детей данного возраста (189 случаев) [1].
Ситуация по кори в мире и в странах Европы остается неблагополучной. В 2017 г. отмечен многократный рост заболеваемости в Европейском регионе. Так, в январе 2017 г. в европейских странах (Германия, Италия, Польша, Румыния, Франция, Швейцария) зарегистрировано 474 случая кори. Кроме того, крупные вспышки кори зарегистрированы в Италии и Румынии [1, 2]. Учитывая усилия, предпринимающиеся по ликвидации кори согласно программе ВОЗ, ситуацию нельзя считать благополучной. Одним из основных мероприятий по профилактике кори является вакцинация с применением живой коревой вакцины (первая вакцинация в возрасте 12 мес., ревакцинация в 6–7 лет). Подлежат вакцинации дети от 1 года до 18 лет (включительно) и взрослые до 35 лет (включительно), неболевшие, непривитые, привитые однократно, а также не имеющие сведений о прививках против кори. Лица, которые относятся к группам риска, подлежат вакцинации до 55 лет. По рекомендациям ВОЗ охват прививками населения должен составлять более 95% от вакциноуправляемых инфекций [3, 4].
Ветряная оспа — самая распространенная детская инфекция и по количеству случаев уступает лишь острым респираторным инфекциям. Ветряная оспа вызывается вирусом Varicella zoster (VZV), который относится к типу 3 вирусов герпеса и вызывает два заболевания: ветряную оспу и опоясывающий герпес. После перенесенной в детстве инфекции в ганглиях задних корешков спинного мозга формируется пожизненное носительство вируса в дремлющем состоянии. В момент ослабления клеточного звена иммунной системы под влиянием факторов внешней среды, психоэмоциональной перегрузки происходит реактивация вируса, которая клинически проявляется в виде опоясывающего герпеса. Кроме того, ветряная оспа может представлять опасность для лиц, составляющих группу риска (беременные, недоношенные и маловесные дети со стойкими иммунологическими дефектами, а также лица с ВИЧ-инфекцией). Дети с онкологическими заболеваниями наиболее предрасположены к заболеванию ветряной оспой [5, 6]. Показатель заболеваемости ветряной оспой на территории России в 2017 г. составил 585,21 на 100 тыс. населения (в 2016 г. — 544,59 на 100 тыс. населения). Среди детского населения в 2017 г. зарегистрировано 2831,61 случая на 100 тыс. населения (в 2016 г. — 2673,31 на 100 тыс.). Показатель заболеваемости ветряной оспой среди взрослого и детского населения в 2017 г. на территории России увеличился на 7,7% и 5,9% соответственно. За 2017 г. было зарегистрировано 4 случая смерти от ветряной оспы, из них 3 случая — дети [7].
Показатель заболеваемости эпидемическим паротитом в 2017 г. составил 3,03 на 100 тыс. населения. По сравнению с 2016 г. (0,76 на 100 тыс. населения) заболеваемость возросла в 4 раза. Среди детского населения (возраст до 17 лет) заболеваемость эпидемическим паротитом увеличилась в 3,3 раза. Эпидемический паротит распространен повсеместно. К данному заболеванию восприимчивы как дети, так и взрослые. Вирус поражает околоушные железы. По данным литературы, у 61,9% больных отмечается двустороннее поражение желез. Тяжелое течение заболевания может привести к таким осложнениям, как орхит, панкреатит и менингит. Кроме того, перенесенный в детстве паротит может вызвать развитие сахарного диабета [5, 8].
На данный период времени эпидемическая обстановка по краснухе благоприятная. В 2017 г. было зарегистрировано пять случаев краснухи среди совокупного населения России. Синдрома врожденной краснухи на территории России не зарегистрировано.
Единственным эффективным средством профилактики против кори, краснухи, эпидемического паротита и ветряной оспы является вакцинация как детей, так и взрослых. Вакцинация против кори, краснухи и эпидемического паротита внесена в национальный календарь профилактических прививок. В соответствии с приказом Минздрава России от 21 марта 2014 г. № 125н «Об утверждении национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям» вакцинация против ветряной оспы проводится только по эпидемическим показаниям. В 2009 г. вакцинация против ветряной оспы внесена в региональный календарь прививок г. Москвы и Свердловской области.
Вирусные инфекции, особенно вовлекающие в патологический процесс кожу, могут послужить триггером для запуска или фактором обострения аллергопатологии, тогда как вовремя и правильно проведенная вакцинация живыми вирусными вакцинами практически не дает таких последствий [9].
Цель исследования: проанализировать напряженность популяционного иммунитета к вирусу кори, краснухи, эпидемического паротита и ветряной оспы на примере 93 здоровых взрослых в возрасте 18–30 лет.
Материал и методы
Материалом для исследования напряженности иммунитета против кори, краснухи, эпидемического паротита и ветряной оспы послужила сыворотка крови 93 случайно выбранных условно здоровых человек в возрасте 18–30 лет. Дополнительно у всех был собран прививочный анамнез.
Сведения о вакцинации получены из личных медицинских книжек. Так, у 61 человека не было сведений о прививках против кори, у 29 — такие сведения имелись, из них у 21 — прививка проводилась в возрасте 6–7 лет, у 4 — в возрасте 1 года. У 3 человек было лишь указано, что они привиты по возрасту от кори, но без указания даты вакцинации.
У 66 человек прививочный статус в отношении краснухи был неизвестен. У 27 человек такие сведения имелись, из них у 12 — о вакцинации в возрасте 11–12 лет, у 7 — о вакцинации по возрасту без указания даты.
У 65 обследованных прививочный статус относительно эпидемического паротита был неизвестен. У 28 человек такие сведения имелись, из них у 4 — сведения о первой прививке в возрасте 1 года, у 15 — в возрасте 6–7 лет и только у 7 — о прививках по возрасту без указания даты.
Относительно ветряной оспы у 83 человек прививочный статус был неизвестен. У 10 человек такие сведения имелись, из них у 5 — сведения о вакцинации в возрасте от 3 до 5 лет. Один человек привит в возрасте 14 лет, и 4 человека привиты по возрасту без указания даты вакцинации.
Забор крови осуществляли из локтевой вены в количестве 4 мл. Сыворотку крови, полученную для определения специфического иммунитета, разливали в пробирки типа «эппендорф», замораживали и хранили до использования при температуре -70 °С. Специфические иммуноглобулины класса G (IgG) к антигенам вирусов кори, краснухи, эпидемического паротита и ветряной оспы в сыворотке крови определяли методом иммуноферментного анализа (ИФА) с помощью тест-систем (Россия) в соответствии с прилагаемой инструкцией производителя. Защитным уровнем IgG для кори считали показатель 0,2 МЕ/мл, для краснухи — 25 МЕ/мл [10]. Для оценки уровня специфических антител к вирусам эпидемического паротита и ветряной оспы рассчитывали коэффициент позитивности, равный отношению полученного для каждой сыворотки значения в единицах оптической плотности к уровню cut off.
Полученные результаты были подвергнуты статистической обработке с вычислением медианы, первого и третьего квартиля (пакет статистических программ Microsoft Office Excel 2010).
Результаты и обсуждение
По результатам ИФА получили процентное выражение защищенности в зависимости от уровня специфических IgG к антигенам вирусов кори, краснухи, эпидемического паротита и ветряной оспы, которое представлено на рисунке 1.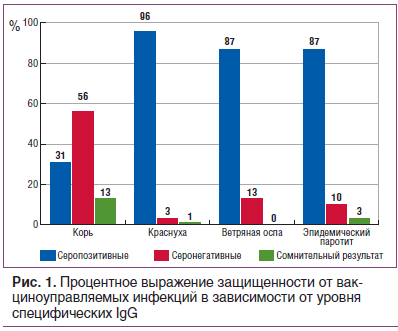
Специфические IgG к вирусу ветряной оспы были обнаружены у 87% обследованных, что может свидетельствовать о перенесенной инфекции в раннем возрасте. Кроме того, отмечен высокий уровень защиты против краснухи — 96% и эпидемического паротита — 87%, что свидетельствует о наличии специфического иммунитета в результате вакцинации или перенесенной инфекции. У 43% обследованных отмечены высокие уровни антител к вирусу краснухи, что может говорить о перенесенной ранее инфекции (у данных пациентов уровень антител был 300 Ме/мл и выше, что возникает именно в случае перенесенной инфекции). В таблице 1 представлены средние уровни противовирусных антител к вирусам рассматриваемых инфекций. Средний уровень антител к вирусу краснухи, эпидемического паротита и ветряной оспы в индикаторной группе (18–30 лет) превышает защитный уровень. Критерием эпидемиологического благополучия по краснухе считается выявление в обследованной группе не более 7% серонегативных лиц, для эпидемического паротита — 5%. Доля восприимчивых к инфекции краснухи составила 3%, к паротиту — 10%, что соответствует критериям эпидемиологического благополучия по данным инфекциям.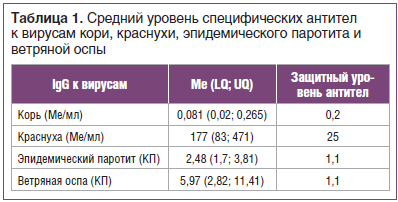
По полученным результатам можно сказать, что обследованная группа имеет низкую восприимчивость к вирусу краснухи и вирусу эпидемического паротита. Аналогичные результаты получены в отношении вируса ветряной оспы (13% серонегативных) преимущественно за счет перенесенного заболевания, т. к. только 10 человек из обследованной группы были привиты против ветряной оспы.
Другая ситуация складывается с корью: доля серонегативных составила 56% (52 человека) из 93 обследованных. Следы специфических антител (но ниже защитного уровня) имели 13% из обследованных. И лишь 31% имели защитные уровни в результате вакцинации. Один человек был выявлен с титром антител 2,10 МЕ/мл, что может свидетельствовать о перенесенной инфекции. Средний уровень противокоревых антител оказался ниже защитного уровня. Критерием эпидемического благополучия по кори считается выявление в обследуемой группе не более 7% серонегативных лиц. В нашем случае 69% обследованных оказались не защищенными от вируса кори. Таким образом, эти лица составляют группу высокого риска инфицирования и распространения инфекции кори.
При анализе прививочного статуса было выявлено, что у большинства обследованных отсутствовали сведения о прививках. Причины этого могут быть различными: небрежное оформление документов и утеря медицинских документов, отказ от прививок, медицинские отводы. Часть обследованных имеют сведения о вакцинации, но по результатам серологического мониторинга титр специфических антител IgG у них ниже защитного уровня. Причинами этого несоответствия могут быть нарушение «холодовой цепи» в пути транспортировки вакцины от изготовителя до вакцинируемого или нарушение сроков вакцинации. Такие люди считаются привитыми, но не имеют защитного титра.
Заключение
С 2011 г. отмечается рост заболеваемости корью в Российской Федерации, одна из причин ухудшения ситуации — накопление в популяции восприимчивых (неиммунных) лиц на фоне выраженной миграции населения. Одним из достоверных методов оценки иммунной прослойки населения является серомониторинг (определение IgG у здоровых лиц). Результаты серологических исследований показывают, был ли человек привит, или не привит, или перенес инфекцию ранее. Такой метод дает достоверный материал для анализа напряженности коллективного иммунитета на популяционном уровне, кроме того, позволяет прогнозировать дальнейшую эпидемическую ситуацию в стране [10, 11]. На сегодня растет количество отказов родителей от профилактических прививок. По данным проведенных исследований выявлено, что лишь 80% детей привиты в возрасте до 2 лет [3]. Правильно и вовремя сделанная прививка живыми вирусными вакцинами не вызывает обострения имеющейся аллергопатологии и не провоцирует формирование новой [9]. В то же время вирусные инфекции, вовлекающие в воспалительный процесс кожу и респираторный тракт, могут послужить как фактором обострения аллергопатологии, так и непосредственным триггером, запускающим аллергический процесс. Необходимо повышать информированность родителей по вопросам вакцинопрофилактики путем проведения разъяснительных работ, а медицинского персонала — путем образовательных семинаров и лекций.
Источник
