Хронический неязвенный колит лечение

Неязвенный колит – заболевание толстого кишечника или его отделов воспалительного характера, чаще всего хроническое. При такой форме колита слизистая оболочка толстого кишечника воспалена, в ней происходят дистрофические или атрофические процессы (в зависимости от длительности протекания воспалительного процесса). Может быть тотальным, правосторонним, левосторонним, распространяться на сигмовидную кишку (сигмоидит), сочетаться с энтеритом, гастритом (гастроэнтероколит). Хронический неязвенный колит во многих странах не признается самостоятельной патологической (нозологической) формой.
Причины и классификация
Причинами НЯК (неязвенного колита) могут быть инфекции, которые больной перенес ранее:
- сальмонеллез;
- брюшной тиф;
- дизентерия;
- сильные пищевые отравления.
Хронический колит нередко вызывают глистные инвазии и простейшие – лямблии, гельминты, амебы, трихомонады. Неязвенный колит чаще бывает у тех пациентов, которые питаются нерегулярно, рацион обеднен клетчаткой, полезными веществами.
Этиологическими факторами колита также служат:
- экзогенные и эндогенные интоксикации (ртуть, мышьяк, почечная недостаточность);
- влияние радиации;
- аллергические проявления;
- прием определенных медикаментов;
- ишемия сосудов стенки кишечника;
- другие заболевания ЖКТ;
- дисбактериоз.
Классифицируют хронический неязвенный колит по:
- этиологии – инфекционный, аллергический радиационный, паразитарный;
- месту локализации — сигмоидит, тифлит, панколит, проктит;
- характеру происходящих со слизистой оболочкой изменений – катаральный, эрозивный, смешанный;
- степени тяжести – легкий, средний, тяжелый;
- в зависимости от функциональных нарушений – нарушение моторики, без нарушения моторики;
- фазам заболевания – обострение, ремиссия.
Симптомы
Симптомы проявления неязвенного колита похожи на признаки других заболеваний кишечника. Это болевой синдром – боли ощущаются в нижней части и по бокам живота (в местах проекции отделов толстого кишечника). Больной может чувствовать ноющую или спастическую боль, приступообразную или распирающую.
Усиливаются болевые ощущения при приеме пищи богатой клетчаткой, алкоголя, жирной пищи, газированных напитков. Боль затихает после дефекации, отхождения газов, приема спазмолитиков, применения согревающего тепла на место ее локализации.
В связи с нарушением моторной и всасывающей функции кишечника, во время развития заболевания больные могут испытывать вздутие, урчание и переливание, у всех происходит то или иное нарушение стула. Это может быть запор или диарея, кашицеобразный стул со слизью, в зависимости от характера сбоев в работе толстого кишечника.
При локализации воспаления в дистальном отделе больной испытывает тенезмы, частые позывы, которые заканчиваются выходом газов, небольшого количества кала и слизи. При ХНК (хроническом неязвенном колите) запор у некоторых пациентов может сменяться зловонным пенистым поносом. Опорожнение кишечника может быть неполным.
Очень распространен диспептический колит, у многих может проявляться астеноневротический синдром – при длительном течении заболевания. Диспепсическая форма связана с особенностями питания и может сопровождаться тошнотой, рвотой, отсутствием аппетита. Невротические симптомы – это усталость, бессонница, раздражительность, боязнь заболеть раком, снижение работоспособности.
При пальпации врач определяет уплотнение всего толстого кишечника или какой-то его части. Пальпация может быть болезненна, выявляет спазмированные участки. В зависимости от того, какой отдел толстого кишечника воспален, симптомы колита, и локализация боли может быть разной. Например, при тифлите (воспалении слепой кишки) боли ощущаются в правой подвздошной области, при трансверзите (воспаление поперечной ободочной кишки) боль в средней части живота, в солнечном сплетении, чаще после еды.
При установке точного диагноза обязательно нужна дифференцированная диагностика, чтобы отличить неязвенный колит от дискинезии толстой кишки (синдрома раздраженного кишечника), хронического энтерита, туберкулеза кишечника
Диагностика
Для диагностики ХНК используют несколько видов исследований – лабораторных и инструментальных. Кал берут на бактериологическое исследование с целью выявления возбудителя инфекции и наличия дисбактериоза. Копрологическое исследование испражнений отображает по виду, форме, цвету, количеству кала особенности моторики кишечника, специфику нарушений в его работе, а также наличие крови, эритроцитов, лейкоцитов.
Ирригоскопия и рентгеноскопия направлены на изучение места локализации и распространенность воспалительного процесса в кишечнике с помощью вводимого контрастного вещества. Колоноскопия необходима для осмотра состояния слизистой оболочки, выявления возможных эрозий, развития дистрофических явлений, взятия биопсии тканей на гистологию.
Лечение
Лечение хронического неязвенного колита направлено на устранение его первопричины. Обычно это кишечная инфекция или первичное заболевание ЖКТ. Для лечения колита обычно используют комплексный подход, направленный на устранение воспаления, восстановление кишечной микрофлоры, восстановление моторики кишечника, нормализацию питания пациента, корректировку образа жизни.
В качестве препаратов используются:
- противовоспалительные;
- регулирующие моторику;
- направленные на устранение запора или поноса;
- растительные сборы и целебные растения из народной медицины.
Все препараты в зависимости от особенностей диагноза, формы и степени развития колита должен назначить врач. Самолечение может усугубить симптомы, вызвать осложнения, нанести вред здоровью. По поводу использования народных средств также необходимо получить консультацию проктолога или гастроэнтеролога. Такие противовоспалительные отвары, как ромашки, зверобоя, цветов черемухи советуют все врачи, при условии отсутствия аллергической реакции на компоненты.
Важное значение в лечении заболеваний кишечника воспалительного характера имеет диета. Она должна в период обострения быть щадящей. Исключаются все блюда, продукты, специи, напитки, которые раздражают стенки кишечника. Разрешен подсушенный белый хлеб, нежирный, некрепкий бульон, тушеные или отварные овощи, нежирное мясо или рыба. Полезны слизистые каши на воде, кисель, творог низкой жирности. Нужно выпивать около двух литров воды в день, принимать комплексы специальных витаминов.
Корректировка образа жизни для лечащего врача заключается в беседах с больным по поводу ведения активного образа жизни, отказа от курения и алкоголя, соблюдения правил гигиены и режима дня, по поводу здорового, правильного, регулярного, щадящего кишечник питания, необходимого питьевого режима, умеренных физических нагрузках.
С учетом страха перед вероятностью заболеть раком такие беседы имеют действенное влияние на пациентов, помогают исправить предыдущие ошибки, заняться профилактикой заболеваний ЖКТ для себя и для членов своей семьи.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу
Источник
 Колиты. Хронический неязвенный колит.
Колиты. Хронический неязвенный колит.
Хронический неязвенный колит (ХНК) — это хроническое полиэтиологическое заболевание, характеризующееся воспалительно-дистрофическими, атрофическими изменениями слизистой оболочки толстого кишечника, функциональными нарушениями.
Процесс может захватывать как всю толстую кишку (тотальный колит), так и ее отделы (правосторонний, левосторонний колит, сигмоидит).
В клинической практике чаще встречается сигмоидит.
Этиология и патогенез.
К факторам, вызывающим ХНК, относятся:
- Перенесенные ранее острые кишечные инфекции,
- Инвазии гельминтами и простейшими,
- Дисбактериоз.
Нарушается равновесие между иммунным статусом организма и заселяющими кишечник микробными ассоциациями, которые влияют на макро- и микроструктуры слизистой оболочки кишечника, скорость обновления эпителиального покрова и процессы метаболизма в ней.
В итоге нарушается моторная и секреторная функция кишечника. Дисбактериальная микрофлора кишечника вызывает бродильные и гнилостные процессы в кишке с образованием большого количества органических кислот и газа, а также выделяют токсины, которые оказывают раздражающее действие на слизистую оболочку и нервные окончания в ней, способствуя развитию воспаления, дискинетических расстройств и гиперсекреции слизи. Все это приводит к развитию хронического воспаления слизистой оболочки и ее атрофию.
Клиника.
- Нарушение стула, чередование поносов (2-10 дней) и запоров (5-7дней).
- Чувство неполного опорожнения кишечника, кал со слизью, изредка может быть кровь, ложные позывы на дефекацию, кал фрагментированный, овечий.
- Наиболее типичны ноющие боли в нижних и боковых отделах живота, усиливающиеся через 7-8 часов после еды, иногда в середине ночи или под утро («симптом будильника») и уменьшающиеся после дефекации и отхождения газов, тепла, холино- и спазмолитиков.
Когда охватываются серозные оболочки, ганглии, боли упорные и усиливаются при тепле, тряске, после клизм и тепловых процедур. Поносы бывают преимущественно в утренние часы или сразу после еды.
Диагноз ставится на основе анамнеза, бактериологического исследования кала, рентгена, ирригоскопии, колоноскопии с биопсией для исключения Язвенного Колита и болезни Крона. Чаще ставится диагноз Сигмоидит.
ЛЕЧЕНИЕ КОЛИТА.
- Нормализация кишечной микрофлоры (лечение дисбактериоза кишечника).
- Купирование моторных расстройств толстой кишки.
- Назначение местных (невсасывающихся) противовоспалительных средств.
- Лечение сопутствующих заболеваний.
Поносы лечатся как Энтериты (см.лечение энтеритов)
Запоры лечатся, в первую очередь, Диетой
и, при необходимости, лекарственными препаратами (см.лечение запоров).
- При этом показаны продукты, богатые пищевыми волокнами и обладающие послабляющим действием (хлеб с отрубями, овощные винегреты, гречневая каша с молоком, однодневный кефир, суточная простокваша, сырые соки из ягод и овощей, сырая протертая свекла и морковь с добавлением пшеничных отрубей).
- Утром можно есть Жаренный бурак или салат.
- Натощак принимать Холодную медовую воду (1 стол. ложка на 1 стакан воды), если нет сопутствующего гастрита.
- Можно принимать следующую смесь:
100 г. инжира смешать с 200 гр чернослива, залить кипятком, воду слить, косточки отделить, провести через мясорубку, добавить 0,5 стакана меда (при диабете оливковое масло) и 1-2-4 стол. ложки листа сенны.Смесь перемешивается, принимать на ночь по 1/3 стакана. - Очень помогает Стакан Мацуни или Кефира с 1-2 столовыми ложками оливкового масла ежедневно.
Лекарственные препараты
- Раздражающие: Касторовое масло, Пурген, Кора крушины, Ревень, Бисакодил.
- Регулирующие моторику: Дюспаталин, Мотилиум, Реглан, Депридат, Перидис, Дицетел.
- Можно принимать также в качестве слабительного Лактулозу, которая не вызывает привыкания, а также улучшает микрофлору кишечника.
- Усиливающие набухание каловых масс — Семья льна.
- Улучшающие скольжение каловых масс — 2-5 стол. ложек растительного масла в день до еды.
- Дополнительный прием 20-30 г пищевых волокон (отрубей) размягчают кал, увеличивают его обьем и скорость пассажа по кишке. Но у значительной части больных пищевые волокна могут вызывать вздутие и повышенное отхождение газов.
При запорах в достаточном количестве нужно пить воду.
В период резкого обострения необходима диета с максимально выраженным щажением: белые сухари, обезжиренные некрепкие мясные и рыбные бульоны с добавлением слизистых отваров, кнелей, фрикаделек, паровые блюда из мяса и рыбы в рубленном виде, протертые каши на воде, кисели, желе, пресный творог, чай, кофе, какао на воде. В дальнейшем, при назначении диеты на длительный период нужно учитывать симптоматику и состояние других органов пищеварения.
КАТЕГОРИЯ:
Источник
В период обострения хронического колита показана госпитализация. Лечение должно быть направлено на устранение этиологического фактора, нормализацию функционального состояния кишечника и реактивности организма, коррекцию нарушений водно-электролитного баланса (при поносе) и микробного спектра кишечника, уменьшение воспалительного процесса в кишечнике.
При обострении назначают механически и химически щадящую диеты (№ 46, при частом жидком стуле – № 4 на несколько дней), частое дробное питание (5-6 раз в день). Диета должна быть полноценной и содержать 100-120 г белка, 100 г жиров, кроме тугоплавких, 300-450 г углеводов, 8-10 г поваренной соли. Исключаются цельное молоко и «магазинные» молочнокислые продукты при их плохой переносимости, грубая растительная клетчатка (белокочанная капуста, редис и др.), газообразующие продукты (ржаной хлеб, бобовые и др.), холодные блюда. В рацион вводят продукты и блюда, уменьшающие кишечную перистальтику: слизистые супы, протертые каши, кисели, чернику, черемуху, груши, айву, крепкий чай. Овощи и фрукты дают в отварном, протертом или гомогенизированном виде.
Из медикаментозных средств в период обострения назначают короткие курсы антибактериальных препаратов (сульгин, фталазол, левомицетин или другие антибиотики широкого спектра действия, интетрикс, невиграмон при обнаружении протея и т. п.) с последующим назначением колибактерина, бифидумбактерина, бификола, лактобактерина по 5-10 доз в день для нормализации кишечной микрофлоры. Хороший и более стойкий эффект наблюдается при постепенной отмене данных препаратов.
При поносе рекомендуются вяжущие, обволакивающие и адсорбирующие средства (танальбин, карбонат кальция, каолин, висмут, дерматол). Подобным эффектом обладают и отвары растений, содержащих дубильные вещества (плоды черники, черемухи, соплодий ольхи, корневище змеевика, лапчатки, кровохлебки и др.). При метеоризме показаны карболен, отвар цветов ромашки, листьев мяты перечной, укропа. При выраженной дискинезии кишечника эффективны антихолинергические и спазмолитические препараты. При вторичных колитах, связанных с секреторной недостаточностью желудка и поджелудочной железы, оправдано применение ферментных препаратов; при гиповитаминозах – витаминов, при наклонности к запорам – натуролакса.
Определенное место в лечении хронических колитов занимает так называемое местное лечение (свечи, микроклизмы), которое показано не только при «левостороннем колите», но и в ряде случаев при панколите. При сфинктерите лечение следует начинать с применения свечей (с ромашкой, бальзамом Шостаковского, солкосерилом) и смазывания сфинктера раствором фолликулина или солкосерилом в виде желе или мази. После ликвидации поражения в области внутреннего сфинктера прямой кишки можно при необходимости назначить микроклизмы, которые лучше применять без предварительных очистительных клизм. Это позволит избежать дополнительного раздражения толстой кишки, а главное, в этом нет необходимости, поскольку нижний отрезок кишечника, куда вводят те или иные вещества с помощью микроклизмы, как правило, свободен от каловых масс. Микроклизмы ставят вечером, в коленно-локтевом положении или положении на правом боку; удерживать их следует до появления позыва на стул. Объем микроклизмы не должен превышать 50 мл при 40 °С. Характер вводимых лекарственных препаратов зависит от стадии и особенностей течения хронического колита. Например, при поносе показаны вяжущие, адсорбирующие, противовоспалительные средства; при метеоризме и
боли в животе – ветрогонные и спазмолитические, при запоре и недостаточном опорожнении кишечника – масло.
Из физиотерапевтических процедур в период обострения, сопровождающегося болью в животе, рекомендуются согревающие компрессы (водные, полуспиртовые, масляные), а в период ремиссии – грязи, озокерит, парафин, диатермия, тепловые ванны. Широко используют электрофорез новокаина, платифиллина, хлорида кальция, а также УВЧ, ультразвук. Санаторное лечение в специализированных санаториях (Ессентуки, Железноводск, Друскининкай, Джермук и др.) показано только в период ремиссии. К назначению минеральной воды, кишечных орошений, субаквальных ванн следует подходить с большой осторожностью, особенно при поносе и перивисцерите, так как они могут вызвать тяжелые обострения заболевания. Санаторно-курортное лечение хронических колитов с эрозивно-язвенным процессом или кровоточащим геморроем противопоказано.
Профилактика состоит в предупреждении острых кишечных инфекций, своевременном этиологическом лечении острых колитов, ликвидации инфекционных очагов в организме, рациональном питании, соблюдении правил личной гигиены и гигиены питания, диспансеризации больных, перенесших острый колит и страдающих часто обостряющимся хроническим колитом.
Прогноз. При своевременном и активном лечении хронического колита, соблюдении рекомендуемого режима прогноз благоприятный – больные, как правило, сохраняют длительную ремиссию.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Источник
Неязвенный колит является хроническим воспалительным заболеванием толстого кишечника, которое сопровождается дистрофическим, а в крайне тяжелом случае атрофическим изменением слизистой, что в свою очередь ведет к нарушению функций пищеварительного органа. При данном недуге у людей поражается толстая кишка (тогда говорят о тотальном колите) либо отдельные отделы (в этом случае подразумевается левосторонний и правосторонний колит наряду с трансверзитом и проктосигмоидитом).

Неязвенный колит кишечника может развиваться вследствие всех тех же причин, что и любой другой колит. Далее подробно поговорим об этой патологии кишечника, выясним, какие факторы ее чаще всего провоцируют, и узнаем, каким образом она себя проявляет. Помимо этого, познакомимся с методом лечения и диетой, которая должна соблюдаться при этом заболевании.
Код данной патологии по МКБ-10
Какой код по МКБ 10 у неязвенного колита? Этой патологии присвоен кодовый диапазон от K50 до K52. Рассматриваемая болезнь относится к неинфекционным энтеритам и колитам.
Основные причины развития этого неприятного заболевания
Причинами неязвенного колита выступают перенесенные в прошлом острые болезни кишечника в виде дизентерии, сальмонеллеза, пищевых токсикоинфекций, брюшного тифа, иерсиниоза и другие. В особенности важное значение придают перенесенной дизентерии и иерсиниозу, которые способны принимать хронический характер. По мнению ученых, диагноз неязвенного колита провоцируется перенесенной острой дизентерией. В последующем, в случае отсутствия бактерионосительства, в основе развития этой патологии лежат разные другие патогенетические и этиологические факторы, в особенности дисбактериоз наряду с сенсибилизацией к аугомикрофлоре и прочее. Далее выясним, какая симптоматика сопровождает эту патологию.
Симптоматика данной патологии
Больные, страдающие неязвенным колитом, обычно жалуются на боль в животе, которая возникает, как правило, в нижнем районе живота, а порой в боковых отделах или вокруг пупка. Боль может становиться ноющей, распирающей, тупой или приступообразной. Отличительной чертой болей при патологии является то, что они быстро проходят после использования тепла в районе живота или употребления некоторых спазмолитиков, а также после отхода газов и дефекации. Грубая растительная клетчатка в виде яблок, огурцов и капусты наряду с жирными, жареными блюдами, молоком, спиртными и газированными напитками способствует усилению болей. Боль в животе может сопровождаться переливанием в животе и урчанием, позывами к дефекации и вздутием.
Практически у всех людей с неязвенным колитом кишечника имеется симптоматика нарушения стула. Стул возможен жидкий и неоформленный или кашицеобразный, с примесями слизи. У некоторых пациентов зачастую развивается синдром слабого опорожнения кишечника. При этом по несколько раз в сутки во время акта дефекации может выделяться небольшое количество кашицеобразного и жидкого кала, часто с примесью оформленных кусков и слизи. После дефекации у таких пациентов возникает чувство неполного кишечного опорожнения.

На фоне поражения толстого кишечника возникают тенезмы с частыми позывами к дефекации, но, как правило, выделяется только небольшое количество каловой массы, немного газов или слизи. При наличии хронического неязвенного колита профузные поносы почти не возникают, они бывают лишь при паразитарной форме заболевания.
У части пациентов недуг может сопровождаться кратковременными запорами. При этом на смену запорам приходит понос, на фоне чего кал становится пенистым, жидким и зловонным. Кроме того, может развиться диспепсический, а вместе с тем и астеноневротический синдром. На фоне обострения заболевания, а также вследствие добавления периколита с мезаденитом возможно увеличение температуры до субфебрильных значений.
Результаты исследований больных и проявления патологии
Язык у пациентов во время осмотра бывает очень влажным, он обычно обложен серым или белым налетом. Во время пальпации может определяться болезненность с уплотнением толстого кишечника или его некоторых отделов. В подвздошной и поясничной области можно обнаружить районы кожной гиперестезии.
В том случае, если присоединяется неспецифическая форма мезаденита, боль локализуется не просто в области кишечника, а еще и вокруг пупка, в районе мезентериальных лимфоузлов и так далее. На фоне вовлечения в воспалительные процессы солнечного сплетения во время прощупывания живота можно наткнуться на резкую болезненность в подложечном районе и по ходу белой линии. Симптомы и лечение неязвенного колита кишечника взаимосвязаны.
Дополнительная клиническая симптоматика болезни
Основными симптомами при этом заболевании являются следующие проявления:
- С правой стороны живота, в особенности в подвздошном районе, возникает боль, которая отдает в пах, а кроме того, в ногу и поясницу.
- Характерно нарушение стула, в особенности понос.
- Во время пальпации слепой кишки определяют ее спазм с болезненностью.
- В том случае, если развивается перитифлит, ограничивается степень подвижности слепой кишки.
В случае воспаления поперечной кишки наблюдают такие симптомы неязвенного колита:
- Появление боли, вздутия и урчания живота, что локализуется преимущественно в среднем брюшном районе. На фоне этого боли возникают вскоре после еды.
- После приема пищи могут возникать выраженные позывы к дефекации.
- Наблюдается нарушение стула в форме запоров и поносов, которые между собой чередуются.
- Во время глубокой пальпации районов толстого кишечника определяют болезненность наряду с расширением ободочной поперечной кишки.

К симптомам неязвенного колита кишечника при изолированном поражении ободочной поперечной кишки относят:
- Выраженную боль в левом подреберье, которая отдает в спину и в левую часть груди.
- Бывает возникают рефлекторные болевые ощущения в области сердца.
- Могут чередоваться поносы с запорами.
- Боли в животе могут усиливаться при физических нагрузках, долгой ходьбе. Боль может отдавать в промежность или в паховую область.
- Присутствие ощущения распирания и давления может возникать в подвздошном районе.
- Во время пальпации определяют спастическое сокращение наряду с болезненностью сигмовидной кишки.
К симптомам воспаления сигмовидной кишки при неязвенном колите относят следующие проявления:
- При дефекации в заднем проходе может возникать боль.
- Типичны тенезмы наряду с газовым отхождением, выделением слизи и крови.
- После дефекации может возникать ощущение неполного кишечного опорожнения.
- В анальном районе зачастую возникает зуд с мокнутием.
- Нередко наблюдается стул по типу овечьего с примесями слизи или крови.
- Во время пальцевого исследования прямой кишки определяют спазмы сфинктера.
Лечение неязвенного колита кишечника должно быть комплексным и своевременным.
Патогенез колита данного вида
Основными патогенетическими факторами такого колита выступают следующие причины:
- Повреждение слизистой оболочки толстого кишечника под воздействием этиологических факторов. Это имеет отношение прежде всего к влиянию инфекций, лекарственных компонентов, токсических и аллергических факторов.
- Еще одним фактором выступает сбой функций иммунной системы, в особенности понижение защитных функций гастроинтестинального иммунитета. Лимфоидная ткань пищеварительной системы выполняет функции специфической защиты от различных патогенных микроорганизмов.
- Помимо всего прочего, при хроническом энтерите и колите понижается продукция кишечными стенками иммуноглобулинов и лизоцима, что приводит к развитию хронической формы колита.
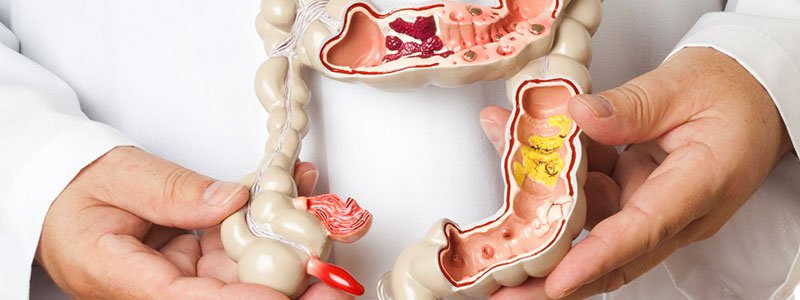
Возможные осложнения патологии
Игнорирование необходимости терапии неязвенного колита может обернуться для человека возникновением следующих последствий:
- Появление растяжения толстого кишечника.
- Развитие стеноза и сужения прямого или толстого кишечника.
- Возникновение свищей, трещин и других перианальных осложнений.
- Появление внутренних кровотечений.
- Развитие острой токсической дилатации толстой кишки.
- Появление раковых опухолей.
Основные инструменты диагностики заболевания
Выявляют развитие рассматриваемого заболевания на основании полученных результатов следующих исследований:
- Проведение лабораторных анализов.
- Выполнение микробиологического исследования.
- Проведение пальцевого обследования прямой кишки.
- Выполнение ультразвукового исследования органов брюшного района.
- Осуществление эндоскопических методик диагностики в виде ректороманоскопии, фиброколоноскопии, колоноскопии и так далее.
- Проведение рентгенологического исследования.
- Выполнение гистологического исследования.
Для проведения максимально точной диагностики и корректного составления лечебной схемы может потребоваться дополнительная консультация таких смежных специалистов, как эндокринолог, гинеколог, дерматолог, ревматолог и психолог. Лечение неязвенного колита рассмотрим ниже.
Исследование кала
В рамках диагностики этого заболевания в первую очередь исследуется кал пациента. Специалисты диагностируют следующие копрологические синдромы на основе анализа кала:
- При усилении моторики кишечника, как правило, увеличивается общее количество кала. Дефекация отмечается жидкая, светлого коричневого цвета. В кале наблюдается много переваренной клетчатки наряду с внутриклеточным крахмалом и йодофильной флорой.
- На фоне замедления моторики толстой кишки снижается количество кала. Возникает овечий кал, имеющий гнилостный запах.
- При усилении моторики тонкого кишечника также может увеличиваться количество кала. Дефекация наблюдается жидкая и зеленоватого цвета, в кале при этом содержится множество непереваренных волокон, крахмала и клетчатки.
- Может отмечаться синдром бродильной диспепсии, при котором увеличивается общее количество кала, он становится пенистым и желтым. Помимо всего прочего, увеличивается содержание крахмала и органических кислот.
- При синдроме гнилостной диспепсии дефекация чаще всего жидкая, темного или коричневого цвета с гнилостным запахом и резко увеличенным количеством белка и аммиака.
- При обострении колита проба на растворимый белок будет положительной. Помимо этого, при диагностике будет отмечаться увеличенное количество лейкоцитов и клеток эпителия в кале.
- На фоне илеоцекального синдрома кал обычно бывает неоформленным, золотисто-желтым с резким и кислым запахом. В таком кале в большом количестве может содержаться непереваренная клетчатка.
- На фоне колидистального синдрома кал у больного не оформленный, а на его поверхности лежит очень много слизи, к тому же в очень большом количестве могут определяться лейкоциты с клетками эпителия.
Во время бактериального исследования кала определяют признаки дисбактериоза наряду с уменьшением количества бифидобактерий и увеличением общего числа гемолитических и лактозонегативных эшерихий, к тому же может отмечаться протея наряду с патогенным стафилококком и гемолитическим стрептококком. Во время проведения эндоскопического исследования толстой кишки выявляются воспалительные изменения слизистых оболочек в сочетании с эрозией и атрофией.
Терапия хронического неязвенного колита
Прежде всего требуется устранить причины, вызвавшие развитие этого заболевания. В первую очередь нужно по возможности полностью излечить сопутствующие патологии пищеварительных органов, придерживаясь сбалансированного полноценного питания.
Для того чтобы восстановить здоровую флору кишечника, в начале лечения хронического неязвенного колита назначаются антибактериальные лекарства с учетом чувствительности инфекционных возбудителей, а только после этого реимплантируется нормальная кишечная флора.
Широко применяется фитотерапия. В период лечения симптомов неязвенного колита взрослым назначаются сборы лекарственных ягод и трав, которые содержат цветки зверобоя, пастушьей сумки, тысячелистника, ягоды черной смородины, ромашку.
Диета при данной патологии
Питание при данном заболевании кишечника зачастую подразумевает соблюдение диеты, которая способствует оказанию следующего терапевтического эффекта:
- Снижение нагрузок на слизистую кишечника наряду с активизацией процессов восстановления. При этом из повседневного рациона больных исключаются тяжелые продукты, которые плохо перевариваются. Исключаются и те продукты, которые провоцируют развитие брожения и гниения. Это ведет к понижению нагрузок, слизистая постепенно начинает восстанавливаться после пагубного воздействия воспалительных процессов.
- Уменьшение тревожной симптоматики и воспалительных процессов. В рацион вводятся продукты, которые дают антисептический, бактерицидный и успокаивающий эффект.
При строгой диете пациент полностью обеспечивается полноценным питанием в случае нарушения пищеварения. В рамках ограниченного питания ежедневный рацион обогащается витаминами, микроэлементами и всеми питательными веществами, участвующими в обменном процессе и способствующими ускорению восстановления здоровья кишечника.
Как часто разрешен прием пищи при данной патологии? Питание пациентам с неязвенным колитом требуется дробное. Рекомендуется часто питаться, до шести раз в день, употребляя небольшие порции еды. Приемы пищи должны равномерно распределяться в течение дня. Последний прием пищи осуществляется не позже, чем за несколько часов до отхода ко сну.
Особое внимание требуется уделить температурному режиму. К примеру, пища не должна быть очень холодной (то есть нельзя, чтобы продукты имели температуру менее шестнадцати градусов) или слишком горячей (когда температура составляет более шестидесяти двух градусов).

В сутки требуется выпивать не меньше полутора литров чистой воды, обязательно буз газа. Не рекомендуют употреблять густую и твердую пищу. Рекомендуют вареные или приготовленные на пару продукты. Помимо всего прочего, необходимо уменьшать количественное суточное содержание жиров, равно как и углеводов. Как правило, при наличии неязвенного колита пациентам назначают диету №4. При этой диете следует употреблять определенные продукты:
- Несвежая выпечка наряду с сухариками, хлебом и булочками, изготовленными из пшеничной муки высшего сорта.
- Нежирная рыба, птица и мясо.
- Обязательно кисели и желе, которые варятся из сладких фруктов, но суточное употребление сахара рекомендуется как можно больше ограничивать.
- Черника с шиповником (эти ягоды прекрасно подойдут для приготовления различных отваров). Помимо этого, можно регулярно употреблять некрепкий зеленый чай и какао на воде.
- Также можно отдавать предпочтение паровому омлету или яйцу, приготовленному всмятку (разрешается не более двух яиц в день).
В лечении симптомов неязвенного колита диета играет одну из важнейших ролей. Также пациентам допускается употребление кальцинированного свежего нежирного творога. Кроме того, полезными будут рисовая, манная, гречневая, овсяная крупы, вермишель, супы с фрикадельками.
Мы рассмотрели симптомы и лечение неязвенного колита. Будьте здоровы!
Источник
