Хирургическое лечение при язвенном колите
Оперативные вмешательства при язвенном колите необходимы лишь 10% пациентов. Хирургический метод может быть радикальным В лечении язвенного колита, однако калечащий характер удаления толстой кишки, а также успехи консервативной терапии заставляют прибегать к операции по строгим показаниям, разделённым на три основные группы: неэффективность консервативной терапии, осложнения язвенного колита, рак на фоне язвенного колита.
Неэффективность консервативной терапии
У части больных прогрессирование воспалительных изменений не удаётся предотвратить медикаментозными средствами, в том числе гормональными (гормонорезистентная форма). Временным критерием ожидания эффекта консервативной терапии являются 2—3 нед после начала адекватной гормональной терапии. Выраженная интоксикация и кровопотеря приводят к истощению больного, глубоким метаболическим нарушениям, анемии, несут опасность развития септических осложнений. В этом случае принимают решение о необходимости операции.
Гормональная зависимость, т.е. стабилизация состояния больного только на высоких дозах стероидов и возникновение рецидива заболевания при снижении их, влечёт развитие тяжёлых побочных проявлений. Это обстоятельство также диктует необходимость операции, которая позволяет отменить глюкокортикоиды.
Осложнения язвенного колита
Кровотечение. Потеря крови через прямую кишку при язвенном колите обычно не бывает угрожающей. Однако в некоторых случаях кровопотеря принимает жизнеопасный характер и вынуждает принимать решение об операции, не дожидаясь эффекта от проводимой консервативной терапии. В этом случае важно объективно оценить количество крови, выделяемой больным с фекалиями, так как визуальная оценка не только самого пациента, но и врача обычно бывает неадекватна. Наиболее точным методом определения кровопотери является радиоизотопное исследование, которое с помощью метки эритроцитов больного изотопами хрома или технеция позволяет ежедневно оценивать количество эритроцитов в каловых массах. При кровопотере 100 мл в сутки и более показана срочная операция.
Токсическая дилатация толстой кишки возникает в результате прекращения перистальтических сокращений кишечной стенки, что приводит к накоплению в просвете кишечного содержимого и расширению ободочной кишки до критического диаметра (11 — 15 см). Грозным симптомом развития дилатации является внезапное урежение стула на фоне диареи, вздутие живота, а также болевой синдром и нарастание интоксикации. Простым, но информативным диагностическим приёмом является динамическая обзорная рентгенография органов брюшной полости, при которой отмечают увеличение пневматоза ободочной кишки, расширение её до II (9-11 см) и III (11 —15 см) степеней. При обнаружении I степени дилатации (6—9 см) проводят попытку эндоскопической декомпрессии (эвакуация содержимого кишки через колоноскоп). Сохранение 1 степени дилатации, а также её нарастание являются показанием к экстренному оперативному вмешательству.
Перфорация толстой кишки обычно происходит на фоне нарастающей токсической дилатации при отказе от своевременной операции или на фоне некротических изменений стенки кишки при тяжёлом трансмуральном поражении. Важно иметь в виду, что при интенсивной гормональной терапии, введении антибиотиков, спазмолитиков и анальгетиков у пациентов отсутствует классическая картина «острого живота», поэтому своевременный диагноз поставить бывает очень сложно. Вновь помогает рентгенологическое обследование, при котором отмечают появление свободного газа в брюшной полости. Успех операции напрямую зависит от своевременности установления диагноза и длительности перитонита.
Рак на фоне язвенного колита
В популяции больных с язвенным колитом рак толстой кишки встречается достоверно чаще, особенно при длительности заболевания язвенным колитом более 10 лет. Неблагоприятными особенностями подобного поражения являются злокачественные малодифференцированные формы, множественное и быстрое метастазирование, обширность поражения толстой кишки опухолью. При язвенном колите встречается так называемая «тотальная» форма рака толстой кишки, когда внутристеночный рост опухоли при гистологическом исследовании находят во всех отделах, в то время как визуально кишка может оставаться неизменённой. Основной метод вторичной профилактики рака при язвенном колите — ежегодная диспансеризация больных с множественной биопсией слизистой оболочки толстой кишки, даже при отсутствии визуальных изменений.
Выбор хирургического вмешательства
Операцией выбора при хирургическом лечении язвенного колита является субтотальная резекция ободочной кишки с формированием илеостомы и сигмостомы (рис. 1). В этом случае проводят интенсивное лечение сохранённого сегмента толстой кишки в послеоперационном периоде — гормоны в микроклизмах и свечах, месалазин местно, метронидазол, санация кишки антисептическими и вяжущими растворами. Вариантом резекции может быть колэктомия по типу операции Гартмана, если, например, перфорация произошла в дистальном отделе сигмовидной кишки или сигмовидная кишка явилась источником кровотечения.

Рис. 1. Субтотальная резекция ободочной кишки (удаляемая часть кишки заштрихована) с формированием илио- и сигмостомы при язвенном колите.
В отдалённом послеоперационном периоде в сроки от 6 мес до 2—3 лет решают вопрос о втором этапе оперативного лечения. При отсутствии рецидивов язвенного колита в отключённой прямой кишке выполняют формирование илеоректального анастомоза. При развитии стриктуры прямой кишки появляется необходимость в её удалении — брюшно-анальной резекции сохранённых отделов сигмовидной и прямой кишок. Реконструктивный этап в этом случае может заключаться либо в формировании резервуара из тонкой кишки либо в наложении илеоанального анастомоза с превентивной илеостомой. Превентивную илеостому закрывают после заживления анастомоза через 1-6 мес.
Одномоментную колэктомию с брюшно-анальной резекцией прямой кишки применяют при массивном кишечном кровотечении, когда источником кровопотери является прямая кишка.
Среднетяжёлое течение язвенного колита на фоне удовлетворительного состояния больного также может быть поводом для операции, если заболевание принимает гормонозависимую форму. В этом случае возможно выполнение одномоментной операции с реконструктивным этапом: колэктомия с формированием илеоректального анастомоза либо колэктомия и брюшно-анальная резекция прямой кишки с формированием илеорезервуара и наложением илеоанального анастомоза с превентивной илеостомой.
При развитии рака ободочной кишки на фоне язвенного колита также применяют колэктомию, комбинированную с брюшно-анальной резекцией прямой кишки, а при локализации опухоли в прямой кишке — колэктомию, комбинированную с брюшно-промежностной экстирпацией прямой кишки. Операцию при раке обычно завершают формированием постоянной одноствольной илеостомы.
Послеоперационные осложнения
Тяжёлое исходное состояние большинства больных перед операцией сказывается на течении послеоперационного периода, развитии послеоперационных осложнений (8-10%) и летальности (1,5-2%). Осложнения (эвентрация, несостоятельность швов илеостомы) часто связаны с плохой регенерацией тканей у ослабленных пациентов, наблюдаются также серозный перитонит, экссудативный плеврит как проявления полисерозита, абсцессы брюшной полости, дисфункция илеостомы, пневмония. Особенно важна активная тактика хирурга при осложнениях на фоне отсутствия резистентности у больного.
Прогноз после хирургического лечения
При своевременном выполнении операции, динамическом наблюдении прогноз благоприятен. Необходимы ежегодный контроль в случае сохранения прямой кишки, биопсия и мониторинг малигнизации. Большинство пациентов длительно нетрудоспособны (нуждаются в инвалидности).
Савельев В.С.
Хирургические болезни
Опубликовал Константин Моканов
Источник
Показания к операции при неспецифическом язвенном колите. Виды операций при язвенном колите.
Среди хирургов есть некоторые разногласия в определении показаний к хирургическому лечению при неспецифическом язвенном колите, но в основном эти показания сводятся к следующим основным пунктам.
1. Острая, скоротечная форма при безуспешности консервативного лечения на протяжении 2—4 недель.
2. Заболевания с подострым, рецидивирующим, прогрессирующим течением при безуспешности консервативного лечения на протяжении 6 месяцев.
3. Хроническая форма заболевания с периодическими обострениями, прогрессирующим течением при наличии необратимых изменений в толстой кишке.
4. Наличие тяжелых, угрожающих жизни осложнений в любой стадии заболевания — перфорация кишки, массивные, нередко повторные кишечные кровотечения, абсцессы в клетчатке около толстой кишки, сужения кишки, малигнизация.
Многочисленные методы и их варианты хирургического лечения неспецифического язвенного колита можно собрать в три основные группы.

Первая группа — паллиативные вмешательства на вегетативной нервной системе. Они столь мало и кратковременно эффективны, что оставлены почти всеми авторами.
Вторая группа — паллиативные вмешательства типа илеостомии или колостомии выше места поражения для выключения из процесса пищеварения той части толстой кишки, которая захвачена патологическим процессом. Операции второй группы производятся обычно как первый этап для дальнейшего радикального хирургического лечения больных.
Третья группа — радикальные операции — удаление части или всей толстой кишки, пораженной заболеванием.
Если обдумать, обсудить и сравнить, что лучше делать для выключения патологического процесса — илеостомию или колостомию, то большинство хирургов на клиническом опыте убедилось, что нужно делать илеостомию.
При наложении колостомии в последующем может оказаться и действительно наблюдается, что проксимально от колостомического отверстия расположенные участки толстой кишки оказываются также пораженными. Колостомия, произведенная с использованием пораженной кишки, будет совершенно неэффективной.
С другой стороны, большинство хирургов, изучающих этот вопрос, убедились, что частичное удаление толстой кишки при видимом благополучии остающейся части толстой кишки также неэффективно. Обычно в оставшейся части толстой кишки вновь появляется или прогрессирует ранее в скрытой форме имевшийся неспецифический язвенный колит. Оперативное лечение должно быть повторено для удаления всей оставшейся части толстой кишки.
Илеостомическое отверстие в гигиеническом отношении менее благоприятно для больного по сравнению с колостомическим отверстием. Из илеостомы постоянно вытекает жидкое содержимое тонкой кишки и нередко раздражает окружающую кожу. Этого не бывает при колостомии, где выходят чаще всего уже сформировавшиеся каловые массы, не раздражающие кожу. Но зато при илеостомии выключается вся толстая кишка. Через колостомическое отверстие можно промывать медикаментозными средствами всю толстую кишку.
Применявшаяся в прежние годы с этой целью аппендикостомия почти не делается в настоящее время.
Очень редко промывание толстой кишки растворами антибиотиков и антисептиков через илео- или колостому дает стойкое улучшение или полное выздоровление. После выздоровления больного илео- или колостомическое отверстие может быть ликвидировано. Но если временное или даже длительное улучшение будет принято за стойкое выздоровление, колостомическое отверстие будет ликвидировано, а окажется, что язвенный процесс в кишке оставался и протекал в скрытом виде, то вспышка заболевания совершенно неизбежна. Все нужно начинать сначала— накладывать снова илео- или колостомическое отверстие и проводить длительное, упорное, консервативное лечение.
Обычно кратковременное улучшение сменяется рецидивами и прогрессирующим течением заболевания. Таким образом, илео- или колостомия как операция с целью окончательного излечения больного совершенно не надежна в качестве самостоятельного оперативного пособия и почти никем в настоящее время не применяется. Но эта операция, чаще илеостомия, применяется как предварительный этап радикального вмешательства—удаления части или всей толстой кишки.
Больные, которым показано радикальное хирургическое лечение по поводу неспецифического язвенного колита, обычно находятся уже в состоянии тяжелой, иногда очень тяжелой интоксикации, с резким нарушением обмена веществ. После наложения илеостомического отверстия состояние их постепенно улучшается. Восстанавливаются сон, аппетит, вес. Исчезают явления гипопротеинемии и авитаминоза. Физическая и психическая устойчивость, реактивность и сопротивляемость организма больного приближаются к норме только через несколько месяцев, иногда через полгода, после чего и можно приступить к радикальному хирургическому лечению.
– Также рекомендуем “Объем операций при неспецифическом язвенном колите. Создание резервуара толстой кишки.”
Оглавление темы “Неспецифический язвенный колит.”:
1. Неспецифический язвенный колит. Причины неспецифического язвенного колита.
2. Клиника язвенного колита. Признаки язвенного колита.
3. Виды язвенного колита. Течение язвенного колита.
4. Лечение неспецифического язвенного колита. Консервативное лечение язвенного колита.
5. Гормональная терапия неспецифического язвенного колита. Питание при язвенном колите.
6. Показания к операции при неспецифическом язвенном колите. Виды операций при язвенном колите.
7. Объем операций при неспецифическом язвенном колите. Создание резервуара толстой кишки.
8. Оставление прямой кишки при неспецифическом язвенном колите. Удаление прямой кишки при язвенном колите.
9. Одномоментная операция при неспецифическом язвенном колите. Этапная операция при язвенном колите.
10. Геморрой. Причины геморроя.
Источник
 Рис.1. Колпроктэктомия с формированием постоянной илеостомы.
Рис.1. Колпроктэктомия с формированием постоянной илеостомы.
Операции при язвенном колите
Цель хирургического лечения при язвенном колите – полное удаление толстой кишки. Язвенный колит, в отличие от болезни Крона, не поражает тонкую кишку, поэтому человек, которому из-за осложнений язвенного колита пришлось выполнить колпроктэктомию (удаление толстой кишки), может считаться исцелённым от заболевания.
Операцию при язвенном колите выполняют при неэффективности консервативной терапии (применения лекарств) и/или при развитии осложнений заболевания.
Такими осложнениями являются:
- Токсическая дилатация – паралич толстой кишки, при котором она раздувается газом. Дилатация, которая не проходит в течение суток интенсивного лечения, неизбежно приведёт к следующему осложнению:
- Перфорация кишки или ее разрыв. При этом в стерильную брюшную полость попадает стул из кишки, содержащий огромное количество бактерий, возникает воспаление внутренней выстилки брюшной полости – брюшины (перитонит).
- Кишечное кровотечение. Пока нет единого мнения, какую потерю крови со стулом считать достаточной, чтобы сразу выполнять операцию. Однако считается, что потеря 800 мл стула с явной примесью крови за сутки может привести к резкому падению давления крови в сосудах. При этом развивается шок – защитная, но опасная для жизни реакция организма.
Отдельным показанием к удалению толстой кишки при язвенном колите служит колоректальный рак или угроза его развития, то есть уже возникшие предраковые изменения (дисплазия). Плохо контролируемое воспаление приводит к перестройке слизистой оболочки, появлению атипичных клеток и росту опухоли. Рак, вызванный язвенным колитом, хотя и развивается не более чем у 20% людей с этим заболеванием за десятилетия, часто диагностируется с опозданием и быстро метастазирует. Даже, если опухолью поражен только короткий участок толстой кишки, при раке на фоне язвенного колита всегда полностью удаляют толстую кишку, чтобы предотвратить воспаление в ее оставшихся отделах.
При язвенном колите возможны два вида операций:
Колпроктэктомия с формированием постоянной илеостомы.
При этой операции удаляют всю толстую кишку, включая прямую кишку. Заднепроходное отверстие сохраняется, но стул из оставшегося кишечника (тонкой кишки) через него не выделяется. Тонкая кишка, в которой при язвенном колите по определению не возникает воспаление, подшивается к брюшной стенке. Такое искусственное отверстие называется стомой (stoma – рот, отверстие). Поскольку на переднюю брюшную стенку при этом выводят подвздошную кишку (ileum) ее называют илеостомой.
Этот вид операции является необратимым – человек живет с постоянной илеостомой (жидкое содержимое тонкой кишки) оттекает в калоприемник, который наклеивают на илеостому. Такой вид операции был основным до 1990-2000-х годов. Сейчас его предлагают пожилым пациентам с ослабленными мышцами, удерживающими стул, людям, не желающим подвергаться дополнительным операциям, а также пациентам с тяжелыми повреждениями заднего прохода. В большинстве случаев молодым пациентам выполняют другой вид вмешательства, а именно:
Колпроктэктомия с формированием тонкокишечного резервуара.
 Рис.2. Тонкокишечный резезвуар способствует всасыванию избытка жидкости из тонкой кишки и позволяет контролировать дефекацию.
Рис.2. Тонкокишечный резезвуар способствует всасыванию избытка жидкости из тонкой кишки и позволяет контролировать дефекацию.
При этой операции также удаляют почти всю толстую кишку, оставляя лишь небольшой (длиной около сантиметра) участок прямой кишки сразу за анальным каналом (задним проходом). Из тонкой кишки хирург сшивает резервуар, представляющий собой мешок длиной около 15 см, в котором задерживается кишечное содержимое. Этот резервуар (по-английски, pouch [пАуч]- карман) подшивают к сохраненному узкому участку прямой кишки. Без резервуара жидкое содержимое тонкой кишки вызывало бы неконтролируемую диарею. Резервуар задерживает кишечное содержимое (“стул”), вода впитывается, что приводит к сгущению стула. Все это позволяет добиться контролируемого человеком опорожнения кишки через задний проход.
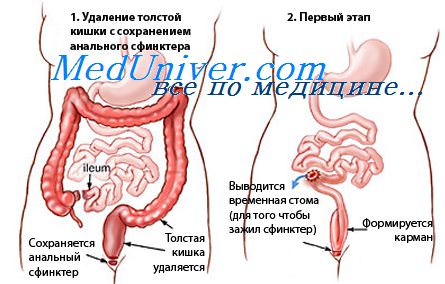
Такой вариант операции является “золотым стандартом” хирургического лечения язвенного колита. Однако, все перечисленные действия – удаление толстой кишки и формирование резервуара – редко выполняют за одну операцию. Чаще всего удалять кишку приходится человеку с тяжелым обострением заболевания, поэтому на первом этапе удаляют 90% толстой кишки, оставляя прямую кишку (~10 см над анальным каналом) и формируя временную илеостому. Эта операция – колэктомия – быстро приводит к улучшению состояния пациента.
После того, как восстановился уровень гемоглобина и масса тела (обычно это занимает 3-6 месяцев), выполняют вторую операцию: удаляют почти всю оставшуюся прямую кишку (делают проктэктомию) и к узкой полоске над анальным каналом подшивают резервуар, который перед этим хирург “выкраивает” из тонкой кишки пациента. Шов между резервуаром и коротким участком оставшейся прямой кишки называется резервуаро-ректальным анастомозом (анастомоз – соединение двух полых органов, дословно – “отверстие к отверстию”). Чтобы предотвратить гнойные осложнения, связанные с попаданием стула в зону анастомоза, кишку выше уровня резервуара вновь выводят на живот в виде двуствольной илеостомы, которую оставляют еще на 3 месяца, а уже затем проводят закрытие илеостомы.
 Рис.3. Внешний вид илеостомы (снаружи накладывается герметичный пакет для содержимого тонкой кишки).
Рис.3. Внешний вид илеостомы (снаружи накладывается герметичный пакет для содержимого тонкой кишки).
В результате человек вновь обретает способность опорожнять кишечник через задний проход – резервуар берёт на себя функцию толстой кишки, которая заключается во всасывании воды и формировании кала. Частота стула после такого многоэтапного хирургического лечения составляет от 4 до 6 раз в сутки, но контролируется частотой приема пищи и противодиарейными препаратами. Как и любая операция, колпроктэктомия с илеоректальным резервуарным анастомозом может приводить к осложнениям, в том числе, вынуждающим удалять резервуар и формировать постоянную илеостому. Однако более чем у 90% людей с язвенным колитом после удаления толстой кишки удается создать и сохранить тонкокишечный резервуар.
*Не заменяет консультацию врача. Для постановки диагноза и назначения лечения необходимо обратиться к специалисту.
Источник
