Долихосигма и колит симптомы
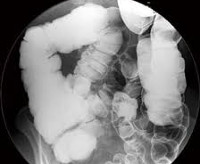
Долихоколон — это аномальное удлинение толстого кишечника. Проявляется стойкими длительными запорами, ощущением неполного опорожнения после дефекации, нелокализованной абдоминальной болью, метеоризмом. Диагностируется с помощью ирригоскопии, колоноскопии, обзорной рентгенографии брюшной полости, гистологического анализа биоптата и АХЭ-теста. Для терапии используют препараты, увеличивающие объем кишечного содержимого, осмотические и контактные слабительные, прокинетики, спазмолитики и пеногасители. Хирургическое лечение предполагает выполнение сегментарной или субтотальной резекции ободочной кишки, колэктомии или деторсии.
Общие сведения
Долихоколон — наиболее распространенный порок развития толстого кишечника, выявляемый более чем у трети новорожденных. Аномальное удлинение различных отделов толстой кишки диагностируется у половины пациентов, которые длительно страдают запорами. Поскольку в развитых странах хронические задержки стула выявляются у 30-40% трудоспособного населения, распространенность клинически выраженных форм долихоколона предположительно может достигать 15-20%. С учетом существования бессимптомных форм удлинения кишечника этот показатель может быть еще выше. Определенные сложности в диагностике состояния связаны с тем, что на сегодняшний день четко не определены критерии нормальных размеров толстой кишки.

Долихоколон
Причины долихоколона
Традиционно долихоколон считается врожденным пороком толстой кишки. Аномалия, вероятно, имеет дизонтогенетическое, а не наследственное происхождение. Скорее всего, критическое воздействие на эмбриогенез происходит на 8, 13, 16 и 20-й неделях внутриутробного периода, когда формирующаяся толстая кишка наиболее чувствительна к тератогенным воздействиям. Возможными повреждающими факторами являются:
- Инфекционные заболевания. Нормальное развитие толстой кишки может нарушиться под влиянием патогенных микроорганизмов, попавших в организм плода от матери. Наибольшим тератогенным эффектом обладают токсоплазмы, бледные трепонемы, возбудители краснухи, герпетической и цитомегаловирусной инфекции.
- Токсические вещества. Дизонтогенез пищеварительных органов чаще наблюдается у детей, рожденных матерями, которые во время гестации курили, употребляли алкоголь и наркотические вещества. Формирование долихоколона также может произойти под влиянием производственных ядов — солей лития, свинца и ртути.
- Ионизирующая радиация. Получение тератогенной дозы облучения возможно при нарушении правил техники безопасности на объектах ядерной энергетики и в научно-исследовательских радиологических лабораториях. В спорадических случаях критическое радиационное облучение получают беременные сотрудницы отделений лучевой терапии.
Ряд авторов допускают возможность приобретенных форм долихоколона. По мнению некоторых специалистов в сфере современной проктологии, удлинение отдельных частей или всего толстого кишечника отмечается у пациентов, которые ведут малоподвижный образ жизни, являются вегетарианцами или веганами, злоупотребляют клизмами. В качестве предпосылок к заболеванию рассматриваются дисбактериоз, дискинезия желчевыводящих путей и варикозное расширение кишечных вен.
Патогенез
Механизм развития долихоколона окончательно не установлен. Предположительно при врожденных формах аномалии влияние тератогенных факторов в сенситивные периоды формирования нижних отделов ЖКТ приводит к избыточному росту одной или нескольких частей кишки. Поскольку при этом структура мышечного слоя является нормальной, кишка не расширяется. Формирование приобретенного долихоколона связано с переполнением толстого кишечника каловыми массами из-за ухудшения моторики его стенки, нарушения процессов всасывания и поступления большого количества клетчатки.
Классификация
Систематизация форм долихоколона производится с учетом анатомических и клинических критериев. В зависимости от преимущественно пораженного отдела кишки различают такие варианты, как тотальный, субтотальный, левосторонний, правосторонний, долихотрансверзум и долихосигма. При выборе оптимальной тактики ведения пациента учитывают клиническую форму заболевания:
- Бессимптомный долихоколон. Выявляется случайно во время планового обследования по поводу другой абдоминальной патологии. Специального лечения не требует. Необходима первичная профилактика запоров.
- Долихоколон с нарушенным транзитом. Основной клинический вариант патологии. В большинстве случаев для устранения запора достаточно проведения консервативной терапии слабительными препаратами и прокинетиками.
- Осложненный долихоколон. Тяжелый вариант болезни с возникновением заворота, инвагинации или узлообразования. Рекомендовано срочное выполнение хирургического вмешательства для деторсии или резекции кишки.
Симптомы долихоколона
В случае незначительного удлинения толстого кишечника заболевание длительное время может протекать латентно. Первым и основным признаком долихоколона является задержка стула более 3 дней. Наблюдается изменение внешнего вида каловых масс. Пациентов может беспокоить чувство неполного опорожнения кишечника или ощущение препятствия в прямой кишке. В запущенных случаях больные применяют различные мануальные приемы, которые облегчают выделение кала.
Запоры могут сопровождаться болевыми ощущениями без четкой локализации, вздутием живота и затруднением отхождения газов. При пальпации обнаруживается местная болезненность в районе пупка и в левой половине живота. Общее состояние пациентов не нарушено, при длительном течении болезни могут возникать симптомы астении. Для осложненного течения долихоколона типична асимметрия передней брюшной стенки, недостаточное участие живота в дыхательных движениях, нарушения общего состояния, изменение характера локальных симптомов.
Осложнения
Наиболее часто долихоколон приводит к обтурационной кишечной непроходимости вследствие закупорки перерастянутой кишки твердыми каловыми массами. У пациентов наблюдаются резкие разлитые боли в животе, острая задержка стула и газов. При несвоевременной диагностике этого осложнения формируется ишемия участка кишечной стенки. Также у больных может возникать инвагинация (внедрение участка одной кишки в другую), что сопровождается интенсивным болевым синдромом вплоть до развития болевого шока.
Грозным осложнением долихоколона является заворот сигмовидной кишки, который характеризуется смертностью до 15% даже при оказании медицинской помощи. При некрозе кишки показатель летальности может достигать 46%. При продолжительном течении болезни у пациентов отмечается нарушение процессов переваривания и всасывания питательных веществ, влекущее за собой значительную потерю массы тела. Также возможно специфическое осложнение заболевания — утрата рефлекса дефекации, которое требует длительного лечения.
Диагностика
О возможном наличии долихоколона свидетельствуют анамнестические сведения о хронических запорах, которые не объясняются другой функциональной или органической патологией. При обследовании пациента применяется комплексный подход с использованием методов лабораторно-инструментальной диагностики. Наиболее информативными для подтверждения диагноза долихоколона являются:
- Рентгенография толстого кишечника. Проведение ирригоскопии после перорального введения контрастного вещества с барием — «золотой» стандарт в диагностике долихоколона. Метод позволяет обнаружить удлиненную ободочную кишку, выявляет значительное замедление пассажа рентгеноконтрастного вещества по кишечнику.
- Эндоскопическое исследование. Колоноскопия необходима для оценки длины и ширины различных участков толстой кишки. Во время эндоскопии врач обращает внимание на тонус кишечной стенки, количество и выраженность гаустр. Иногда при долихоколоне определяется контактная кровоточивость слизистой оболочки.
- Обзорная рентгенография брюшной полости. Для исключения осложнений долихоколона (признаков кишечной непроходимости, заворота или инвагинации удлиненной кишки) выполняются обзорные снимки живота. При неосложненном течении метод может быть недостаточно информативным.
- Биопсия стенки кишечника. Проведение биопсии патологически измененной стенки кишки с последующим гистологическим анализом применяется для дифференциального диагноза с врожденными аномалиями кишечной иннервации. В случае долихоколона строение стенки толстой кишки и подслизистых ганглиев не изменено.
При отсутствии осложнений показатели общего и биохимического анализа крови без отклонений от нормы. Для исключения симптомов мальабсорбции назначается копрограмма. В качестве современного метода визуализации кишечника может использоваться виртуальная компьютерная колонография, которая позволяет определить размеры кишки без ее заполнения бариевой взвесью.
Дифференциальную диагностику долихоколона в первую очередь необходимо проводить с болезнью Гиршпрунга. Основной диагностический критерий — результат теста на активность фермента ацетилхолинэстеразы в участке толстокишечной слизистой. При идиопатическом удлинении кишки результат АХЭ-пробы отрицательный. Также учитываются данные аноректальной манометрии и морфологического анализа биоптатов. Кроме осмотра проктолога пациенту может потребоваться консультация гастроэнтеролога.
Лечение долихоколона
Выбор терапевтической тактики осуществляется с учетом клинической формы заболевания. Пациентам с бессимптомным вариантом долихоколона рекомендована первичная профилактика запора — регулярная двигательная активность, употребление хорошо сбалансированной пищи и достаточного количества воды, отказ от подавления позывов к дефекации. При нарушении транзита каловых масс показана медикаментозная терапия, изменение стиля жизни и питания, отмена препаратов, провоцирующих запор. Для восстановления эвакуаторной функции толстого кишечника применяются:
- Средства для увеличения объема кала. За счет активного связывания жидкости растительными и микрокристаллическими препаратами кишечное содержимое размягчается. Слизистые компоненты медикаментов абсорбируют токсины, предотвращая их всасывание. Увеличенный объем мягких каловых масс активирует кишечную перистальтику, что упрощает и ускоряет опорожнение кишечника.
- Осмотические слабительные средства. С помощью солевых препаратов, неусваиваемых углеводов (пребиотиков) и производных полиэтиленгликоля удается повысить осмотическое давление в просвете кишки, стимулировать процессы гидратации. При поступлении жидкости из плазмы происходит размягчение кишечного содержимого, что в сочетании с увеличением объема каловых масс вызывает дефекацию.
- Прокинетики. Для усиления моторики толстого кишечника используют фитопрепараты, серотонинергические средства и миотропные регуляторы сократительной активности гладкомышечных волокон. Послабляющий эффект прокинетических препаратов связан с нейрогуморальными воздействиями. Усиление перистальтики кишечной стенки позволяет ускорить продвижение каловых масс по удлиненной кишке.
При упорных запорах оправдано дополнение терапии приемом пищевых волокон, контактными слабительными в виде свечей и клизм. Пациентам с выраженным болевым синдромом показаны селективные спазмолитики, ненаркотические анальгетики. Для уменьшения вздутия применяют пеногасители. Медикаментозное лечение долихоколона сочетают с физиотерапевтическими методиками — иглорефлексотерапией, лазеротерапией и электростимуляцией кишечника.
При терапевтически резистентных формах заболевания со значительным ухудшением качества жизни больным рекомендованы оперативные методы — субтотальная резекция толстого кишечника, колэктомия с созданием илеоректального анастомоза. Хирургическое лечение осложненных форм долихоколона проводится по принципам оперирования больных со странгуляционной кишечной непроходимостью. При завороте кишки с сохранением жизнеспособности кишечной стенки выполняется эндоскопическая или лапаротомическая деторсия, при стойком нарушении кровоснабжения — резекция.
Прогноз и профилактика
При значительном удлинении кишечника и наличии стойких запоров исход долихоколона относительно неблагоприятный, поскольку в таких случаях требуется оперативное удаление части ободочной кишки. Ввиду преимущественно врожденного характера патологии специфическая профилактика не разработана. Для предупреждения приобретенного варианта заболевания нужно соблюдать рацион питания (включить достаточное количество свежих овощей и фруктов, растительной клетчатки), следить за своевременностью дефекации, укреплять мышцы брюшного пресса с помощью физических упражнений.
Источник
äÏÌÉÈÏÓÉÇÍÁ – ÁÎÏÍÁÌØÎÏÅ Õ×ÅÌÉÞÅÎÉÅ ÄÌÉÎÙ ÓÉÇÍÏ×ÉÄÎÏÊ ËÉÛËÉ É ÅÅ ÂÒÙÖÅÊËÉ, ÐÒÉ×ÏÄÑÝÅÅ Ë ÎÁÒÕÛÅÎÉÀ ÍÏÔÏÒÉËÉ É ÏÐÏÒÏÖÎÅÎÉÑ ÔÏÌÓÔÏÇÏ ËÉÛÅÞÎÉËÁ. äÏÌÉÈÏÓÉÇÍÁ ÐÒÏÑ×ÌÑÅÔÓÑ ÈÒÏÎÉÞÅÓËÉÍÉ ÚÁÐÏÒÁÍÉ, ÍÅÔÅÏÒÉÚÍÏÍ, ÒÅÃÉÄÉ×ÉÒÕÀÝÉÍÉ ÂÏÌÑÍÉ × ÖÉ×ÏÔÅ. ÷ ÄÉÁÇÎÏÓÔÉËÅ ÄÏÌÉÈÏÓÉÇÍÙ ÇÌÁ×ÎÕÀ ÒÏÌØ ÉÇÒÁÅÔ ÉÒÒÉÇÏÇÒÁÆÉÑ É ÒÅÎÔÇÅÎÏÇÒÁÆÉÑ ÐÁÓÓÁÖÁ ÂÁÒÉÑ ÐÏ ÔÏÌÓÔÏÍÕ ËÉÛÅÞÎÉËÕ; ×ÓÐÏÍÏÇÁÔÅÌØÎÕÀ – ÒÅËÔÏÓÉÇÍÏÓËÏÐÉÑ, ËÏÌÏÎÏÓËÏÐÉÑ É ÄÒ. ðÒÉ ÄÏÌÉÈÏÓÉÇÍÅ ÎÁÚÎÁÞÁÅÔÓÑ ÄÉÅÔÁ, ÍÁÓÓÁÖ, ìæë, ÆÉÚÉÏÔÅÒÁÐÉÑ; ÐÒÉ ÄÌÉÔÅÌØÎÙÈ ÚÁÐÏÒÁÈ – ÓÌÁÂÉÔÅÌØÎÙÅ É ËÌÉÚÍÙ. ÷ ÓÌÕÞÁÅ ÈÒÏÎÉÞÅÓËÏÊ ÎÅÐÒÏÈÏÄÉÍÏÓÔÉ ËÉÛÅÞÎÉËÁ ×ÙÐÏÌÎÑÅÔÓÑ ÒÅÚÅËÃÉÑ ÄÏÌÉÈÏÓÉÇÍÙ.
óÉÍÐÔÏÍÙ ÄÏÌÉÈÏÓÉÇÍÙ
ïÂÝÉÅ ÓÉÍÐÔÏÍÙ
- äÌÉÔÅÌØÎÙÅ ÚÁÐÏÒÙ – ÏÓÎÏ×ÎÏÊ ÓÉÍÐÔÏÍ ÄÏÌÉÈÏÓÉÇÍÙ. ðÏÎÁÞÁÌÕ ÞÁÓÔÏÔÁ ×ÏÚÎÉËÎÏ×ÅÎÉÑ ÚÁÐÏÒÏ× ÍÉÎÉÍÁÌØÎÁ, ÎÏ ÓÏ ×ÒÅÍÅÎÅÍ Õ×ÅÌÉÞÉ×ÁÅÔÓÑ. óÔÕÌ ÍÏÖÅÔ ÏÔÓÕÔÓÔ×Ï×ÁÔØ ÏÔ ÎÅÓËÏÌØËÉÈ ÄÎÅÊ ÄÏ ÎÅÄÅÌÉ, ÉÎÏÇÄÁ ÂÏÌØÛÅ (ÄÏ ÏÄÎÏÇÏ ÍÅÓÑÃÁ). ÷ ÎÅËÏÔÏÒÙÈ ÓÌÕÞÁÑÈ ÓÁÍÏÓÔÏÑÔÅÌØÎÏÇÏ ÓÔÕÌÁ ÎÅÔ É ÄÌÑ ÏÐÏÒÏÖÎÅÎÉÑ ËÉÛÅÞÎÉËÁ ÔÒÅÂÕÀÔÓÑ ËÌÉÚÍÙ ÉÌÉ ÐÒÉÅÍ ÓÌÁÂÉÔÅÌØÎÙÈ ÐÒÅÐÁÒÁÔÏ×.
- éÎÔÏËÓÉËÁÃÉÑ (ÏÔÒÁ×ÌÅÎÉÅ) ÏÒÇÁÎÉÚÍÁ ×ÓÌÅÄÓÔ×ÉÅ ÄÌÉÔÅÌØÎÙÈ ÚÁÐÏÒÏ× É ÚÁÓÔÏÑ ËÉÛÅÞÎÏÇÏ ÓÏÄÅÒÖÉÍÏÇÏ × ËÉÛÅÞÎÉËÅ.
- âÏÌØ × ÖÉ×ÏÔÅ ÂÅÚ ÞÅÔËÏÊ ÌÏËÁÌÉÚÁÃÉÉ (ÒÁÓÐÏÌÏÖÅÎÉÑ) – ÂÏÌÉÔ ×ÅÓØ ÖÉ×ÏÔ. þÅÍ ÄÏÌØÛÅ ÎÅÔ ÓÔÕÌÁ, ÔÅÍ ÓÉÌØÎÅÅ ÂÏÌÉ. þÁÝÅ ÂÏÌÉÔ ÓÌÅ×Á, ÏËÏÌÏ ÐÕÐËÁ.
- ÷ÚÄÕÔÉÅ É ÕÒÞÁÎÉÅ × ÖÉ×ÏÔÅ.
- íÅÔÅÏÒÉÚÍ (ÐÏ×ÙÛÅÎÎÏÅ ÇÁÚÏÏÂÒÁÚÏ×ÁÎÉÅ × ËÉÛÅÞÎÉËÅ).
- óÎÉÖÅÎÉÅ ÁÐÐÅÔÉÔÁ.
ëÌÉÎÉÞÅÓËÉÅ ÐÒÏÑ×ÌÅÎÉÑ ÄÏÌÉÈÏÓÉÇÍÙ ÏÂÕÓÌÏ×ÌÅÎÙ ÍÏÒÆÏ-ÆÕÎËÃÉÏÎÁÌØÎÙÍÉ ÉÚÍÅÎÅÎÉÑÍÉ × ÔÏÌÓÔÏÊ ËÉÛËÅ, Á ÔÁËÖÅ ÈÒÏÎÉÞÅÓËÏÊ ËÁÌÏ×ÏÊ ÉÎÔÏËÓÉËÁÃÉÅÊ. óÒÏËÉ ÒÁÚ×ÉÔÉÑ ÓÉÍÐÔÏÍÁÔÉËÉ ÄÏÌÉÈÏÓÉÇÍÙ ÚÁ×ÉÓÑÔ ÏÔ ÓÔÅÐÅÎÉ ÕÄÌÉÎÅÎÉÑ ÓÉÇÍÏ×ÉÄÎÏÊ ËÉÛËÉ, ÉÚÍÅÎÅÎÉÑ ÅÅ ÔÏÎÕÓÁ É ÍÏÔÏÒÉËÉ, ËÏÍÐÅÎÓÁÔÏÒÎÙÈ ×ÏÚÍÏÖÎÏÓÔÅÊ ÏÒÇÁÎÉÚÍÁ ÒÅÂÅÎËÁ.
÷ÅÄÕÝÉÍ ÐÒÏÑ×ÌÅÎÉÅÍ ÄÏÌÉÈÏÓÉÇÍÙ ÓÌÕÖÁÔ ÕÐÏÒÎÙÅ ÚÁÐÏÒÙ, ËÏÔÏÒÙÅ × ÂÏÌØÛÉÎÓÔ×Å ÓÌÕÞÁÅ× ÒÁÚ×É×ÁÀÔÓÑ Õ ÄÅÔÅÊ × ×ÏÚÒÁÓÔÅ 6 ÍÅÓ.-1 ÇÏÄÁ. ïÂÙÞÎÏ ÜÔÏ Ó×ÑÚÁÎÏ Ó ××ÅÄÅÎÉÅÍ ÐÒÉËÏÒÍÁ ÉÌÉ ÐÅÒÅ×ÏÄÏÍ ÒÅÂÅÎËÁ ÎÁ ÓÍÅÛÁÎÎÏÅ (ÉÓËÕÓÓÔ×ÅÎÎÏÅ) ×ÓËÁÒÍÌÉ×ÁÎÉÅ, ×ÌÅËÕÝÅÅ ÚÁ ÓÏÂÏÊ Õ×ÅÌÉÞÅÎÉÅ ËÏÌÉÞÅÓÔ×Á É ÉÚÍÅÎÅÎÉÅ ËÏÎÓÉÓÔÅÎÃÉÉ ËÁÌÏ×ÙÈ ÍÁÓÓ. õ 30-40% ÄÅÔÅÊ ÚÁÐÏÒÙ ÐÏÑ×ÌÑÀÔÓÑ × ×ÏÚÒÁÓÔÅ 3-6 ÌÅÔ. ÷ÎÁÞÁÌÅ ÚÁÐÏÒÙ ÉÍÅÀÔ ÜÐÉÚÏÄÉÞÅÓËÉÊ ÈÁÒÁËÔÅÒ, ÓÔÕÌ ÏÔÓÕÔÓÔ×ÕÅÔ ÐÏ 2-3 ÄÎÑ; × ÄÁÌØÎÅÊÛÅÍ ÞÁÓÔÏÔÁ É ÐÒÏÄÏÌÖÉÔÅÌØÎÏÓÔØ ÚÁÐÏÒÏ× Õ×ÅÌÉÞÉ×ÁÀÔÓÑ. äÌÉÔÅÌØÎÙÅ ÚÁÐÏÒÙ ÓÏÐÒÏ×ÏÖÄÁÀÔÓÑ ÄÉÌÁÔÁÃÉÅÊ ËÉÛËÉ, ÕÓÕÇÕÂÌÅÎÉÅÍ ÍÏÒÆÏÌÏÇÉÞÅÓËÉÈ ÉÚÍÅÎÅÎÉÊ, ÓÎÉÖÅÎÉÅÍ ÒÅÆÌÅËÓÁ ÎÁ ÄÅÆÅËÁÃÉÀ. õ ÞÁÓÔÉ ÄÅÔÅÊ Ó ÄÏÌÉÈÏÓÉÇÍÏÊ ÏÔÍÅÞÁÀÔÓÑ Ñ×ÌÅÎÉÑ ÜÎËÏÐÒÅÚÁ.
ëÁÌ Õ ÐÁÃÉÅÎÔÏ× Ó ÄÏÌÉÈÏÓÉÇÍÏÊ ÐÌÏÔÎÙÊ, ÂÏÌØÛÏÇÏ ÄÉÁÍÅÔÒÁ, ÉÎÏÇÄÁ ÎÁÐÏÍÉÎÁÅÔ ‘ÅÌÏ×ÕÀ ÛÉÛËÕ’; ÞÁÓÔÏ ÉÍÅÅÔ ÚÌÏ×ÏÎÎÙÊ ÚÁÐÁÈ. ðÏ×ÒÅÖÄÅÎÉÅ ÓÌÉÚÉÓÔÏÊ ÐÒÑÍÏÊ ËÉÛËÉ ÐÒÉ ÐÒÏÈÏÖÄÅÎÉÉ Ô×ÅÒÄÙÈ ËÁÌÏ×ÙÈ ÍÁÓÓ ÍÏÖÅÔ ×ÙÚÙ×ÁÔØ ÐÏÑ×ÌÅÎÉÅ ÐÒÉÍÅÓÉ ÁÌÏÊ ËÒÏ×É × ÓÔÕÌÅ.
èÁÒÁËÔÅÒÎÙÍÉ ËÌÉÎÉÞÅÓËÉÍÉ ÐÒÉÚÎÁËÁÍÉ ÄÏÌÉÈÏÓÉÇÍÙ Ñ×ÌÑÀÔÓÑ ÒÅÃÉÄÉ×ÉÒÕÀÝÉÅ ÂÏÌÉ × ÌÅ×ÏÊ ÐÏÄ×ÚÄÏÛÎÏÊ ÉÌÉ ÏËÏÌÏÐÕÐÏÞÎÏÊ ÏÂÌÁÓÔÉ, ÍÅÔÅÏÒÉÚÍ. üÔÉ Ñ×ÌÅÎÉÑ ÕÓÉÌÉ×ÁÀÔÓÑ ÐÏÓÌÅ ÏÂÉÌØÎÏÇÏ ÐÒÉÅÍÁ ÐÉÝÉ, ÆÉÚÉÞÅÓËÉÈ ÎÁÇÒÕÚÏË É ÉÓÞÅÚÁÀÔ ÉÌÉ ÕÍÅÎØÛÁÀÔÓÑ ÐÏÓÌÅ ÏÐÏÒÏÖÎÅÎÉÑ ËÉÛÅÞÎÉËÁ. âÏÌÅ×ÏÊ ÓÉÎÄÒÏÍ ÐÒÉ ÄÏÌÉÈÏÓÉÇÍÅ Ó×ÑÚÁÎ Ó ÒÅÆÌÅËÔÏÒÎÙÍ ÓÐÁÚÍÏÍ ËÉÛËÉ, ÒÕÂÃÏ×ÙÍÉ ÉÚÍÅÎÅÎÉÑÍÉ ÂÒÙÖÅÊËÉ ÓÉÇÍÙ, ×ÏÓÐÁÌÉÔÅÌØÎÙÍ ÐÒÏÃÅÓÓÏÍ × ÓÔÅÎËÅ ËÉÛËÉ.
õ ÂÏÌØÛÉÎÓÔ×Á ÄÅÔÅÊ Ó ÄÏÌÉÈÏÓÉÇÍÏÊ ×ÙÑ×ÌÑÀÔÓÑ ÎÁÒÕÛÅÎÉÑ ÆÕÎËÃÉÉ ÄÒÕÇÉÈ ÏÔÄÅÌÏ× öëô: ÈÒÏÎÉÞÅÓËÉÊ ÇÁÓÔÒÏÄÕÏÄÅÎÉÔ, ÄÉÓËÉÎÅÚÉÑ ÖÅÌÞÅ×Ù×ÏÄÑÝÉÈ ÐÕÔÅÊ, ÐÁÎËÒÅÁÔÉÔ, ÄÉÓÂÁËÔÅÒÉÏÚ, ËÏÌÉÔ, ÄÉ×ÅÒÔÉËÕÌÑÒÎÁÑ ÂÏÌÅÚÎØ É Ô.Ä. þÁÓÔÙÍÉ ÓÐÕÔÎÉËÁÍÉ ÄÏÌÉÈÏÓÉÇÍÙ Õ ×ÚÒÏÓÌÙÈ Ñ×ÌÑÀÔÓÑ ÇÅÍÏÒÒÏÊ, ×ÁÒÉËÏÚÎÁÑ ÂÏÌÅÚÎØ.
÷ÓÌÅÄÓÔ×ÉÅ ÄÌÉÔÅÌØÎÏÇÏ ÏÔÓÕÔÓÔ×ÉÑ ÏÐÏÒÏÖÎÅÎÉÑ ËÉÛÅÞÎÉËÁ Õ ÒÅÂÅÎËÁ Ó ÄÏÌÉÈÏÓÉÇÍÏÊ ÍÏÇÕÔ ÆÏÒÍÉÒÏ×ÁÔØÓÑ ËÁÌÏ×ÙÅ ËÁÍÎÉ, ÒÁÚ×É×ÁÔØÓÑ ËÁÌÏ×ÁÑ ÁÕÔÏÉÎÔÏËÓÉËÁÃÉÑ, ÁÎÅÍÉÑ, ÓÉÎÄÒÏÍ ÒÁÚÄÒÁÖÅÎÎÏÇÏ ËÉÛÅÞÎÉËÁ. ïÄÎÉÍ ÉÚ ÇÒÏÚÎÙÈ ÏÓÌÏÖÎÅÎÉÊ ÄÏÌÉÈÏÓÉÇÍÙ Ñ×ÌÑÅÔÓÑ ÎÅÐÒÏÈÏÄÉÍÏÓÔØ ËÉÛÅÞÎÉËÁ ×ÓÌÅÄÓÔ×ÉÅ ÕÚÌÏÏÂÒÁÚÏ×ÁÎÉÑ, ÚÁ×ÏÒÏÔÁ, ÐÅÒÅÇÉÂÏ×, ÉÎ×ÁÇÉÎÁÃÉÉ ÓÉÇÍÏ×ÉÄÎÏÊ ËÉÛËÉ. ÷ ÜÔÉÈ ÓÌÕÞÁÑÈ ÒÁÚ×É×ÁÅÔÓÑ ËÁÒÔÉÎÁ ÏÓÔÒÏÇÏ ÖÉ×ÏÔÁ.
ìÅÞÅÎÉÅ ÄÏÌÉÈÏÓÉÇÍÙ
ðÒÉ ÌÀÂÏÊ ÓÔÁÄÉÉ, ÌÅÞÅÎÉÅ ÎÁÞÉÎÁÅÔÓÑ Ó ËÏÍÐÌÅËÓÎÏÊ ËÏÎÓÅÒ×ÁÔÉ×ÎÏÊ ÔÅÒÁÐÉÉ, ËÏÔÏÒÁÑ ×ËÌÀÞÁÅÔ ÓÔÒÏÇÕÀ ÄÉÅÔÕ É ÓÉÍÐÔÏÍÁÔÉÞÅÓËÉ ÎÅÏÂÈÏÄÉÍÙÅ ÌÅËÁÒÓÔ×Á. ÷ÅÄÕÝÁÑ ÒÏÌØ × ÔÅÒÁÐÅ×ÔÉÞÅÓËÉÈ ÍÅÒÏÐÒÉÑÔÉÑÈ ÏÔ×ÏÄÉÔÓÑ ÎÏÒÍÁÌÉÚÁÃÉÉ ÒÁÂÏÔÙ ÐÉÝÅ×ÁÒÉÔÅÌØÎÏÇÏ ÔÒÁËÔÁ Ó ÐÏÍÏÝØÀ ÄÉÅÔÙ – ÄÒÏÂÎÏÇÏ ÐÉÔÁÎÉÑ, ÕÐÏÔÒÅÂÌÅÎÉÑ ÐÒÏÄÕËÔÏ×, ÂÏÇÁÔÙÈ ËÌÅÔÞÁÔËÏÊ (Ï×ÏÝÅÊ, ÃÅÌØÎÏÚÅÒÎÏ×ÏÇÏ ÈÌÅÂÁ, ÏÔÒÕÂÅÊ, ÆÒÕËÔÏ×, ÑÇÏÄ, ÚÅÌÅÎÉ), ËÉÓÌÏÍÏÌÏÞÎÙÈ ÐÒÏÄÕËÔÏ×, ÒÁÓÔÉÔÅÌØÎÙÈ ÍÁÓÅÌ É ÄÒ.
éÍÅÎÎÏ ÓÔÒÏÇÏÅ ÓÏÂÌÀÄÅÎÉÅ ÒÅÖÉÍÁ ÄÎÑ É ÓÂÁÌÁÎÓÉÒÏ×ÁÎÎÁÑ ÄÉÅÔÁ – ÚÁÌÏÇ ÐÏÌÏÖÉÔÅÌØÎÏÇÏ ÒÅÚÕÌØÔÁÔÁ É ÐÒÅÄÏÔ×ÒÁÝÅÎÉÑ ÒÁÚ×ÉÔÉÑ ÓÅÒØÅÚÎÙÈ ÏÓÌÏÖÎÅÎÉÊ.
éÎÏÇÄÁ ÐÒÉÍÅÎÑÅÔÓÑ ËÌÉÚÍÁ, ËÁË ÓÒÅÄÓÔ×Ï ÓËÏÒÏÊ ÐÏÍÏÝÉ. îÏ ÓÁÍÏÓÔÏÑÔÅÌØÎÏ É ÂÅÓËÏÎÔÒÏÌØÎÏ ÄÅÌÁÔØ ËÌÉÚÍÙ ËÁÔÅÇÏÒÉÞÅÓËÉ ÎÅÌØÚÑ, ÐÏÓËÏÌØËÕ ÔÅÒÑÅÔÓÑ ÒÅÆÌÅËÓ ÎÁ ÄÅÆÅËÁÃÉÀ.
÷ ÎÅËÏÔÏÒÙÈ ÓÌÕÞÁÑÈ ÎÁÚÎÁÞÁÀÔÓÑ ÓÌÁÂÉÔÅÌØÎÙÅ É ÍÉËÒÏËÌÉÚÍÙ, ÏÄÎÁËÏ ÐÒÉ ÄÏÌÉÈÏÓÉÇÍÅ ËÒÁÊÎÅ ×ÁÖÎÏ ÓÆÏÒÍÉÒÏ×ÁÔØ ÒÅÆÌÅËÓ Ë ÓÐÏÎÔÁÎÎÏÊ ÄÅÆÅËÁÃÉÉ.
ðÏËÁÚÁÎÏ ÔÁËÖÅ ÓÁÎÁÔÏÒÎÏ-ËÕÒÏÒÔÎÏÅ ÌÅÞÅÎÉÅ.
ðÒÉ ÓÐÁÓÔÉÞÅÓËÉÈ ÂÏÌÑÈ ÎÁÚÎÁÞÁÀÔÓÑ ÓÐÁÚÍÏÌÉÔÉËÉ (ÄÒÏÔÁ×ÅÒÉÎ, ÐÌÁÔÉÆÉÌÌÉÎ); ÐÒÉ ÇÉÐÏÔÏÎÉÉ ËÉÛÅÞÎÉËÁ – ÐÒÏÚÅÒÉÎ, ÍÁÓÓÁÖ ÐÅÒÅÄÎÅÊ ÂÒÀÛÎÏÊ ÓÔÅÎËÉ, ìæë, ÜÌÅËÔÒÏÓÔÉÍÕÌÑÃÉÑ ÔÏÌÓÔÏÊ ËÉÛËÉ, ÇÉÄÒÏËÏÌÏÎÏÔÅÒÁÐÉÑ, ÉÇÌÏÒÅÆÌÅËÓÏÔÅÒÁÐÉÑ. ðÁÃÉÅÎÔÁÍ Ó ÄÏÌÉÈÏÓÉÇÍÏÊ ÐÏÌÅÚÎÙ ËÕÒÓÙ ×ÉÔÁÍÉÎÏÔÅÒÁÐÉÉ (÷6, ÷12, ó, å), ÂÁËÔÅÒÉÁÌØÎÙÈ ÐÒÅÐÁÒÁÔÏ× (ÐÒÏÂÉÏÔÉËÏ× É ÐÒÅÂÉÏÔÉËÏ×), ÌÅÞÅÎÉÑ × ÓÁÎÁÔÏÒÉÑÈ öÅÌÅÚÎÏ×ÏÄÓËÁ, ôÒÕÓËÁ×ÃÁ.
ðÏËÁÚÁÎÉÑ Ë ÏÐÅÒÁÔÉ×ÎÏÍÕ ÌÅÞÅÎÉÀ ÄÏÌÉÈÏÓÉÇÍÙ Õ ÄÅÔÅÊ ×ÏÚÎÉËÁÀÔ ËÒÁÊÎÅ ÒÅÄËÏ. èÉÒÕÒÇÉÞÅÓËÏÅ ÌÅÞÅÎÉÅ ÐÏËÁÚÁÎÏ ÐÒÉ ËÉÛÅÞÎÏÊ ÎÅÐÒÏÈÏÄÉÍÏÓÔÉ, ÂÅÚÒÅÚÕÌØÔÁÔÉ×ÎÏÓÔÉ ËÏÎÓÅÒ×ÁÔÉ×ÎÏÊ ÔÅÒÁÐÉÉ, ÓÔÏÊËÉÈ ÚÁÐÏÒÁÈ, ÐÒÏÇÒÅÓÓÉÒÕÀÝÅÊ ËÁÌÏ×ÏÊ ÉÎÔÏËÓÉËÁÃÉÉ, ÎÁÌÉÞÉÉ ÎÅÒÁÓÐÒÁ×ÌÑÅÍÙÈ ÐÅÒÅÇÉÂÏ× ËÉÛÅÞÎÉËÁ. èÉÒÕÒÇÉÞÅÓËÏÅ ÌÅÞÅÎÉÅ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ ÔÏÌØËÏ × ÏÓÏÂÏ ÔÑÖÅÌÙÈ ÓÌÕÞÁÑÈ: ÐÒÉ ÎÁÌÉÞÉÉ ÎÅÒÁÓÐÒÁ×ÌÑÅÍÙÈ ÐÅÔÅÌØ, ÐÒÏÇÒÅÓÓÉÒÕÀÝÅÊ ËÁÌÏ×ÏÊ ÉÎÔÏËÓÉËÁÃÉÉ. ðÒÉ ÄÏÌÉÈÏÓÉÇÍÅ ÐÒÏÉÚ×ÏÄÉÔÓÑ ÒÅÚÅËÃÉÑ ÓÉÇÍÏ×ÉÄÎÏÊ ËÉÛËÉ. ÷ ÓÌÕÞÁÅ ÐÒÅÉÍÕÝÅÓÔ×ÅÎÎÏÇÏ ÐÏÒÁÖÅÎÉÑ ÄÉÓÔÁÌØÎÏÇÏ ÏÔÄÅÌÁ ÓÉÇÍÏ×ÉÄÎÏÊ ËÉÛËÉ ÏÐÅÒÁÃÉÅÊ ×ÙÂÏÒÁ ÓÌÕÖÉÔ ÐÒÏËÔÏÓÉÇÍÏÉÄÜËÔÏÍÉÑ.
ó×ÏÅ×ÒÅÍÅÎÎÏÅ ÏÂÓÌÅÄÏ×ÁÎÉÅ É ÁÄÅË×ÁÔÎÁÑ ÔÅÒÁÐÉÑ ÐÏÚ×ÏÌÑÀÔ ÜÔÏÇÏ ÉÚÂÅÖÁÔØ. ÷ ÂÏÌØÛÉÎÓÔ×Å ÓÌÕÞÁÅ× ÄÏÌÉÈÏÓÉÇÍÁ ÐÒÏÔÅËÁÅÔ ÂÌÁÇÏÐÒÉÑÔÎÏ, Á ÞÅÔËÏÅ ×ÙÐÏÌÎÅÎÉÅ ×ÓÅÈ ÒÅËÏÍÅÎÄÁÃÉÊ ×ÒÁÞÁ ÎÏÒÍÁÌÉÚÕÅÔ ÓÔÕÌ É ÕÌÕÞÛÁÅÔ ÏÂÝÅÅ ÓÏÓÔÏÑÎÉÅ ÐÁÃÉÅÎÔÁ. ÷ ÄÁÌØÎÅÊÛÅÍ ÔÒÅÂÕÅÔÓÑ ÌÉÛØ ÒÅÇÕÌÑÒÎÙÊ ËÏÎÔÒÏÌØ.
Источник
