Доклад о болезни корь
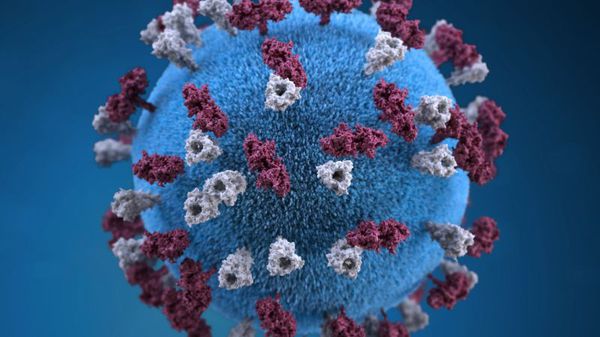

Фото: Berri Berrinche
Корь — высокозаразное инфекционное вирусное заболевание. Передаётся воздушно-капельным путём. Вирусоносительства не бывает. Иммунитет пожизненный. (Нужно ли вакцинироваться — написано здесь).
Возбудитель кори
Возбудитель кори — вирус кори. Вирус кори относится к роду Morrbillivirus семейства парамиксовирусов. К этому роду относятся также возбудитель чумы собак и крупного рогатого скота. Нуклеокапсид вируса кори содержит РНК и обладает спиральным типом симметрии. Размеры вируса в диаметре 100 — 250нм (С. Кац), 120 — 140 нм (Р. Эмонд, Х.Роуланд, Ф.Уэлсби). Снаружи поверхность вируса имеет шиповидные отростки.
Во внешней среде вирус крайне неустойчив, быстро гибнет под действием солнечных лучей, очень чувствителен к высыханию, при комнатной температуре уже через несколько минут вирус теряет свои патогенные свойства (Перинатальные инфекции. Под ред. А.Я. Сенчука, З.М. Дубоссарской. М. МИА, 2005). Вирус очень чувствителен к нагреванию, ультрафиолетовым лучам и обычным дезинфицирующим средствам.
Иммунитет
У переболевших людей иммунитет пожизненный. К наступлению зрелости иммунитет против кори — естественный, или поствакцинальный, приобретают почти все. В тех редких случаях, когда в детстве человек не приобрёл иммунитета (естественного, или поствакцинального) инфекция может развиться в молодом возрасте.
У иммунных по кори людей титр сывороточных антител может не определяться, или быть низким, но при встрече с вирусом кори происходит быстрый иммунный ответ с подъёмом титра антител, при отсутствии симптомов заболевания и невозможности определить наличие вируса в тканях и выделениях.
Дети иммунных по кори матерей защищены от инфекции в первые 3 месяца абсолютно, до 6-7 месячного возраста — относительно. Грудное вскармливание поддерживает этот иммунитет (К.А. Святкина, Е.В. Белогорская, Н.П. Кудрявцева. Детские болезни. М. Медицина. 1980). С возраста полугода восприимчивость к инфицированию и заболеванию растёт, контакт с источником инфекции может привести к болезни. Если мать не иммунна (не болела, или не была вакцинирована), то новорожденный ребёнок способен заболеть корью с рождения.
Вакцинация живой противокоревой вакциной обеспечивает стойкий долговременный иммунитет, вакцинация иннактивированной вакциной — кратковременный, длительностью около 6 — 18 месяцев.
Эпидемиология кори
Веками корь была одной из самых распространённых детских инфекций. В странах с широким охватом вакцинацией и хорошим уровнем жизни корь стала редкостью. В развивающихся странах от кори (по данным ВОЗ) в 1998 году умерло около 1 000 000 детей. До открытия вакцины и введения массовой вакцинации от кори ежегодно в мире погибало около 6 000 000 человек в год.
В США в период 2000-2007гг регистрировалось от 29 до 116 случаев ежегодно. 94% этих случаев были связаны с невакцинированными жителями, которые заболели инфекцией во время поездок за границу, или нерезидентами из районов с низким охватом вакцинацией (US Centers for Disease Control and Prevention. Measles — United States, January 1–April 25, 2008. MMWRMorb Mortal Wkly Rep 2008;57:494-8).
В городах в основном болеют дети от года до 5 лет. В сельских территориях пик заболеваемости смещается к возрасту 6 — 10 лет, то есть на возраст когда дети попадают в школу.
В общем, наибольшая восприимчивость к кори — у детей от 1 до 8 лет. Повторное заболевание случается крайне редко — в 1-2% случаев у детей, которые перенесли корь на первом году жизни в митигированной (ослабленной) форме (К.А. Святкина, Е.В. Белогорская, Н.П. Кудрявцева. Детские болезни. М. Медицина. 1980).
Источник болезни — больной человек, который является заразным 5 дней до и 5 дней после появления сыпи. Инкубационный период в среднем 10 суток. Учитывая очень низкую стойкость вируса кори во внешней среде опасность представляет только больной корью человек — при чихании, кашле. Через предметы и третьих лиц вирус не передаётся.
Патогенез кори
Вирус попадает от больного человека воздушно-капельным путём при чихании и кашле. После непродолжительного размножения вируса в слизистой оболочке ворот инфекции происходит первичная кратковременная виремия — вирус попадает в кровь.
С током крови вирус попадает в лимфоидную ткань и там активно размножается, особенно в моноцитах. После этого наступает вторичная виремия, совпадающая с продромальным периодом и широкой дессиминацией вируса — в это время вирус можно обнаружить практически во всех тканях тела, в слизи, крови и моче.
Это примерно 9-10 день заболевания, сыпи ещё нет. Сыпь появляется примерно на 14 день от заражения, к этому времени процессы репродукции вируса снижается, и к 16 суткам от заражения вирус определить становиться сложно (Инфекционные болезни у детей. Под ред. Д. Марри. М. Практика. 2006). По данным отечественных авторов (П.Г. Сергиев, И.Г. Шройт, Н.Е. Рязанцева, 1963) вирусы исчезают из крови к 4 — 5 дню после появления сыпи на коже.
С этого времени в лёгкой форме заболевания корь проходит, но в случае присоединения вторичной бактериальной инфекции через короткий светлый промежуток наступает ухудшение. вирус кори резко ослабляет защитные силы организма приводя к состоянию гипоэргии с понижением общего и местного иммунитета (М.Г. Данилевич, 1960), открывая путь для бактериальной инфекции.
Клиническая картина кори
Выраженная цикличность. После инкубационного периода, который составляет в среднем 9 — 10 дней, но может быть и до 17 дней (А.И. Иванов. Инфекционные болезни с экзантемами. Л. Медицина. 1970) наступает продрома и начальный период болезни.
Симптомы начального периода кори
- Лихорадка
- Недомогание
- Кашель
- Насморк
- Конъюнктивит
Эти симптомы нарастают в течение 4 дней. За 1 — 2 суток до появления сыпи на коже появляются пятна Коплика.
Пятна Бельского-Филатова-Коплика
Пятна Коплика — так их называют в зарубежной литературе, пятна Бельского-Филатова-Коплика, или пятна Бельского-Филатова — так их называют в отечественной литературе.
В 1885 году изменения слизистой оболочки при кори описал Нил Фёдорович Филатов в книге “Лекции об острых инфекционных болезнях у детей”. В 1890 году в газете “Протоколы общества псковских врачей” подобные изменения описал врач А.П. Бельский. В 1896 году — американский врач Коплик. До указанных трёх авторов этот симптом описан врачами клиники Герхардта… но известности не получил.
Согласно результатов ретроспективного анализа литературы (В.С. Васильев. Пятна Бельского-Филатова-Коплика. Патогномоничный симптом кори: история описания, особенности текстуального изложения и оценка ситуации с авторством. Журнал ГРГМУ 4, Гродно, 2006). наиболее чёткое и обстоятельное описание патогномоничного симптома кори принадлежит Henry Koplik.
Кроме того, описания изменений слизистой оболочки Бельским, Филатовым и Копликом не идентичны — авторы описывают разные изменения: Коплик описывает то, что известно как “пятна Коплика”, а Бельский и Филатов описывают “пятна Коплика” + стоматит.
Пятна Коплика
Описание пятен Копликом: “в последние дни продромального периода на слизистой оболочке щёк и дёсен появляются особые белые пятнышки, имеющие такой вид, как будто на красную слизистую оболочку нанесли с помощью тонкой кисточки брызги белой краски. Пятна эти окружены красным ободком и их нельзя удалить стиранием. Если их соскабливать твёрдым инструментом, то оказывается, что они состоят из детрита…”.
Период высыпаний
В конце начального периода заболевания температура тела снижается и вновь повышается при появлении сыпи. Появление сыпи сопровождается ухудшением общего состояния и усилением катаральных явлений. Перед сыпью появляются пятна Коплика: на слизистой оболочке щёк в районе коренных зубов — белые пятнышки размером около 1мм, окружённые красной каймой. Сначала элементов мало, к концу дня или суток их всё больше и больше, а на следующий день или сутки они пропадают.
Сыпь при кори
Сыпь появляется на 13 день от момента заражения (С.Д. Носов, Л.В. Ливанова, 1967), или 14 день заражения (Инфекционные болезни у детей. Под ред. Д. Марри. М. Практика. 2006).
Начинается сыпь за ушами, на шее и по границе роста волос. В течение суток распространяется на лицо, туловище, руки. Пятнышки превращаются в папулы. К 2-3 суткам сыпь при кори распространяется на бёдра, голени и стопы, и к этому времени на лице она становиться сливной. В тяжёлых случаях сыпь становиться сливной и на коже туловища и конечностей.
При надавливании элементы сыпи бледнеют. Сыпь при кори обычно исчезает постепенно, с 3-4 суток, в том же порядке, в котором появлялась. На месте элементов остаётся мелкое шелушение.
Лимфоузлы
Отмечается генерализованное увеличение лимфатических узлов и спленомегалия, которые сохраняются до нескольких недель после заболевания.
Тяжёлое течение кори
Тяжелое течение кори идёт у истощенных детей и детей с иммунодефицитом при лейкозах, муковисцидозе, болезни Леттерера-Сиве (острый системный прогрессирующий гистиоцитоз, детская форма злокачественного гистиоцитоза). Кроме тяжелого течения процессов вызываемых собственно вирусом кори, тяжесть обусловлена неадекватной тканевой иммунной реакцией и повреждением вторичной бактериальной инфекцией. Взрослые люди болеют корью тяжелее, но осложнения у них возникают значительно реже.
Чёрная корь
Тяжелое течение кори имеет название “Чёрная корь”. Чёрная корь протекает с генерализованной геморрагической сыпью, кровотечениями из носа, слизистых оболочек желудочно-кишечного тракта и выраженной интоксикацией. Полагают, что основой Чёрной кори является диссеминированное внутрисосудистое свёртывание.
Кожа и рот
Сыпь у детей с белковой дистрофией шелушиться значительно, и может осложняться множественными гнойничками кожи. Может развиться нома — гангрена мягких тканей рта, вызываемая присоединившейся анаэробной инфекцией.
Пневмония вторичная
Вторичная бактериальная пневмония может осложнить коревой бронхит. Бронхит — неотъемлемая часть кори. С исчезновением сыпи температура снижается, и воспалительный процесс в дыхательных путях тоже стихает, но не в случае бактериального осложнения. Здесь нарастают симптомы бронхопневмонии, на рентгене в лёгких появляются тени, в анализах крови нарастает лейкоцитоз.
Коревой энцефалит
Через 3-4 дня после появления сыпи может развиться коревой энцефалит. Это осложнение встречается примерно в 1 из 1000 случаев кори. Основные патологические процессы в мозгу и оболочках — это отёк, полнокровие и демиелинизация. Коревой энцефалит проявляется разными симптомами — от продолжительной сонливости, до глубокой комы.
Подострый склерозирующий панэнцефалит
Несмотря на то, что носительства кори нет, иммунитет пожизненный, а заболевание либо течёт остро, либо никак, существует редкая подострая форма коревого поражения головного мозга — подострый панэнцефалит.
Вирус кори в редких случаях персистирует в головном мозге и вызывает тяжёлое повреждение мозговой ткани с демиелинизацией и процессами пролиферации микроглии. Эти процессы связывают с иммунными нарушениями. Болезнь неуклонно прогрессирует и приводит к летальному исходу в течение 2 лет (Р. Эмонд, Х.Роуланд, Ф.Уэлсби. Инфекционные болезни. М. Практика. 1998).
Другие осложнения кори
- Коревой круп
- Кератоконъюнктивит
- Гастроэнтерит
- Энтероколит
- Ретробульбарный неврит
- Синус-тромбоз
- Аутоимунная тромбоцитопеническая пурпура
- Реактивация туберкулёза
Положительное осложнение
Описано увеличение диуреза на фоне кори у детей с рефрактерным нефротическим синдромом.
Лабораторная диагностика кори
ПЦР — чувствительный и специфический метод выявления вирусной РНК из сыворотки крови, или мазках из зева в начальном периоде заболевания, то есть до появления сыпи. Серология. Сывороточные антитела к коревым антигенам можно обнаружить через 1-2 дня после появления сыпи. Титр антител постепенно нарастает и достигает максимума в течение 2 — 4 недель. В течение 2 — 6 месяцев постепенно титр антител постепенно снижается и держится неопределённо долгое время, свидетельствуя об иммунизации.
Клинический анализ крови
Неспецифические признаки кори: лейкопения со снижением количества нейтрофилов и выраженным снижением числа лимфоцитов в продромальном, начальном и периоде высыпаний. С присоединением вторичной бактериальной инфекции — лабораторная картина бактериального воспаления (лейкоциоз etc).
Лечение кори
Специфической терапии кори нет. Лечение симптоматическое. Проводят лечение осложнений. Антибиотикотерапия неосложнённой кори не рекомендуется (В.Ф. Учайкин, Ф.С. Харламова, О.В. Шамшева, И.В. Плеско. Инфекционные болезни. М. ГЭОТАР-Медиа. 2010).
Дифференциальный диагноз кори
- Грипп
- Краснуха
- Детская розеола
- Эритема Тшамера
- Эритема Розенберга
- Инфекционный мононуклеоз
- Сыпной тиф
- Скарлатина
- Энтеровирусная инфекция
- Аденовирусная инфекция
- Герпесвирусная инфекция
- Стоматит
- Лейкоплакия
- Молочница
Лекарственная сыпь на:
- барбитураты
- гадантоины
- пенициллины
- сульфаниламиды
- другие лекарства
- Сывороточная болезнь
- Болезнь Кавасаки
- Лихорадка Скалистых гор
- Другие редкие инфекции
Корь и беременность
Акушерская тактика (Перинатальные инфекции. Под ред. А.Я. Сенчука, З.М. Дубоссарской. М. МИА, 2005): беременные заболевшие корью не нуждаются в госпитализации поскольку отсутствует специфическое лечение, и больные опасны (заразны) для окружающих матерей и детей. В родах госпитализируются в изолятор. Грудное вскармливание не противопоказано. Корь не приводит к порокам развития плода (Инфекционные болезни у детей. Под ред. Д. Марри. М. Практика. 2006).
Решение найдётся!
Врач-остеопат Арсений Гуричев
Источник
Корь (Morbilli) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Paramyxoviridae
Род — Morbillivirus
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).

Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости).[2][5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Привитая (переболевшая) и имеющая иммунитет мать передаёт его своему ребёнку (до 3-х месяцев), то есть у таких детей имеется врожденный иммунитет, который постепенно снижается и к 10 месяцам исчезает – дети становятся восприимчивыми к заболеванию. Болеют преимущественно дети (переносящие заболевание относительно благоприятно), однако в последнее время всё чаще поступают сообщения о развитии кори у взрослых, у которых заболевание протекает крайне тяжело (причины — массовый отказ от профилактических прививок).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори.[1][3]
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
Синдромы кори:
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
Характерные жалобы больных: нарастающие слабость, вялость, снижение аппетита, нарушения сна, «песок в глазах», отёчность нижних век, иногда насморк, повышенная температура тела (до 39°С). Далее присоединяется першение в горле, появляется сухой кашель, одышка, могут быть боли в животе, диарея (наслоение вторичной флоры), появляется сыпь (с её появлением усиливаются синдромы общей инфекционной интоксикации и поражения респираторного тракта).
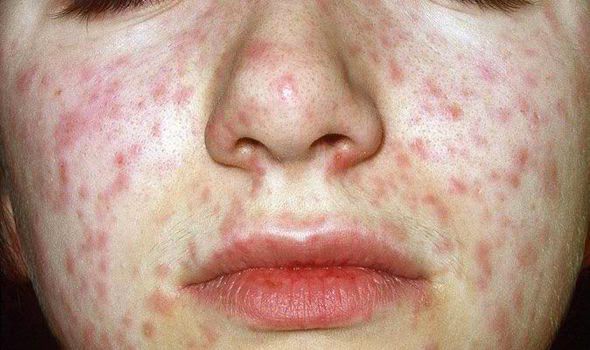
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
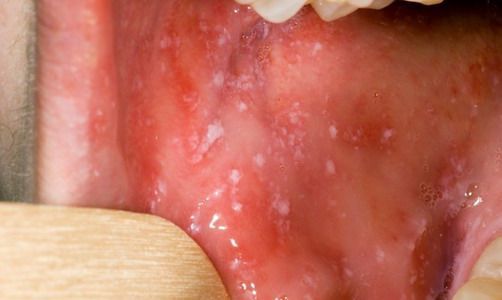
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4][5]
Дифференциальный диагноз
| признаки | корь | краснуха | псевдотуберкулёз | аллергическая сыпь |
|---|---|---|---|---|
| инк. период | 9-11 дней | 11-24 дня | 3-18 дней | до суток |
| эпидемиологические предпосылки | контакт с больным | контакт с больным | употребление сырых овощей | контакт с аллергеном |
| воспалительные изменения ВДП | выражены | умеренно выражены | умеренны или отсутствуют | нет |
| конъюнктивит | выражен | слабо выражен | слабо выражен | нет |
| ГЛАП (ув. лимфоузлов) | выражена | выражена (затылочные и заднешейные) | умеренно (мезаденит) | нет |
| характер сыпи | макуло-папулёзная | мелкопятнистая | точечная, скарлатиноподобная, макуло-папулёзная | макуло-папулёзная, зудящая |
| время появления сыпи | 3-4 день | 1 день | 2-4 день | до суток |
| этапность высыпаний | выражена | нет | нет | нет |
| патогномоничные признаки | пятна Бельского- Филатова-Коплика | пятна Форхгеймера | симптомы «перчаток и носков» | нет |
Источник
