Для специфической профилактики кори используют
Специфическая профилактика кори
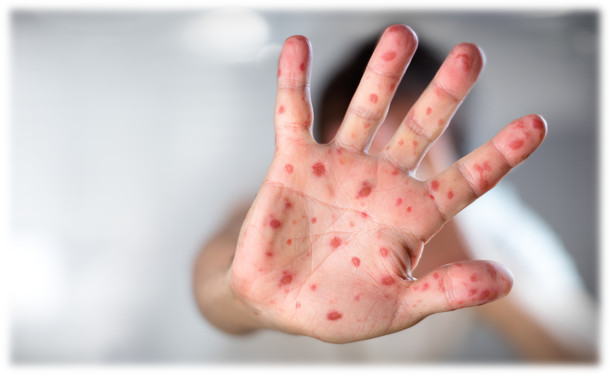
Корь – это острая вирусная инфекционная болезнь, передающаяся от человека к человеку воздушно-капельным путем. Заболевание характеризуется лихорадкой, интоксикацией, воспалением конъюнктивы и слизистых оболочек верхних дыхательных путей, этапным высыпанием пятнисто-папулезной сыпи (сыпь появляется за ушами, на переносице, лице и в течение суток распространяется на шею и грудь, в последующие дни сыпь распространяется на туловище, руки и далее на ноги).
Корь является и тяжелой инфекционной болезнью. Заболевание опасно своими осложнениями. Самые частые из них – пневмонии и энцефалиты, вызывающие необратимые последствия со стороны центральной нервной системы. Реже встречаются кератиты, иридоциклиты, приводящие к слепоте, а также отиты, коревой круп, стоматиты, колит, гнойничковые поражения кожи (фурункулез) и т.д.
Корь – в высокой степени заразное заболевание. Больной корью особенно заразен на начальном этапе заболевания. Наибольшую опасность для окружающих представляют инфицированные люди в последние 2-3 дня инкубационного периода (время от момента заражения до развития симптомов), еще не имеющие клинических проявлений.
У людей, переболевших корью, иммунитет к этой инфекции сохраняется в течение всей жизни. Случаи повторного заболевания крайне редки.
Единственное эффективное средство защиты против кори – вакцинация. В России иммунизация проводится в рамках Национального календаря профилактических прививок:
– дети должны получить первую прививку против кори (вакцинацию) в 12 месяцев, вторую прививку (ревакцинацию) – в 6 лет;
– взрослые до 35 лет, не привитые ранее, не имеющие сведений о профилактических прививках против кори и не болевшие этой инфекцией ранее, должны быть привиты двукратно с интервалом не менее 3 месяцев.
В очагах кори профилактические прививки проводятся всем контактным лицам (ранее не болевшие, не привитые и не имеющие достоверных сведений о проведенных ранее профилактических прививках) независимо от возраста; контактным, имеющим в анамнезе 1 прививку, проводится ревакцинация.
Прививки против кори проводятся бесплатно в прививочных кабинетах территориальных поликлиник.
Для иммунизации применяются вакцины, зарегистрированные в соответствии с действующим законодательством, согласно инструкции по их применению. В настоящее время в России зарегистрированы как отечественные, так и импортные вакцины.
Медицинскими противопоказаниями к вакцинации/ревакцинации против кори являются: сильная реакция (температура выше 40ºС, отек, гиперемия более 8 см в диаметре в месте введения) или осложнение на предыдущее введение вакцины; тяжелые формы аллергических реакций на аминогликозиды (гентамицин, канамицин и т.д.); анафилактическая реакция на белок куриного яйца; первичные иммунодефицитные состояния, иммуносупрессия, злокачественные болезни крови и новообразования; беременность.
Временными противопоказаниями к вакцинации служат острые инфекционные и неинфекционные заболевания, хронические заболевания в стадии обострения. Прививки можно провести через 2-4 недели после выздоровления либо в период ремиссии при хронических заболеваниях.
В любом случае перед проведением прививок необходимы осмотр и консультация врача.
Источник
Корь(лат.Morbilli) – крайне заразная вирусная инфекция, болеют которой только люди.
Заболеть может как ребенок, так и взрослый. Чаще корью болеют дети до 5 лет.
Для взрослых, не привитых против кори, также высок риск заражения, причем заболевание у них в большинстве случаев протекает в более тяжелой форме, чем у детей.
Младенцы до 1 года, как правило, сохраняют в крови материнские антитела (если сама мама защищена от кори), но к году их количество уменьшается, соответственно повышая риск развития заболевания.
Корь остается одной из основных причин смерти среди детей раннего возраста во всем мире. Большинство смертельных случаев происходит из-за осложнений кори. Чаще всего осложнения развиваются у детей до 5 лет и у взрослых старше 20.
В 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори.
В 2013 году произошло 145 700 случаев смерти от кори. В 2014 зарегистрировано 114 900 случаев смерти от кори.
Корь – это острое инфекционное заболевание с высоким уровнем восприимчивости. Индекс контагиозности (заразительности) приближается к 100%. Заболевание характеризуется высокой температурой, воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов, общей интоксикацией.
Как происходит заражение?
Возбудителем кори является вирус. Передается болезнь воздушно-капельным путем, источником инфекции является только человек, больной корью. Входные ворота инфекции – слизистые оболочки верхних дыхательных путей. Далее вирус разносится по кровяному руслу по всему организму. |
Течение кори происходит с последовательной сменой трех периодов: катарального, периода высыпаний, периода реконвалесценции.
Первые признаки заболевания появляются на 8-12 день после заражения и характеризуются лихорадкой, недомоганием, насморком, кашлем, воспалением слизистой глаз. В это время на слизистой оболочке щек появляются белые пятна, окруженные каймой (пятна Филатова-Коплика).
На 4-5 день болезни за ушами и на щеках появляются высыпания, которые распространяются на все лицо и шею. Сначала сыпь появляется на теле, а затем – на руках и ногах.
В период высыпания температура тела поднимается до 39 0С, нарастают симптомы интоксикации, усиливается насморк, кашель, светобоязнь, ухудшается сон. В течение 3-4-х дней сыпь исчезает в той же последовательности, как и появлялась.
Осложнения кори:
Слепота
Коревой энцефалит (приводящий к отеку головного мозга), происходит в 1 из 1000 случаев
Пневмония
Ларингиты и ларинготрахеиты, приводящие к развитию у детей ложного крупа
Корь может активизировать течение туберкулеза
Отит
Корь у беременных женщин ведет к потере плода.
1 ребенок из 300 получает осложнение кори в виде энцефалопатии.
Особенно тяжело корь протекает у часто болеющих, ослабленных детей.
Профилактика кори
Специфического лечения при кори нет, поэтому необходимо своевременно принять меры профилактики данного заболевания. Главным и наиболее эффективным средством профилактики кори является вакцинопрофилактика.
В Российской Федерации применяются вакцины, зарегистрированные на территории страны, которые по своим характеристикам соответствуют всем требованиям ВОЗ.
Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию всего населения.
Детям прививка делается в возрасте 1 года и в 6 лет.
Если вакцинация не была проведена вовремя или если отсутствуют сведения о прививках против кори, то она проводится взрослым также в 2 этапа с разницей в 3 месяца.
Вакцинация против кори показана взрослым до 35 лет (включительно), не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках против кори.
Помимо этого, вакцинацию против кори должны проходить взрослые от 36 до 55 лет (включительно), относящиеся к группам риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы), не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках против кори.
После двукратного введения вакцины, так же, как и после переболевания корью, в 95% случаев формируется стойкий длительный иммунитет к этой инфекции.
Иммунизация по эпидемическим показаниям
Проводится лицам, имевшим контакт с больным корью (при подозрении на заболевание), не болевшим корью ранее, не привитым, привитым однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в первые 72 часа с момента контакта с больным.
Детям, имевшим контакт с заболевшим корью, которые не могут быть привиты против кори по той или иной причине (не достигшим прививочного возраста, не получившим прививки в связи с медицинскими противопоказаниями или отказом родителей от прививок), не позднее 5-го дня с момента контакта с больным вводится нормальный иммуноглобулин человека.
В некоторых случаях, после введения вакцины или человеческого иммуноглобулина, возникает митигированная корь – такая форма заболевания, которая протекает более легко, характеризуется отсутствием ряда симптомов, слабой интоксикацией.
Коревая вакцина является слабореактогенным препаратом, именно поэтому перечень противопоказаний к ее проведению весьма ограничен. К противопоказаниям относятся первичные и вторичные иммунодефицитные состояния, аллергические реакции на предшествующее введение вакцины, содержащей коревой и/или паротитный компоненты, системные аллергические реакции на антибиотики из группы аминогликозидов. При легких формах ОРВИ и кишечных инфекций вакцинацию можно проводить после нормализации температуры.
Аллергические заболевания не являются противопоказанием к вакцинации. Корь у аллергиков может протекать в тяжелой форме.
Если по каким-либо причинам Вы не привили своего ребенка против кори, сделайте это без промедления, ведь корь совсем не безобидная инфекция.
Источник
Корь – вирусное заболевание, поражающее слизистую оболочку воздухоносных путей, полости рта и конъюнктиву. Вызывает повышение температуры тела до 39 – 41ОС, сильную интоксикацию и специфическую кожную сыпь, состоящую из пятнисто-папулезных элементов.
При контакте с зараженным человеком шанс инфицирования приближается к 100%. По разным данным, только в 2011 году от этого заболевания погибло свыше 158 000 человек, 65% из которых – дети от 2 до 5 лет.
Как происходит заражение и что поражается в организме
Инкубационный период кори составляет 8 – 14 дней от заражения вирусом. Инфекция поражает слизистую дыхательной системы, ротовой полости и кожи. Во время инкубационного периода вирус проникает в селезенку, лимфатические узлы. Может приводит к гиповитаминозу А.
Передача корипроисходит воздушно-капельным путем из-за кашля, чихания, тесного контакта. Заразными считаются 2 дня перед появлением первых симптомов и 4 дня после возникновения высыпаний. Далее пациент считается незаразным.
Клиника кори и способы лечения
Начинается заболевание остро, с подъема температуры до фебрильных цифр (выше 38ОС), сухого непродуктивного кашля, светобоязни, воспаления зева, конъюнктивы, миндалин. На 2-ой день болезни на внутренней поверхности щек возникают характерные белесоватые узелки с красной каймой. На 4 – 5 сутки высыпания распространяются оп всему телу, поражая лицо, шею, туловище, сгибательные поверхности крупных суставов. На 4-ый день высыпаний состояние постепенно улучшается, снижается температура, проходят проявления интоксикации, сыпь присыхает и темнеет.
Специфическое лечение отсутствует, в связи с этим ведется симптоматическая и противовирусная терапия. Применяются жаропонижающие, противовоспалительные и дезинтаксикационные препараты.
Осложнения
Возможно развитие коревой пневмонии, энцефалита, гепатита, панэнцефалита, стеноза гортани, гипертермического поражения центральной нервной системы, острая дыхательная недостаточность.
Профилактика
Основной метод профилактики кори – проведение своевременной детской вакцинации. Согласно данным ВОЗ, повсеместная противокоревая вакцинация снизила смертность к 2015 году на 95% в сравнении с 2000 (с 548 000 до 30 000 случаев смертей в год). Благодаря подобной профилактики кори возможно полное ее уничтожение на планете к 2020-му году.
Неспецифическая профилактика
Проведение неспецифической профилактики сводится к трем основным направлениям:
- Предотвращение передачи вируса от человека к человеку. Для соблюдения данной меры профилактики заболевания кори необходимо избегать контакта с зараженными людьми. Это необходимо делать на протяжении 14 дней после предполагаемого момента заражения, в момент развития первых симптомов и в течении 4 дней после появления сыпи на коже. Если контакта с пациентом избежать не удается, то необходимо использовать средства индивидуальной защиты: медицинская маска, одноразовые очки, перчатки. Нельзя пользоваться одной с больным посудой и средствами личной гигиены.
- Уничтожение вируса кори в его среде обитания. Достигается при помощи проведения массовой профилактики и лечения кори, предотвращения ее передачи и заражения.
- Укрепление защитных сил организма. Особенно актуальны данные меры у детей дошкольного возраста, посещающих детские садики. Они должны получать достаточное количество витаминов и белка в пище, избегать переохлаждений, частых сезонны простуд и гриппа. Необходимо своевременное выявление и лечение всех патологий как инфекционного, так и неинфекционного происхождения.
Специфическая профилактика
В целях специфической профилактики кори необходимо проводить массовую вакцинацию детей. Введение вакцины производится дважды: в 12 месяцев и в 6 лет. Двукратное введение вакцины обеспечивает пожизненную выработку иммунитета у 93 – 97% населения. В случае если в детстве вакцинация произведена не была, то возможно ее проведение в более позднем возрасте, с целью профилактики кори у взрослых, протекающей в разы тяжелее.
Могут применяться как моно-, так и комбинированные вакцины (например, АКДС – адсорбированная корь-дифтерия-столбнячная вакцина).
Мифы про вакцинацию
В последние года распространяется множество мифов о вреде вакцинации, летальных исходах среди детей, что крайне отрицательно сказывается на эпидемической ситуации во всем мире.
Во-первых, осложнения от кори (энцефалит, гепатит) в разы опасней и развиваются значительно чаще (порядка 5 – 15% случаев заболевания). Во-вторых, частота осложнений от введения вакцины составляет 1:100000 и при своевременном оказании помощи не является летальным. Для сравнения, шансы выигрыша в лотерею и развития осложнений от прививки равны.
Источник
Корь
является крайне заразной вирусной инфекцией, которой болеют только люди. Заболеть может как ребенок, так и взрослый.
Преимущественно корью болеют в детском возрасте, причем наибольшее число заболеваний приходится на возраст до 5 лет.
Корь остается одной из основных причин смерти среди детей раннего возраста во всем мире.
Возбудитель инфекции – вирус, инфицирующий слизистую оболочку, а затем распространяющийся по организму. Вне организма вирус неустойчив. Крайне чувствителен к высушиванию.
Вирус интенсивно размножается в клетках слизистой оболочки дыхательных путей.
Восприимчивость
к кори чрезвычайно высокая.
Единственный
источник инфекции – больной человек, выделяющий вирус с капельками слюны во время чихания, кашля. Больной является заразным в продромальном периоде и до 3-5-го дня после начала высыпаний. Общая продолжительность заразного периода около 8 дней.
При осложнениях, которыми может сопровождаться болезнь, возможно удлинение заразного до 10-го дня от появления сыпи.
Реконвалесценты (выздоравливающие) не опасны для окружающих.
Предметы обихода и обстановки, пищевые продукты в распространении вируса кори из-за малой устойчивости вируса участия не принимают.
Вирус передается через плаценту от матери плоду во время беременности.
Признаки заболевания:
Инкубационный период кори в среднем продолжается около двух недель, колеблется в пределах 7-28 дней. Чаще – 8-11 дней.
Первые признаки заболевания появляются на 8-12 день после заражения и характеризуются лихорадкой, недомоганием, насморком, кашлем, воспалением слизистой глаз. В это время на слизистой оболочке щек появляются белые пятна, окруженные каймой (пятна Филатова Коплика). На 13-14 день за ушами и на щеках появляются высыпания, которые распространяются на все лицо и шею. Сначала она появляется на теле, а затем—на руках и ногах. В период высыпания температура тела поднимается до 390С, нарастают симптомы интоксикации, усиливается насморк, кашель, светобоязнь, ухудшается сон. В течение 3-4х дней сыпь исчезает в той же последовательности, как и появлялась.
Смертельные случаи после развития инфекции связаны с осложнениями кори. По оценкам Всемирной организации здравоохранения. Каждые 15 секунд в мире от коревого энцефалита погибает 1 ребенок, в год погибает более 2 миллионов детей.
Иммунитет:
Перенесенная корь оставляет пожизненный иммунитет. Число повторных случаев заболеваний не превышает 0,5 – 1%.
Осложнения кори:
• Слепота
• Энцефалит (инфекция, приводящая к отеку головного мозга), происходит в 1 из 1000 случаев
• Менингиты, менингоэнцефалиты и полиневриты (в основном наблюдаются у взрослых)
• Инфекции дыхательных путей (пневмония)
• Корь может усугубить течение туберкулеза
• Тяжелая диарея (дегидратация)
• Отит
Корь у беременных женщин ведет к потере плода.
Группы риска
Невакцинированные дети раннего возраста
Взрослые не прошедшие вакцинацию
Невакцинированные беременные женщины
Профилактика
Изоляция больного, находящегося в заразном периоде, обязательна. Госпитализация – избирательная.
Дезинфекция в очагах из-за малой устойчивости вируса вне организма не проводится.
Специфического лечения, направленного на вирус кори, на сегодняшний момент, нет, поэтому необходимо своевременно принять меры профилактики данного заболевания. Единственным безопасным и эффективным средством профилактики является вакцинация.
Плановая иммунизация детей проводится в возрасте 1 год и 6 лет. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.).
Для специфической профилактики кори используют живую коревую вакцину для подкожного введения.
Если прививка не была проведена вовремя или если нет информации о прививках, то она проводится взрослым также в 2 этапа с разницей в 3 месяца. После двукратного введения вакцины иммунитет формируется в 95% случаев.
Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного.
Детям, не привитым против кори (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок), не позднее 5-го дня с момента контакта с больным вводится нормальный иммуноглобулин человека.
В связи со слабой реактогенностью коревой вакцины, поствакцинальные осложнения возникают крайне редко.
Одним из вариантов течения заболевания после вакцинации является митигированная корь – незначительные высыпания без температурной реакции, без осложнений.
Сделайте прививку – это единственный способ защиты от кори.
Источник
