Диагностика язвенного колита у детей
Последнее обновление статьи: 02.04.2018 г.
Язвенный колит, или неспецифический язвенный колит (НЯК) – заболевание кишечника воспалительного характера. В этом состоянии воспаляется внутренняя выстилка толстого кишечника и прямой кишки ребёнка. Это воспаление часто начинается в прямом кишечнике и нижней (сигмовидной) части толстого кишечника. Затем оно прогрессирует на всю ободочную кишку, приводя к эрозиям и язвам, которые могут кровоточить и причинять много боли. Заболевание также может вызывать диарею.р>
Неспецифический язвенный колит у детей – это заболевание хронического течения, требующее пожизненного наблюдения. Некоторые случаи болезни находятся в ремиссии несколько месяцев или лет, когда у ребёнка мало или вообще нет симптомов. Но колит обычно возвращается в течение жизни ребёнка, и не однократно. Тем не менее его можно контролировать путём медикаментозного лечения или даже хирургического вмешательства.
Виды колита
Знание того, где в толстой кишке находится воспаление, помогает врачу решить, какой тип язвенного колита у вашего ребёнка:
- язвенный проктит — воспаление прямой и/или нижней ободочной кишки;
- панколит — воспаление, которое затрагивает весь толстый кишечник;
- дистальный колит — воспаление левой части толстой кишки.
Причины заболевания
Точное происхождение неспецифического язвенного колита неизвестно, однако эксперты называют следующие факторы, которые лежат в основе развития болезни:
- Генетическая предрасположенность. Различные исследования показывают, что у 5 — 20 % детей с этой болезнью есть близкие родственники, такие как родители или братья и сестры, страдающие от подобного состояния. Это показывает, что существует генетическая предрасположенность, хотя специфический ген (гены) ещё не идентифицирован окончательно. Невозможно предсказать, у кого может развиться заболевание.
- Факторы окружающей среды. Исследования, проведённые на бактериях, вирусах и других микроорганизмах, не дали никаких окончательных результатов, и исследователи всё ещё работают над другими возможными факторами.
- Аутоиммунные реакции. Иммунные реакции, которые нарушают целостность кишечного слизистого барьера, могут способствовать появлению НЯК у детей. Могут быть задействованы антитела, направленные против собственных слизистых оболочек кишечника.
Язвенный колит у детей не является инфекционным заболеванием.
Дети с язвенным колитом часто имеют проблемы с иммунной системой. Но медицинские исследования не показали, являются ли эти проблемы причиной или следствием болезни.
Другие факторы, возможно, связанные с язвенным колитом:
- витамины А и Е, считающиеся антиоксидантами, обнаруживаются в низких дозах у 16 % детей во время обострения язвенного колита;
- психологические и психосоциальные стрессовые факторы могут влиять на течение язвенного колита, ускоряя обострения;
- потребление молока может усугубить болезнь.
Симптомы детского неспецифического язвенного колита
При язвенном колите симптомы разнообразны и могут варьироваться от рыхлого стула, вздутого живота и лёгкой боли до сильной боли, потери массы тела и дефекации более восьми раз, иногда с кровью.
Общие симптомы:
- частая дефекация, диарея;
- боль в желудке или спазмы;
- лихорадка;
- вялость или необъяснимая усталость;
- кровь в стуле ребёнка;
- потеря массы тела.
Некоторые дети могут иметь сопутствующие заболевания:
- артрит (воспаление суставов);
- кожные заболевания;
- воспаление глаз;
- анемия или низкий уровень железа;
- камни в почках;
- жёлчные камни;
- воспаление полости рта;
- воспаление печени и жёлчных протоков;
- депрессия;
- тревожное расстройство.
Распространённые осложнения язвенного колита:
- недостаточность усвоения организмом калорий, питательных элементов и витаминов часто могут стать серьёзной проблемой у детей с неспецифическим язвенным колитом. Эти недостатки могут быть вызваны плохой всасываемостью или слишком маленьким количеством калорий, потребляемых ежедневно;
- токсичный мегакалон, или инфекция в толстой кишке, которая может вызвать быстрое расширение кишечника. Это очень серьёзное осложнение, потому что может произойти разрыв кишечника.
Некоторые из сопутствующих проблем могут уменьшиться при лечении основного заболевания у ребёнка, а другие нуждаются в отдельном лечении.
Одной из наиболее важных проблем со здоровьем у детей с язвенным колитом является отсутствие роста или замедленное развитие.
Детство — это время, когда питание оказывает наиболее значительное влияние на рост. Если дети не получают достаточно калорий и питательных элементов, то не будут расти и развиваться в нормальном темпе.
Симптомы язвенного колита иногда выглядят как симптомы других заболеваний.
Важно исключить такие заболевания, как инфекционный колит, аллергический колит и болезнь Крона. Цитомегаловирусная инфекция может имитировать язвенный колит или быть связана с обострением существующего заболевания.
Самое сложное — различить язвенный колит и болезнь Крона, так как последняя первоначально может казаться идентичной язвенному колиту, особенно у маленьких детей. Но сильное проявление воспаления кишечника в конечном итоге приводит к правильному диагнозу. Правда, это может произойти спустя годы после первоначального осмотра.
Необходимо, чтобы симптомы этой проблемы были обнаружены как можно раньше и лечились таким образом, чтобы рост и развитие вашего ребёнка смогли вернуться к норме.
Диагностика
1. Врач должен тщательно осмотреть ребёнка, ознакомиться с историей болезни.
2. Анализы крови для определения наличия анемического состояния или увеличения количества лейкоцитов (признака воспаления) является частью диагностического процесса.
3. Анализ кала. Показывает наличие аномальных бактерий в кишечнике, которые могут вызвать диарею и другие проблемы. Небольшое количество кала собирается и отправляется в лабораторию больницы. Через два или три дня тест покажет, присутствуют ли аномальные бактерии.
4. Образцы стула также могут проверить на скрытую кровь в стуле.
5. Эзофагогастродуоденоскопия (верхняя эндоскопия), также называемая ЭФГДС. Исследование, позволяющее специалисту провести осмотр внутренней части пищевода, желудка и двенадцатиперстной кишки. Тонкая освещенная трубка, называемая эндоскопом, направляется в рот и горло, а затем в пищевод, желудок и двенадцатиперстную кишку. Эндоскоп позволяет специалисту увидеть внутреннюю часть этой области тела, а также вставить инструменты через эндоскоп, чтобы взять образец ткани для биопсии (при необходимости).
6. Колоноскопия. Процедура, при помощи которой специалист просматривает толстый кишечник по всей длине. Часто помогает выявить аномальные наросты, воспаленную ткань, язвы и кровотечение. Процедура подразумевает введение колоноскопа (гибкой освещенной трубки) через прямой кишечник в толстую кишку. Колоноскоп позволяет врачу увидеть изнутри слизистую толстой кишки, взять пробу ткани для дальнейшего исследования и, возможно, лечить некоторые мелкие проблемы, которые обнаружатся в ходе процедуры.
7. Биопсия. Изъятие образца ткани из слизистого слоя толстой кишки для осмотра под микроскопом.
8. Бариевая клизма. Процедура для исследования толстой кишки для выявления аномалий. Барий – это химическая меловая жидкость, используемая для покрытия внутренней стороны кишечника для лучшей его визуализации на рентгене. При помощи клизмы он вводится в прямую кишку. Рентген брюшной полости показывает суженые участки, блокировки и другие проблемы.
Лечение язвенного колита
Специфическое лечение НЯК будет определяться врачом ребёнка на основании следующих показателей:
- возраст ребёнка, состояние здоровья в целом и история заболевания;
- степень заболевания;
- толерантность (приверженность) ребёнка к конкретным препаратам, процедурам;
- ожидания в отношении течения заболевания;
- мнение или предпочтение родителей.
Лечение язвенного колита состоит из нескольких составляющих:
Диета
Нет специальной диеты, рекомендуемой при язвенном колите. Дети могут быть в состоянии управлять незначительными проявлениями своих симптомов, избегая продуктов, которые нарушают работу их кишечника.
Лекарственная терапия
Под этим понятием понимается приём различным лекарственных препаратов, в числе которых аминосалицилаты, кортикостероиды, иммуномодуляторы.
При спазмах в области живота и диарее могут помочь лекарства, которые снимают воспаление в толстом кишечнике. Более серьёзные случаи могут потребовать применения стероидных препаратов, антибиотиков или препаратов, влияющих на иммунную систему организма.
Стационарное лечение в больнице
Дети с язвенным колитом иногда имеют достаточно серьёзные симптомы. В этом случае ребёнок должен находиться под постоянным контролем врачей. Производится госпитализация для коррекции питания, прекращения диареи и кровотечения, восполнения утраченных жидкостей и минеральных солей. Ребёнку может потребоваться специальная диета, парентеральное питание, лекарства или, в некоторых случаях, хирургическое вмешательство.
Вы можете обратиться в районную детскую клиническую больницу (РДКБ) вашего региона для проведения всех необходимых мероприятий.
Вне зависимости от места регистрации, у ребёнка есть возможность записаться на приём в Научный центр здоровья детей Российской Академии Медицинских Наук. Это государственная бюджетная клиника. В учреждении действуют полисы ОМС и добровольного медицинского страхования, а также есть обслуживание на платной основе.
Для бесплатной первой консультации необходимо взять направление в РДКБ по месту постоянной регистрации.
Хирургия
Большинству детей с язвенным колитом не нужно хирургическое вмешательство. Однако 25 — 40 процентам больных в конечном итоге назначают хирургическое вмешательство для удаления толстого кишечника из-за сильного кровотечения, хронической мучительной боли, перфорации толстого кишечника или риска развития раковой опухоли.
Иногда удаление толстой кишки рекомендуется, когда лечение заканчивается неудачей или побочные эффекты от стероидов или других препаратов угрожают здоровью ребёнка.
Существует несколько вариантов хирургического вмешательства, и большинство из них выполняется с использованием минимально инвазивных хирургических методов:
- наиболее распространённой операцией является проктоколлэктомия с илеостомией. При этой операции производится удаление всего толстого и прямого кишечника с созданием небольшого отверстия в брюшной стенке, куда конец нижнего отдела тонкого кишечника и подвздошной кишки подводятся к поверхности кожи, чтобы обеспечить выход продуктов переваривания;
- иногда может выполняться илеоанальный анастомоз (операция вытягивания). Болезненную часть толстой кишки удаляют, а наружные мышцы прямой кишки сохраняются. Подвздошная кишка прикрепляется внутри прямой кишки, образуя сумку или резервуар, который содержит каловые массы. Это позволяет ребёнку опорожняться через анус обычным способом, хотя испражнения могут быть более частыми и водянистыми, чем обычно.
Поддержка
Психосоциальная поддержка является важной частью терапии этого расстройства. Она может включать адекватное обсуждение проявлений болезни и её лечения, психологическое консультирование ребёнка в случае необходимости.
Детей с язвенным колитом следует поощрять к полному участию в соответствующих возрасту мероприятиях. Однако может потребоваться уменьшение активности во время острой формы заболевания.
Как помочь своему ребёнку жить с язвенным колитом?
Дети с этой болезнью нуждаются в длительном уходе. У ребёнка наступают моменты, когда симптомы исчезают (ремиссия). Иногда это может продолжаться месяцы или годы. Но симптомы обычно возвращаются.
Ребёнок должен знать, какие продукты провоцируют появление симптомов, и избегать их употребления. Родители и лечащий врач должны контролировать, сколько малыш получает калорий и питательных элементов.
Важно убедиться, что этого количества достаточно для здорового роста и развития.
Как часто необходимо посещать врача?
Это будет зависеть от отдельного ребёнка, плана лечения на месте и состояния здоровья.
- для ребёнка, который хорошо себя чувствует и не имеет симптомов, врач может назначать приём каждые шесть месяцев;
- для ребёнка на иммунодепрессантах приём назначается каждые три месяца из-за более высокого риска осложнений;
- если ребёнок плохо себя чувствует, врач может рекомендовать ежемесячный визит.
Когда звонить врачу?
При следующих признаках необходимо срочно обращаться за медицинской помощью:
- температура тела превышает 38 градусов по Цельсию;
- увеличилось число ежедневных испражнений;
- появились боли в желудке или спазмы, которые не ослабевают;
- изменилась консистенция стула ребёнка;
- появилась кровь в стуле, или изменилось её количество;
- кровотечение в прямом кишечнике;
- рвота более 3 раз за последние 4 часа;
- рвота, содержащая жёлчь (желтоватая или зелёноватая);
- вздутие живота;
- сильная хроническая усталость;
- сыпь на нижних конечностях;
- болезненность суставов или припухлость;
- красные или опухшие глаза.
Всегда помните, что вы знаете своего ребёнка лучше всех. Обращайте внимание на признаки, присущие язвенному колиту, и, если что-либо волнует, незамедлительно обратитесь к специалисту.
Источник
Неспецифический язвенный колит (НЯК) – тяжелая хроническая патология толстого кишечника воспалительно-дистрофического характера, имеющая непрерывное или рецидивирующее течение и приводящая к развитию местных или системных осложнений.
Процесс локализуется в прямой кишке (язвенный проктит) и распространяется по толстому кишечнику. При поражении слизистой на всем протяжении толстого кишечника говорят о панколите.
Преобладает распространенность заболевания среди населения индустриально развитых стран. За последние 20 лет отмечается рост заболеваемости не только у взрослых, а и у детей всех возрастов.
НЯК может развиваться в любом возрасте детей, составляя от 8 до 15 % общей заболеваемости. Груднички страдают этой патологией редко. В раннем возрасте больше болеют мальчики, а в подростковом болезнь поражает чаще девочек.
Причины

Согласно инфекционной теории, пусковым фактором развития НЯК может стать инфекция, например, перенесенный ребенком сальмонеллез.
Установить точную причину развития НЯК ученым не удалось. Теорий об этиологии болезни много. Среди них наиболее признанными являются:
- Инфекционная: согласно ей, спровоцировать начало НЯК могут:
- бактерии (при таких кишечных инфекциях, как сальмонеллез, дизентерия, коли-инфекция);
- токсины микроорганизмов;
- вирусы (при ОРВИ, скарлатине, гриппе).
- Психогенная: развитие язвенного поражения кишечника провоцируют стрессовые ситуации, психотравмы.
- Иммуногенная: заболевание вызвано недоразвитием или сбоем иммунной системы.
По мнению некоторых специалистов, играет важную роль наследственная предрасположенность – наличие у близких родственников иммунных или аллергических заболеваний.
Не исключают также повреждение слизистой некоторыми ингредиентами пищи, ятрогенным действием некоторых лекарственных препаратов.
При НЯК возникает целая цепочка патологических процессов, самоподдерживающихся в организме: вначале они неспецифические, а затем переходят в аутоиммунные, повреждающие органы-мишени.
Некоторые ученые считают основой развития НЯК знергетическую недостаточность в эпителиальных клетках слизистой кишечника, так как у больных обнаруживается изменившийся состав гликопротеидов (специальных белков).
Классификация
По локализации поражения кишечника выделяют колит:
- дистальный (поражение толстой кишки в конечных отделах);
- левосторонний (процесс локализован в нисходящей толстой кишке и прямой);
- тотальный (толстый кишечник поражен на всем протяжении);
- внекишечные проявления заболевания и осложнения.
Различают формы НЯК у детей:
- непрерывную, при которой полного выздоровления не наступает, достигается лишь период улучшения, сменяющийся обострением;
- рецидивирующую, при которой возможно достижение полной ремиссии, продолжающейся у некоторых детей несколько лет.
Выделяют такие варианты течения язвенного колита:
- молниеносное (фульминантное);
- острое;
- хроническое (волнообразное).
Острое и молниеносное течение характерны для тяжелой формы НЯКа. Причем молниеносное способно привести к летальному исходу за 2-3 недели; к счастью, у детей оно развивается крайне редко.
По степени тяжести НЯК может быть легким, среднетяжелым и тяжелым. Активность процесса может быть минимальной, умеренно выраженной и резко выраженной. Болезнь может быть в фазе обострения или ремиссии.
Симптомы
 основной симптом НЯК — жидкий зловонный стул с частотой до 20 раз в сутки.
основной симптом НЯК — жидкий зловонный стул с частотой до 20 раз в сутки.
Проявления заболевания зависят от формы и течения, степени тяжести колита, возраста детей. Наиболее характерными симптомами НЯК являются понос, примесь крови в испражнениях, боли в животе.
Начало заболевания может быть постепенным или острым, внезапным. Почти у каждого второго ребенка НЯК развивается исподволь. В большинстве случаев стул жидкий и зловонный, с наличием примесей слизи, крови (иногда еще и гноя). Частота стула разная – от 4 до 20 и больше раз за сутки в зависимости от тяжести.
При легкой степени колита в стуле отмечаются прожилки крови, при тяжелой – примесь крови значительная, стул может выглядеть как жидкая кровавая масса. Понос с кровью сопровождается болями в нижних отделах живота (больше слева) или в области пупка. Характерны тенезмы (болезненный акт дефекации), учащение стула в ночное время.
Боли могут распространяться и по всему животу. Они могут носить схваткообразный характер, предшествовать опорожнению кишечника или сопровождать его. Некоторые дети ощущают боли при приеме пищи.
Иногда НЯК начинается с появления жидкого стула без примесей, а кровь и слизь обнаруживаются в кале по прошествии 2-3 месяцев. При тяжело протекающем язвенном колите повышается температура тела в пределах 38 °С, появляются симптомы интоксикации. Иногда ребенку ошибочно ставят диагноз «дизентерия». Обострения болезни расцениваются как хроническая дизентерия, а НЯК диагностируется поздно.
У детей с НЯК отмечается снижение аппетита, выраженная слабость, вздутие живота, анемия, потеря веса. При осмотре отмечается урчание, прощупывается болезненная спазмированная сигмовидная кишка. Печень увеличивается практически у всех детей, иногда отмечается и увеличение селезенки. В редких случаях при этом заболевании возникают запоры. По мере продолжения болезни боли в животе беспокоят реже. Упорный болевой синдром наблюдается при осложненном течении НЯК.
Осложнения
НЯК при длительном течении может приводить к местным и системным осложнениям.
К местным осложнениям относятся:
- Поражение в области ануса и прямой кишки:
- геморрой;
- несостоятельность сфинктера (недержание газов и кала);
- свищи;
- трещины;
- абсцессы.
- Перфорация кишки и последующее развитие перитонита (воспаление серозной оболочки брюшной полости).
- Кишечное кровотечение.
- Стриктура (суженный просвет) толстой кишки за счет рубцевания язв.
- Острая токсическая дилятация (расширение) толстого кишечника.
- Рак толстого кишечника.
У детей местные осложнения развиваются в редких случаях. Наиболее частым при любой форме НЯК является дисбактериоз (нарушение баланса полезной микрофлоры в кишечнике).
Внекишечные, или системные, осложнения отличаются многообразием:
- поражение кожи (пиодермия, рожистое воспаление, трофические язвы, узловатая эритема);
- поражение слизистых (афтозный стоматит);
- гепатит (воспаление ткани печени) и склерозирующий холангит (воспаление желчных путей);
- панкреатит (воспалительный процесс в поджелудочной железе);
- артриты (воспаление суставов, артралгия (боли в суставах));
- пневмония (воспаление легких);
- поражение глаз (эписклерит, увеит – воспаление оболочек глаза);
При осмотре ребенка можно выявить проявления гиповитаминоза и хронической интоксикации:
- бледные, с сероватым оттенком кожные покровы;
- синие круги возле глаз;
- тусклые волосы;
- заеды;
- сухие с трещинами губы;
- ломкость ногтей.
Отмечается также учащение сердцебиений, аритмии, может выслушиваться шум в сердце, часто возникает одышка. При активном гепатите появляется желтушность кожи и слизистых. Ребенок отстает не только в физическом, а и в половом развитии. У девочек-подростков в активной фазе болезни может нарушаться менструальный цикл (возникает вторичная аменорея).
При хроническом процессе угнетается эритропоэз (выработка эритроцитов), что способствует, помимо кровотечений, развитию анемии.
Спустя 8-10 лет от начала болезни повышается риск возникновения злокачественной опухоли в прямой кишке на 0,5-1 % ежегодно.
Диагностика
Врачу приходится дифференцировать НЯК с такими заболеваниями, как болезнь Крона, полипоз кишечника, дивертикулит, целиакия, туберкулез кишечника, опухоль толстой кишки и др.
НЯК диагностируют на основании жалоб ребенка и родителей, результатов осмотра, данных дополнительных методов обследования (инструментальных и лабораторных).
Инструментальные исследования:
- Основным, подтверждающим диагноз НЯК методом является эндоскопический осмотр кишечника (ректороманоскопия, колоноскопия) с проведением прицельной биопсии для гистологического исследования забранного материала.
Слизистая при осмотре легкоранима, отечная. На начальном этапе болезни отмечается покраснение слизистой и контактная кровоточивость, которую называют симптомом «кровавой росы», утолщение складок, несостоятельность сфинктеров.
В последующем выявляется эрозивно-язвенный процесс на слизистой толстой кишки, складчатость исчезает, анатомические изгибы сглажены, усиливается покраснение и отек, просвет кишки превращается в трубку. Могут обнаруживаться псевдополипы и микроабсцессы.
- Рентгенологическое исследование толстого кишечника, или ирригография, проводится по показаниям. Она выявляет нарушение гаустрации (циркулярных выпячиваний стенки ободочной кишки) – деформацию гаустров, асимметрию или полное исчезновение, в результате чего просвет кишки приобретает вид шланга со сглаженными изгибами и толстыми стенками.
Лабораторные исследования:
- общий анализ крови выявляет сниженный гемоглобин и уменьшение количества эритроцитов, увеличенное число лейкоцитов, ускоренную СОЭ;
- биохимический анализ сыворотки крови обнаруживает снижение общего белка и нарушение соотношения его фракций (снижение альбуминов, повышение гамма-глобулинов), положительный С-реактивный белок, сниженный уровень сывороточного железа и изменение электролитного баланса крови;
- анализ кала на копрограмму выявляет повышенное количество эритроцитов и лейкоцитов, непереваренные мышечные волокна, слизь;
- анализ кала на дисбактериоз показывает сниженное количество кишечной палочки, сокращение или полное отсутствие бифидобактерий.
Лечение
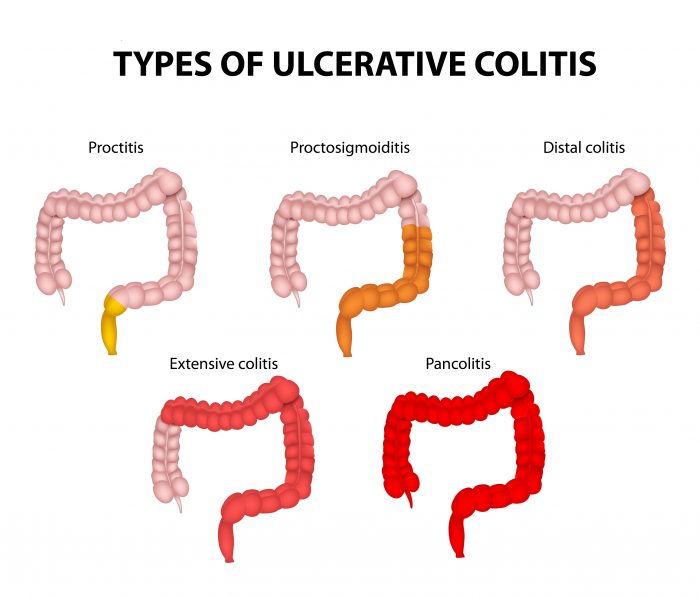 Виды НЯК в зависимости от уровня поражения толстой кишки.
Виды НЯК в зависимости от уровня поражения толстой кишки.
Лечение НЯК приходится проводить в течение длительного времени, иногда несколько лет. Используются консервативные и оперативные методы.
Консервативное лечение должно быть комплексным. Целью проводимой терапии является перевод тяжелой формы болезни в более легкую и достижение длительной ремиссии.
Для эффективности лечения имеют значение:
- соблюдение рекомендуемого диетпитания;
- исключение переохлаждения;
- ограничение нагрузок;
- недопущение инфекционных болезней;
- психоэмоциональный покой без стрессов;
- исключение переутомления.
Так как у детей при НЯК развивается дефицит белка (в связи с потерями крови), снижение массы тела, то диета должна обеспечить организм белками для восполнения его недостачи. Причем 70 % их должны составлять животные белки. Диета рекомендуется в соответствии со столом №4 по Певзнеру.
Оптимальный состав суточного рациона:
- белки – 120-125 г;
- жиры – 55- 60 г;
- углеводы – 200-250 г.
Потребляемая пища должна быть механически щадящей. Поступление белков обеспечат рыбные и мясные блюда (в виде суфле и запеканок), кисломолочные продукты, яйца. У многих детей, страдающих НЯК, развивается пищевая аллергия (чаще всего на коровье молоко). В этих случаях из рациона исключаются все молочные продукты, разрешается только топленое сливочное масло.
Готовить пищу рекомендуется на пару или методом варки на воде или на слабом бульоне (рыбном или мясном). В качестве первого блюда используются слизистые супы. Можно в суп добавлять фрикадельки, отварное мясо, картофель, рис.
Кормить ребенка следует 5-6 раз в день пищей в теплом виде. Из меню нужно исключить продукты, богатые клетчаткой, усиливающие моторику кишечника, газообразование. Запрещены также острые блюда, приправы.
Полезными будут кисели, фруктово-ягодные отвары (из груши, черемухи, айвы, кизила, черники), крепкозаваренный чай (черный, зеленый), так как в них содержатся дубильные и вяжущие вещества. Кофе и какао исключаются.
При стойкой ремиссии в рацион вводится небольшое количество овощей (кабачков, моркови, цветной капусты, брокколи). Исключаются из употребления помидоры, дыни, арбузы, цитрусовые, виноград, земляника. При хорошей переносимости можно давать ребенку запеченные груши и яблоки, ежевику, чернику, гранаты, клюкву. Весьма полезным является сок черноплодной рябины.
На гарнир можно готовить картофель, кашу (пшеничную, рисовую), макароны. Яйца (2-3 в неделю) давать можно в виде омлета (приготовленного на пару) или сваренные всмятку. Разрешается употребление белого хлеба (вчерашней выпечки), галетного печенья. Свежую выпечку, конфеты нужно исключить.
Расширять рацион следует только по согласованию с лечащим врачом. Критерием правильной диеты и эффективности терапии служит прибавление веса тела у ребенка.
Основу медикаментозного лечения НЯК составляют производные 5-аминосалициловой кислоты – Салофальк, Сульфасалазин, Салазопиридазин. Более современным препаратом является Салофальк (Месакол, Месалазин), который можно использовать и местно в виде клизм или свечей. В качестве базисной терапии может применяться длительный курс Салофалька в сочетании с Вобэнзимом. Дозы препаратов и продолжительность курса определяет лечащий врач.
В случае непереносимости этих препаратов и при тяжелом течении болезни с внекишечными проявлениями могут назначаться глюкокортикостероидные препараты (Метипред, Преднизолон, Медрол). При противопоказаниях у ребенка к применению гормональных препаратов могут использоваться цитостатики (Азатиоприн).
Если высевается гнойная микрофлора из кишечника, то назначаются антибактериальные препараты. Для нормализации кишечного дисбиоза применяются бакпрепараты (Бифиформ, Хилак-форте, Бификол и др.).
В качестве симптоматической терапии могут назначаться Смекта, препараты железа, ранозаживляющие средства (местно, в микроклизмах). В лечении могут использоваться фитопрепараты, гомеопатические средства (Коэнзим композитум, Мукоза композитум).
Показаниями для хирургического лечения являются:
- возникшие осложнения (перфорация кишечника, сильное кровотечение, кишечная непроходимость);
- молниеносный НЯК, не реагирующий на проводимую терапию;
- неэффективность консервативного лечения.
Проводится субтотальная резекция толстого кишечника и накладывается илеоректальный анастомоз (соединение тонкого кишечника с прямой кишкой).
Прогноз
Прогноз для полного выздоровления неблагоприятный. У большинства детей удается добиться стойкой ремиссии и предотвратить развитие рецидива в период полового созревания.
Прогноз для жизни зависит от степени тяжести НЯК, течения его и развития осложнений.
Профилактика
Профилактические меры направляются на предотвращение рецидивов болезни. Нужно стараться не допускать заражения ребенка кишечными инфекциями, способными спровоцировать обострение НЯК.
Нельзя принимать медикаменты без врачебного назначения. Специалисты считают, что препараты из группы НПВС способствуют развитию рецидива.
Непременным условием является соблюдение диеты. Детям должен быть обеспечен охранительный режим: они освобождаются от уроков физкультуры, трудового лагеря и других нагрузок. Оптимальным вариантом является обучение на дому. Вакцинация проводится только по эпидемиологическим показаниям (после консультации с иммунологом) ослабленными вакцинами.
Ребенок после выписки из стационара находится на диспансерном учете у детского гастроэнтеролога. При длительности болезни свыше 10 лет показано ежегодное проведение колоноскопии с биопсией для своевременного выявления злокачественного перерождения слизистой кишечника.
Резюме для родителей
Сложно предупредить это тяжелое заболевание, к тому же его точная причина неизвестна. Необходимо стараться исключить установленные учеными провоцирующие возникновение НЯК факторы. В случае развития язвенного колита важно выполнять назначения врача, чтобы добиться длительной ремиссии болезни.
Источник
