Давление низкое камни в почках
Очень часто больные гипертонией замечают, что препараты, которые они принимали много лет, перестали помогать. Вдобавок появились отечность, боль в пояснице, нарушение выделения мочи. Причина этих явлений – нарушения работы почек, вызванные сосудистыми заболеваниями.
При стойком повышенном давлении желательно проверить почки.
Почему при болезнях почек страдают сосуды и что такое порочный почечный круг
Вся кровяная масса, находящаяся в сосудах организма, постоянно фильтруется через почки. Сосуды приносят кровь к почечным структурам, где процеживается ее жидкая часть – плазма. При этом удаляются шлаки, токсины и другие вредные вещества, которые затем выводятся с мочой.
За сутки образуется полтора-два литра урины. Фильтрация плазмы – титанический труд. Не зря на старинных гравюрах почки изображали в виде героев – атлантов. Но при некоторых болезнях этим труженицам становится сложно работать. В результате лишняя жидкость недостаточно хорошо отфильтровывается. Её объем в сосудах повышается и, соответственно, растет давление.
Это нарушение вызывают следующие причины:
- Сосудистые заболевания. При атеросклерозе стенки сосудов становятся плотными и неэластичными. Процесс сопровождается сужением (стенозом) почечных артерий и снижением циркуляции крови. Лишняя плазма вместе с вредными веществами остается в кровяном русле.
- Врожденные сосудистые аномалии. Такое нарушение не всегда проявляется в детском возрасте. Патология часто бывает скомпенсирована организмом и поэтому не диагностируется. С наступлением возрастных изменений сосудистой стенки теряется возможность компенсировать врожденные нарушения и у больного развивается гипертония.
- Нарушение работы почек, вызванное патологией этих органов. В этом случае даже при нормальном кровотоке почечные структуры не могут полноценно пропускать через себя кровь. Это приводит к увеличению объема кровотока и высокому давлению.
- Снижение уровня простагландинов и брадикининов, расширяющих сосудистый просвет. При почечных патологиях их выработка сокращается, сосуды сужаются, а давление повышается.
Чаще всего АД повышается из-за следующих патологий:
- Пиелонефрита – поражения почек, вызванного инфекцией.
- Гломерулонефрита – воспаления, которое провоцируется неправильной работой иммунной системы, по неизвестным пока причинам атакующей ткань почек.
- Гидронефроза – расширения почечных чашечек и лоханок, в которых застаивается урина. При этом заболевании органы, превращенные в мочевые мешочки, не могут полноценно выполнять свою функцию.
Почечные сосуды доставляют кровь, чтобы отфильтровать шлаки и токсины, и питают ей ткани мочевыделительных органов. Поэтому при сосудистых нарушениях мочевыделительная система страдает от ишемии, и больные почки лишаются кислорода.
Атеросклероз и сужение сосудов приводят к уменьшению поступления жидкости в фильтрующую систему и снижению выделения мочи. Организм реагирует на такое состояние, как на обезвоживание. Выделяется гормон ренин, который стимулирует работу надпочечников. Усиливается выработка гормональных веществ, задерживающих в организме воду. В результате кровоток переполняется и давление повышается.
Возникает порочный круг – больные почки не могут фильтровать достаточный объем плазмы и выделять вещества, регулирующие давление. Усилившаяся гипертония ухудшает состояние всего организма, в том числе и системы мочевыделения. Все это еще больше снижает функцию фильтрации.
Симптомы почечного давления: будьте внимательны
При этом заболевании, как при других формах гипертонической болезни, наблюдается высокое артериальное давление. Однако такая патология имеет целый ряд отличительных признаков:
- Почечное давление, в отличие от обычного сосудистого, не вызывает скачков. Оно всегда остается стабильно повышенным и увеличивается только по мере нарастания патологических изменений в почечной ткани и сосудистых стенках.
- Сбить такое АД очень сложно. Обычные сосудосуживающие препараты помогают мало, поскольку не могут повлиять на функцию почек. Приходится принимать сразу несколько лекарств, которые тоже не всегда дают нужный эффект.
- У больных наблюдаются другие нарушения почечной функции – боль в пояснице, отеки, снижение количества мочи, изменения в анализах.
- Повышение АД при нарушении диеты. Показатели давления увеличиваются при употреблении соленых, копченых, острых продуктов и алкоголя.
Почечное давление намного реже вызывает инфаркты и инсульты, но этот тип гипертонии опасен развитием почечной недостаточности. При этом состоянии выделительная функция настолько слаба, что больному приходится проводить гемодиализ – сеансы очищения крови с помощью аппарата «искусственная почка».
Поскольку почечное давление нарастает постепенно, организм успевает к нему привыкнуть и больной не замечает признаков болезни. Однако высокое давление исподволь подтачивает организм, ухудшая состояние органов.
Симптоматика начинает проявляться, когда цифры артериального давления достигают критически высоких значений. К этому времени у больного развиваются осложнения.
Как выглядит почечная гипертония
Стадии почечной гипертонии
Основной симптом болезни – повышение показателей АД свыше 140/90. Отличительная черта почечной гипертонии – различие показателей давления на левой и правой руках.
Различают три стадии гипертонии:
- Легкую, при которой давление держится на уровне 140-159/90-99 мм.рт.ст.
- Умеренную – показатель АД составляет 60-179/100-109 мм рт. ст.
- Тяжелую – артериальное давление находится на уровне 180/110 мм рт. ст.
У больного также наблюдаются:
- Головные боли в области затылка, головокружение, пульсация в висках.
- Боли в области сердца, сердцебиения, аритмия.
- Одышка, чувство нехватки воздуха.
- Тревога, нервное напряжение, раздражительность.
- Слабость, снижение работоспособности, плохое самочувствие.
- Черные точки перед глазами, кровоизлияния в глазные склеры.
- Боли в пояснице, снижение выработки мочи, преобладание ночного диуреза над дневным (никтурия).
- Отечность, особенно сильно выраженная по утрам. При почечной гипертонии отеки начинаются с лица и постепенно распространяются вверх.
- Тошнота, рвота, боль в желудке.
- Покраснение лица.
- Онемение конечностей.
Эти явления при почечной гипертонии менее выражены, чем при классической сосудистой форме, но также негативно сказываются на самочувствии больного.
Диагностика почечной формы болезни
Для постановки диагноза назначают:
- Суточное измерение АД (холтеровское мониторирование). Процедура позволяет подтвердить почечную причину гипертонии. При этой форме болезни давление в течение суток меняется крайне незначительно.
- УЗИ почек, выявляющее различные патологические процессы в органах.
- Анализы на биохимию крови, позволяющие выявить состояние почек. Исследуется уровень липидов, азота, креатинина, мочевины, электролитов.
- Общий анализ крови, в котором часто выявляется анемия, вызванная недостаточностью выработки почечного гормона эритропоэтина, регулирующего образование красных кровяных телец. При воспалительных процессах в почках в анализах обнаруживаются ускоренное СОЭ и повышенное количество лейкоцитов.
- Анализ мочи, в котором выявляются белок, белые и красные кровяные тельца.
Для лечения почечной гипертонии важно сбить давление и устранить болезни почек, вызывающие его повышение. В этом случае можно будет достигнуть хороших результатов и затормозить развитие заболевания.
Добиться успеха гораздо проще на ранних стадиях болезни, поэтому к урологу надо обращаться при первых симптомах почечной гипертонии.
Поделиться ссылкой:
Источник
Повышенное артериальное давление – бич сегодняшнего времени. Заболеванием страдают люди молодого и старшего возраста, но мало кто знает, как почки влияют на давление, а ведь в медицине есть даже специальный термин: почечная гипертензия. Статистика показывает, что каждый 7-й пациент испытывает неприятности именно из-за фильтрационных органов. Именно почечные патологии провоцируют высокий или низкий показатель АД у людей моложе 30 лет.
Как влияют почки на АД?
 Почки и артериальное давление – взаимосвязанные понятия
Почки и артериальное давление – взаимосвязанные понятия
Почки и артериальное давление – взаимосвязанные понятия. Малейшие дисфункции работы органов оказывают негативное воздействие на кровоток. В силу того что органы являются фильтром токсинов, продуктов распада, отведения лишней жидкости, патологические процессы нарушают нормальную работу, а значит, все вредные вещества не убираются из кровотока. Все эти причины проводят к тому, что пациент испытывает низкое или высокое АД.
Важно! Высокое давление – результат скопления в кровотоке большого количества лишней жидкости, низкое – итог обезвоживания. Поэтому одной из рекомендаций для снижения показателя давления является прием диуретиков, выводящих жидкость из организма
Гипертензия вызывается повреждением паренхимы почек или кровеносных сосудов, патологиями сердечнососудистой системы. Причинами развития патологических процессов могут быть любые болезни почек:
- Нефриты, в том числе гломерулонефрит, волчаночный нефрит;
- Гидронефроз;
- Поликистоз;
- Дисплазия почечных артерий.
Также наблюдается связь между аномальным давлением и врожденных обструкциях почечных тканей – в этом случае пациенту поможет лишь оперативное лечение. Почки – орган, принимающий непосредственное участие в поддержке нормального АД. Вырабатывая ряд веществ, оказывающих влияние на сердечный тонус, фильтровальный орган при малейших патологиях даст сбой в сторону повышения или снижения АД.
Важно! Гипертония – состояние, при котором давление крови повышается, показания приборов колеблются от 140/90 мм рт.с
Как отличить почечную гипертонию от сердечной?
 Симптоматика обеих патологий не особо различается, но явное отличие все же есть: почечная гипертония не так часто отягощается кризами, инфарктом, инсультом
Симптоматика обеих патологий не особо различается, но явное отличие все же есть: почечная гипертония не так часто отягощается кризами, инфарктом, инсультом
Симптоматика обеих патологий не особо различается, но явное отличие все же есть: почечная гипертония не так часто отягощается кризами, инфарктом, инсультом. Кроме того, при почечных деструкциях, наблюдается почти моментальная отечность мягких тканей. Проследить низкое или высокое давление поможет признак увеличения или снижения количества мочи. В частности, перед повышением АД, объем урины значительно снижается.
Важно! В случае нарушения функциональности почек, замедляется ток крови к органам, скапливается вода, натрий – все это вызывает отечность. Превышение уровня концентрации ионов натрия в крови приводит к разбуханию стенок сосудов, что обостряет чувствительность последних. Поврежденные рецепты активизируются с выработкой ренина, а преобразовываясь в ангиотезин, следом в альдостерон, вещество значительно повышает сосудистый тонус, сужая просветы. Итог – увеличение давления. Дополнительно проблему отягощает сниженная выработка веществ для снижения тонуса, отчего рецепторы органа раздражаются с нарастающей динамикой. Такой замкнутый круг находится в постоянной подпитке и способствует поддержанию высокого давления у пациента
Любой патологический процесс в почках связан с давлением и вызывает снижение или повышение выработки прессорных (повышающих давление) или депрессорных (понижающих давление) веществ. А вот изменение уровня давления приводит к замедлению кровотока в почке, что и провоцирует неприятную симптоматику у пациента.
Причины повышения давления
 Понижение давления из-за почечных патологий – явление крайне редкое и требующее каждый раз индивидуального обследования у специалиста
Понижение давления из-за почечных патологий – явление крайне редкое и требующее каждый раз индивидуального обследования у специалиста
Понижение давления из-за почечных патологий – явление крайне редкое и требующее каждый раз индивидуального обследования у специалиста. Чаще всего встречается вариант с повышением АД из-за почечных проблем, таких как:
- гиперплазия – это врожденное заболевание, характеризующееся разрастанием стенок почечной артерии;
- коарктации – сужение перешейка артерии;
- артериальной аневризмы;
- атеросклероза сосудов;
- эмболии – закупорки почечной артерии;
- склерозирующего пиелонефрита;
- внешней компрессии почечных артерий.
Гипертония почек различается именно по двум показателям: вазоренальная или же связанная с диффузными (приобретенными) поражениями.
- Вазоренальная патология – самая частая, возникающая даже у малышей (90% случаев). С взрослыми пациентами диагноз подтверждается в 50-60% случаев.
- Диффузная гипертония имеет причину в повреждениях ткани почечных органов. Бывает как врожденная патология в виде: гипоплазии, отсутствия части или полного органа, наличия кист, образований, так и воспалительный процесс – это пиелонефрит, гломерулонефрит.
Важно! Иногда профессионалы обнаруживают смешанный вариант заболевания, при котором деструкции артерий соединены с патологией тканей почек
Нижнее давление – почечное или сердечное?
 Основной и единственный симптом почечной гипертонии – резкий скачок нижнего давления
Основной и единственный симптом почечной гипертонии – резкий скачок нижнего давления
Систолическое и диастолическое (верхнее/нижнее) давление – показатель работы сердечнососудистой системы. Нарушение работы почек может оказать влияние на показатели, но может говорить о заболеваниях сердца. Поэтому требуется тщательная диагностика и обследование, чтобы выявить причину. О нижнем уровне, как о почечном, судят о наличии заболеваний фильтровальных органов.
Важно! Основной и единственный симптом почечной гипертонии – резкий скачок нижнего давления до 150 мм рт.ст. и более. При этом верхний показатель может оставаться в норме. Стандартные цифры такие: нижнее давление (диастолическое) 80, верхнее (систолическое) 120. При подъеме нижней планки выше показаний 120, следует проследить симптомы недомогания (боль, головокружение, рвота, тошнота) и как можно быстрее обратиться к доктору
Никаких особенных симптомов патологии нет. Почки сигнализируют о себе лишь отечностью, как правило, нижних конечностей, некоторым недомоганием, болями в пояснице (разной интенсивности). Но все признаки могут также говорить и о сбоях сердечнососудистой системы.
Верхнее давление — почечное или сердечное?
Систолический показатель АД явно указывает на нарушения в работе сердца и его сосудов. Патологии других органов на эту цифру никак не влияют! Поэтому, разбирая вопрос: верхнее давление – это сердечное или почечное, ответ: сердечное.
От чего давление понижается?
 Нижнее давление с показателями меньше нормы часто вызывается почечной недостаточностью
Нижнее давление с показателями меньше нормы часто вызывается почечной недостаточностью
Если взаимосвязь патологий почек и высокого давления отслежена, следует знать, от чего появляется низкое АД. Пониженное давление не всегда обозначает именно почечные патологии, однако если до этого пациент уже сталкивался с проблемами фильтрационных органов, следует проверить, не показывает ли нижнее давление на почечную дисфункцию.
Важно! Нижнее давление с показателями меньше нормы часто вызывается почечной недостаточностью. При выработке минимального количества гормона ренина, отвечающего за нормализацию кровотока, нижнее давление уменьшается, что является следствием либо уже имеющейся почечной патологии, либо ее динамическим развитием. Отмахиваться от данного показателя нельзя, почечная недостаточность – заболевание, приводящее при нелечении, к фатальному исходу
Что делать при высоком или низком почечном давлении?
 Начать следует с посещения кардиолога, чтобы выявить точную причину повышения АД
Начать следует с посещения кардиолога, чтобы выявить точную причину повышения АД
Начать следует с посещения кардиолога, чтобы выявить точную причину повышения АД. Но еще важнее незамедлительно посетить специалиста, если низкое нижнее давление – малейшее промедление может быть критическим, в этом случае требуется быстрая профессиональная помощь и без вызова «скорой» не обойтись.
Самостоятельно сбивать показатели АД нельзя, если данное лечение не прописано доктором. Дело в неясности причин: понижая или повышая показатель АД самостоятельно, можно окончательно «загубить» почки и добиться развития патологии. Лечение также назначается после предварительного обследования, терапия назначается:
- Хирургическая/операционная при наличии образований, кист, других патологий;
- Медикаментозная в виде таблеток, если причину связывают с недостаточностью или избыточностью выработки ренина;
- Диетотерапия помогает в случаях, когда наблюдается артериальная гипертензия;
- Народные средства и методы. Этой терапией можно пользоваться и в качестве профилактики. Хорошо помогают сборы, отвары и настойки, однако перед приемом все же нужно посоветоваться с доктором.
Важно! Если АД слишком высокое, «скорая» уже в пути, но чуть запаздывает, поможет салфетка, пропитанная яблочным уксусом, приложенная к ступням ног на 7-10 минут. Пациента нужно положить горизонтально, дать теплое питье, сделать теплые ванночки для кистей рук и максимально убрать все стрессовые/раздражающие факторы
Несмотря на принятие мер для нормализации давления, следует избегать резких скачков АД. Употребление лекарственных средств должно назначаться с учетом выраженности почечной патологии: начиная с малых доз переходить к нормальному приему препаратов. Часто перепады давления связывают именно с неумеренным употреблением медикаментов, что также влияет на показатели. Самый яркий эффект дает комплексное лечение: медикаменты, подкрепляемые диетой, правильным образом жизни и подобранным питьевым режимом обеспечат нормальное состояние пациента в течение долгих лет.
Источник

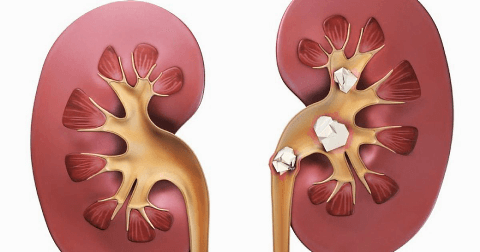
Камни в почках – твердые кристаллообразные отложения, которые состоят из нерастворимых солей, образующихся в человеческом организме при нарушении обмена веществ. Камни могут быть разной величины – одни размером с песчинку, другие от нескольких сантиметров в диаметре. Обычно пациент даже не подозревает об их наличии, пока они не начинают продвигаться к выходу из почки, чем способны причинить сильную боль.
Образование камней в почках (уролитиаз) является наиболее распространенной формой мочекаменной болезни. Заболевание может развиться у человека любого пола и возраста, даже у детей. Однако главная «целевая аудитория» этой патологии – пациенты от 20 до 60 лет. У мужчин камни в почках наблюдаются в 3 раза чаще, чем у женщин, однако у последних эти образования обычно имеют более сложную форму.
Как правило, камни образуются в одной почке. Но в 15-30% случаев патология способна поражать сразу обе почки. Могут образовываться как одиночные камни, так и множественные – иногда их количество доходит до нескольких тысяч.
Виды камней в почках
Камни в почках различаются по форме и составу. По форме они могут быть:
- плоскими;
- округлыми;
- угловатыми;
- коралловидными (имеют размеры почечной лоханки и имитируют ее внутреннюю форму – это наиболее сложная и редкая разновидность заболевания).
В зависимости от состава, встречаются следующие камни:
- Фосфатные. Образуются из солей фосфорной кислоты. Такие камни имеют сероватый цвет и мягкую консистенцию, за счет чего легко крошатся. Могут быть как гладкими, так и шершавыми.
- Цистиновые. Возникают из соединений цистина (серосодержащей аминокислоты). Камни округлой формы, гладкие, мягкие, желтоватого цвета.
- Оксалатные. Образуются из солей щавелевой кислоты. Камни плотные, с сильно шероховатой неровной поверхностью.
- Уратные. Образуются из солей мочевой кислоты. Камни гладкие или слегка шероховатые, плотные.
- Карбонатные. Возникают из солей карбонатной кислоты. С гладкой поверхностью, мягкой консистенцией, бывают разной формы.
- Холестериновые. Возникают на основе холестерина. Имеют черную окраску, мягкую консистенцию, легко крошатся.
- Белковые. Образуются из белка фибрина и солей. Это плоские и мягкие камни, окрашенные в белый цвет.
Карбонатные, холестериновые и белковые образования в чистом виде встречаются редко. Существует еще одна разновидность камней – смешанные. Это значит, что они имеют неоднородную структуру и разный состав на отдельных участках. Чаще всего смешанными являются коралловидные камни.
Причины образования камней в почках
Факторы, провоцирующие образование камней, бывают внутренними и внешними. Внутренними причинами являются:
- генетическая предрасположенность;
- пиелонефрит, уретрит, цистит и другие воспалительные заболевания мочевыделительной системы, имеющие инфекционное происхождение;
- нарушения обмена веществ: гиперпаратиреоз (гиперфункция околощитовидных желез), подагра;
- инфекционные заболевания, не связанные с мочевыводящим трактом (ангина, остеомиелит, фурункулез, сальпингоофорит и т.д.);
- избыток, нехватка или повышенная активность некоторых ферментов в организме;
- заболевания печени и желчевыводящих путей;
- врожденные аномалии почек, мочеточников;
- заболевания ЖКТ (гастрит, панкреатит и т.д.);
- недостаток двигательной активности, обусловленный постельным режимом (вследствие травм, болезней).
К внешним причинам относятся:
- неблагоприятное воздействие окружающей среды;
- особенности почвы, климата, химического состава употребляемой в местности проживания воды (наличие некоторых солей в составе);
- малоподвижный образ жизни;
- вредные условия труда (тяжелая физическая работа, высокие температуры, химические испарения и т.д.);
- злоупотребление пищей, богатой пуринами (азотистыми соединениями, которые преобразуются в человеческом организме в мочевую кислоту): к таким продуктам относятся мясо и субпродукты, рыба (особенно речная), спаржа, цветная капуста, брокколи;
- употребление слишком малого количества жидкости.
Симптомы
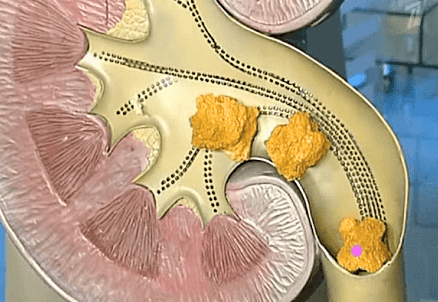
О наличии в почках камней сообщают следующие признаки:
- Боли в области поясницы, в боку или внизу живота (также могут отдавать в паховую область). Неприятные ощущения обычно усиливаются при физических нагрузках, движении, езде по неровным дорогами, а также после употребления жидкости в большом количестве или спиртного. Боли могут быть периодическими или постоянными (в этом случае они периодами усиливаются, затем стихают, но не проходят полностью). Часто встречающаяся разновидность боли при камнях – почечная колика. Приступ длится от нескольких часов до нескольких дней. Схваткообразные боли то нарастают, то спадают, и временами способны быть настолько сильными, что пациент не может сдержать крика.
- Кровь в моче. Урина может быть интенсивно красной или розоватой. А у некоторых пациентов кровь в моче обнаруживается лишь по результатам анализов.
- Задержка мочеиспускания при наличии позывов. Это опасное состояние, при котором необходимо немедленно обратиться к врачу. Оно обусловлено закупоркой мочевых путей камнями. Самостоятельно опорожнить мочевой пузырь пациент неспособен – требуется установка катетера. Задержка мочеиспускания может сопровождаться рвотой, кожным зудом, диареей, судорогами, головной болью, выделением холодного пота, ознобом, лихорадкой.
- Песок в моче.
- Частые позывы к мочеиспусканию.
- Тошнота и/или рвота.
- Помутнение мочи.
- Боли при мочеиспускании.
- Повышение температуры и артериального давления.
Признаки обычно проявляются при запущенном заболевании. На ранних стадиях патология может длительное время протекать бессимптомно. Поэтому важно ежегодно проходить профилактические осмотры у уролога.
Возможные осложнения
При отсутствии лечения при наличии камней в почках могут возникнуть следующие осложнения:
- нарушение оттока мочи вследствие закупорки мочевыводящих путей камнями;
- инфекции органов мочевыделительной системы;
- хронические воспалительные заболевания почек;
- боли, не проходящие при применении консервативных методов лечения;
- острая почечная недостаточность;
- анемия (развивается при регулярном присутствии крови в моче).
Диагностика
Диагностика заболевания осуществляется урологом, который при необходимости направляет пациента к хирургу. Сначала проводятся сбор анамнеза и осмотр пациента. Затем назначаются следующие обязательные исследования:
- общие и биохимические анализы мочи и крови;
- урография (рентгенологическое обследование мочевыводящих путей);
- УЗИ органов мочевыделительной системы.
Дополнительно могут быть назначены:
- компьютерная томография почек (для оценки размеров и плотности камня и состояния окружающих тканей);
- радионуклидное сканирование почек (для оценки функции почек);
- посев мочи на микрофлору (для выявления инфекции в органах мочевыделительной системы).
Лечение

Хирургическое лечение назначается в следующих случаях:
- при неэффективности консервативной терапии;
- при наличии осложнений.
Перед операцией пациенту назначают антибиотики, антиоксиданты и препараты, улучшающие микроциркуляцию крови.
Хирургическое вмешательство может быть:
- малоинвазивным (малотравматичным, операция производится через небольшие проколы или естественные отверстия);
- традиционным (открытое хирургическое вмешательство осуществляется через разрезы).
К малоинвазивным методам относятся:
- Лапароскопические операции. В области поясницы делают маленький надрез (1-2 см), через который в почку вводят специальный инструмент троакар (представляет собой трубку) и зонд. Если камень небольших размеров, его извлекают сразу, если крупный – предварительно дробят.
- Эндоскопические операции. Такое хирургическое лечение проводится через естественные пути или через небольшие проколы с помощью прибора эндоскопа.
К традиционным хирургическим методам относятся:
- Нефролитомия – операция, при которой камень устраняют из лоханки или чашечек почки;
- Уретеролитотомия – хирургическое удаление камня из мочеточника;
- Пиелолитотомия – устранение образования из почечной лоханки.
К традиционным хирургическим методам прибегают, если камень имеет внушительные размеры или у пациента наблюдается почечная недостаточность.
Профилактика
После операции важно принимать профилактические меры. В противном случае камни могут возникнуть повторно. Профилактика включает в себя:
- Употребление достаточного количества воды (1,5-2 л в день). А в жаркую погоду или при активных физических нагрузках рекомендуется пить раз-два в час (по 100-150 мл воды).
- Соблюдение диеты. Разработку рациона должен осуществлять доктор, учитывая состав камней, а также особенности организма и анамнез пациента.
- Ежедневная физическая активность – для улучшения кровотока. Пеших прогулок будет вполне достаточно. Однако они должны быть регулярными и включать в себя не менее 10 000 шагов в день (необязательно проходить такое количество за один раз).
- Ограничение количества употребляемого спиртного (а лучше вообще от него отказаться).
- Сокращение количества употребляемой соли – для уменьшения нагрузки на почки.
- Избегание переохлаждения.
- Отказ от употребления слишком холодных напитков (особенно тех, что содержат дрожжи: квас, пиво).
- Своевременное лечение заболеваний, особенно инфекционных.
- Ежегодная сдача общего анализа мочи.
- Санаторно-курортное лечение. Пациенту, перенесшему операцию по удалению камней из почек, рекомендуется по возможности ежегодно (1-2 раза) посещать курорты с минеральными водами.
Также доктор может назначить лекарственную терапию, направленную на предупреждение повторного образования камней.
Источник
