Что колит под кожу при беременности
Боли в животе в период вынашивания ребенка бывают разного характера: тянущие, ноющие, колющие. И причины у них самые разнообразные, потому-то и не стоит будущим мамам пытаться самим ставить диагноз. Это и в обычном состоянии чревато ошибками, осложнениями, а уж в период беременности способно нанести вред еще и малышу.

Почему при беременности колет живот
Есть категория женщин, которые переносят беременность спокойно, практически без неприятных ощущений, безболезненно. Но это, скорее, исключение: в наши дни отменным физическим и эмоциональным здоровьем могут похвастаться немногие. У большинства будущих мам возникают подобные проблемы: колет низ живота при беременности с разной степенью интенсивности.
Колики, как и боли другого характера, условно подразделяют на две большие группы: вызванные акушерскими причинами и не акушерские. Первые — те, что относятся непосредственно к беременности и дают риски ее благополучию.
Вторая большая группа — боли, вызванные самыми разными отклонениями в состоянии здоровья: естественными, патологическими, связанными с болезнями внутренних органов и нервной системы.
Неопасные колики
Женщина запрограммирована самой природой на рождение детей, и в ее организме предусмотрены соответствующие «настройки опций». В первую очередь — гормональные перемены, у которых весьма ответственная миссия: обеспечить беспроблемное развитие плода, его сохранность. А гормоны воздействуют на связки, сочленения, мышечный аппарат, суставы, делая их более эластичными, растяжимыми.
Матка растет вслед за плодом, вот почему колет живот при беременности: при растяжении тканей, да еще и неравномерном, возникают разные неприятные ощущения. Добавляет проблем и некоторое смещение косточек малого таза, которые также готовятся к вынашиванию и будущим родам.
Если плод крупный, мышцы не особо справляются с его поддержкой, может даже пупочная грыжа развиться. В таких случаях лучше помочь мускулатуре, используя такое простое приспособление как бандаж.
Колет низ живота при беременности
У всего есть своя «оборотная сторона», не обходится без нее и процесс гормональной перестройки при беременности. Прогестерон, который называют главным гормоном беременных, в полной мере защищает плод, помогает мускулатуре матки оставаться спокойной, не напряженной. Но аналогичным образом он влияет и на другие мышцы, в первую очередь, на стенки кишечника. Но для последнего такая «индифферентность» не на пользу: появляются явления застоя пищи, воспалительные процессы, запоры. Отсюда: слева и справа колет живот при беременности, в зависимости от локализации «затора».
Усугубляет ситуацию навязчивое желание женщин в таком положении съесть «что-нибудь этакое», под чем обычно подразумевается какая-то не слишком полезная пища. Слишком потакать своим прихотям в период беременности, значит, создавать дополнительную нагрузку на пищеварительный тракт, и без того функционирующий на пределе возможностей. Лучшей профилактикой проблем с ЖКТ будет здоровый сбалансированный рацион, без перекосов и банального переедания.
Колет живот справа
Источником колющих болей могут стать всевозможные воспалительные процессы в брюшной полости: в печени, желудке, поджелудочной железе, кишечнике, женских половых органах, мочевыводящей системе. Цистит, панкреатит, пиелонефрит, почечные колики, холецистит, киста яичника и ряд других диагнозов сопровождаются болями различной интенсивности, в том числе, и колющими, они часто могут отдавать в правую область живота.
При физической нагрузке, нервных срывах также могут слишком сильно напрягаться мышцы, и как результат, появляться боли.
Боли внизу живота слева и другой локализации
Болевые ощущения локализуются в разных участках брюшной полости: справа и слева, выше пупка и ниже, в центре живота. Заболевания селезенки, проблемы с диафрагмой, даже при воспалении легких боль может иррадиировать в область живота.
Акушерские причины дисфункций
Самое неприятное, что может стать основой возникновения колик — причины акушерского характера, то есть отклонения, способные навредить плоду, а то и стать причиной преждевременного прерывания беременности.
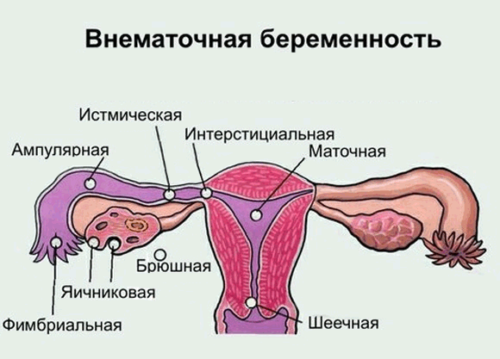
Иногда проблема кроется в характере беременности: она может быть внематочной. То есть после оплодотворения яйцеклетка закрепляется не в положенном месте на стенке матки, а в маточной трубе, в яичнике или ином месте, не предусмотренном природой.
Отслойка плаценты, патология строения шейки матки или ее травма, инфекционное заболевание в данной области также могут вызывать боли колющего характера.
Матка может оказаться в состоянии гипертонуса, тоже болезненного, а главное — способного вызвать угрозу выкидыша. В подобной ситуации без врачебного контроля нельзя обойтись, иначе можно потерять ребенка. Только врач оценит масштаб проблемы и назначит соответствующее лечение, возможно, и в стенах стационара.
Главное: не пропустить тревожные симптомы, отсечь вероятность угрозы выкидыша, а это может сделать лишь врач.
Источник
Появление резких или тянущих колющих болей при беременности становится причиной сильной тревоги у женщины. Боли могут быть абсолютно нормальным физиологическим явлением, вызванным изменениями на фоне беременности, или же оказаться свидетельством грозных патологий, которые развились у беременной женщины. Без помощи доктора установить причину боли во время гестации невозможно. Как только женщина заметила ухудшение самочувствия и боли в любой части живота, ей необходимо обратиться за медицинской помощью. До приезда доктора женщине следует обратить внимание на характер боли, локализацию болевого процесса и другие сопутствующие симптомы. Это поможет доктору правильно составить диагноз.
Колющая боль во время беременности — физиологические причины
После зачатия в женском организме происходят грандиозные изменения, вызывающие незначительную боль в животе. Она носит кратковременный характер и женщина отмечает легкое покалывание внизу живота.
Колющий болевой синдром, который возникает из-за физиологических изменений в гестационном периоде, может вызываться такими факторами:
- Повышенное газообразование. Начиная со второго триместра растущая матка начинает давить на близлежащие органы и кишечник. Это приводит к нарушению пищеварения и повышенному газообразованию. Женщина начинает ощущать периодические, но кратковременные колющие боли в пупке при беременности, которые вызваны отхождением газов. Выполнение правил правильного питания и режима дня позволяют женщине подавить метеоризм и улучшить самочувствие.
- Рост матки. Ближе к третьему триместру матка настолько увеличивается в размерах, что начинает сдавливать все внутренние органы. На 38 неделе гестации дно матки достигает уровня десятого ребра. Такой интенсивный рост сопровождается смещением органов, что приводит к частому развитию болевого синдрома разной интенсивности.
- Лобковый симфизит. Нарушение функционирования связочного аппарата часто сопровождается воспалительным процессом в костном каркасе таза, а именно расхождением и воспалением лобной кости. Данная патология называется симфизит. Женщине становится трудно передвигаться, нагибаться, приседать. Все ее движения сопровождаются интенсивной колющей болью в промежности при беременности. Хотя незначительное расхождение костного каркаса лонного сочленения считается вариантом нормы при беременности, данное явление должен наблюдать врач. В некоторых случаях растяжение связок становится критическим, они рвутся, и состояние женщины резко ухудшается. Поэтому любая боль в проекции лобка — повод незамедлительно обратиться к доктору.
- Тенезмы. По причине раздражения нервных волокон кишечника возникают ложные позывы в туалет. В момент самопроизвольного сокращения кишечника могут ощущаться колющие боли в боках при беременности.
- Имплантация эмбриона. После оплодотворения яйцеклетка отправляется в матку. Там зародыш внедряется в эндометрий и продолжает свое развитие. Процесс имплантации часто сопровождается скудными влагалищными выделениями и легкими колющими болями при беременности на ранних сроках. Данное явление должно произойти до 6 недели гестации.
- Запоры. Проблемы с актом дефекации — очень частое явление среди беременных дам. У подавляющего числа будущих рожениц стул задерживается на 2-3 дня и даже больше. Задержка каловых масс в кишечнике вызывает существенный дискомфорт в кишечнике и колющие боли внизу живота при беременности. Для нормализации пищеварения женщине необходимо употреблять больше продуктов со слабительным действием, например, чернослив, курагу, свеклу. Если с помощью пересмотра меню решить проблему не удается, женщине нужно обратиться к доктору, который выпишет слабительное средство.

Колющие боли в животе при беременности как признак патологии
Кроме физиологических колющих болей, в гестационном периоде могут возникать боли патологической природы. Целый ряд различных заболеваний может сопровождаться колющей болью в животе, поэтому важно сразу же обращать внимание на тревожные симптомы.
Колющие боли при внематочной беременности
Когда гестация начинается аномально, эмбрион закрепляется вне маточного пространства. В норме оплодотворение яйцеклетки происходит в одной из фаллопиевых труб, после чего зигота отправляется в матку и там имплантируется в эндометрий. Если процесс нарушается, эмбрион начинает свое развитие не в матке, а в любой точке на пути к ней, например, в фаллопиевой трубе, брюшной полости, в полости половых желез или же маточном роге.
Патологическое расположение эмбриона проявляется не сразу. Поначалу женщина ощущает симптомы беременности. Только на 5-6 неделе возникают характерные признаки – кровяные выделения, схваткообразная, колющая боль в матке при беременности. Постепенно боль усиливается, особенно в момент дефекации, развиваются симптомы интоксикации, без хирургического удаления зародыша происходит разрыв фаллопиевой трубы, и у женщины развивается шок.
Диагностируют внематочную гестацию методом УЗИ и проведением анализа на ХГЧ. В случае подтверждения патологии, плодное яйцо удаляют хирургическим методом.
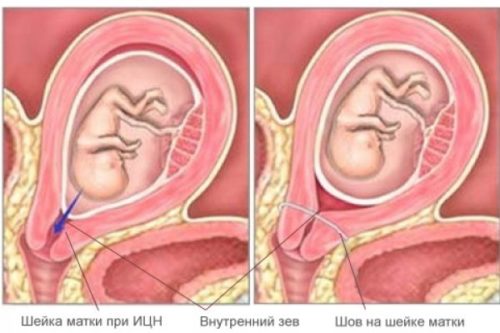
Колющие боли при истмико-цервикальной недостаточности (ИЦН)
Если нарушается мышечная функция зева матки, возникает ИЦН, и плод не может полноценно удерживаться в полости матки. У женщины появляется чувство сдавливания внизу живота, слизисто-кровяные выделения, колющие боли при беременности во втором триместре. Боль может концентрироваться в области лобка, поясницы.
Патология является опасной и может приводить к выкидышу. К счастью, ее удается легко диагностировать на плановом УЗИ, в ходе которого отчетливо видно укорочение шейки матки.
Лечение ИЦН заключается в строгом постельном режиме, полном ограничении физических нагрузок, исключении стрессов. В тяжелых случаях женщине устанавливают пессарий на шейку матки — устройство, предотвращающее выпадение плода из матки.
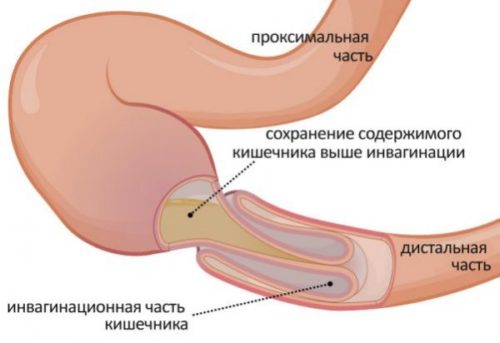
Колющие боли во время беременности при кишечной непроходимости
Резкая колющая боль при беременности бывает при илеусе (непроходимости кишечника). Вызвать данное осложнение могут различные органические патологии кишечника (опухоли, спайки) или его механическое сдавливание маткой.
Независимо от причины развития, кишечная непроходимость приводит к перекрытию дороги, по которой проходят каловые массы. У женщин, склонных к запорам, илеус возникает в несколько раз чаще.
Кишечная непроходимость чаще наблюдается во втором и третьем триместрах и проявляется такими симптомами:
- Колющие боли слева при беременности, которые сопровождаются распирающим чувством в толстом кишечнике. Приступы повторяются часто, их продолжительность 10-12 минут.
- Отсутствие дефекации. Запор может длиться несколько дней, при этом газы задерживаются, живот вздутый и болезненный, присутствует тошнота.
- Асимметрия живота. Большая каловая пробка может выпячиваться, и брюшная полость выглядит неравномерной.
- Рвота. Отсутствие дефекации в течение нескольких дней вызывает интоксикацию женского организма. Возникает тошнота, упорная рвота, приступы головной боли.
Внимание! При несвоевременном устранении кишечной непроходимости риск гибели плода достигает 65%.
В большинстве случаев илеус устраняется путем резекции поврежденного сегмента кишечника. Также проводится восстановление кишечной проходимости при помощи назогастрального зонда. В любом случае, женщина нуждается в госпитализации и оперативном вмешательстве.
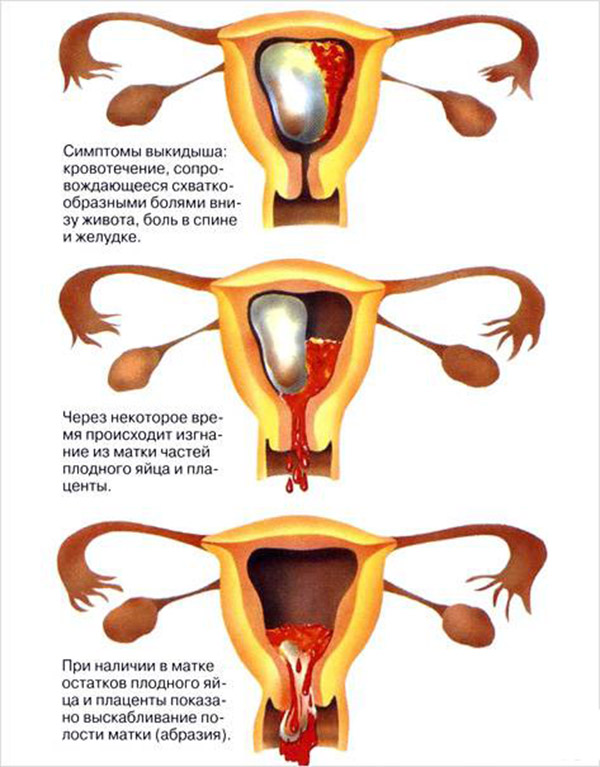
Колющие боли у беременной женщины при выкидыше
Самой расхожей причиной боли внизу живота в гестационном периоде является начинающийся выкидыш на сроке до 28 недели. Опасность ситуации в том, что преждевременное рождение малыша не позволяет ему остаться в живых, поскольку срок беременности слишком мал.
На заметку! Чаще всего выкидыш случается на сроке 5-7 недель, когда не происходит правильная имплантации плодного яйца, и оно покидает женский организм вместе с менструацией.
Боль при выкидыше меняется по мере прогрессирования выкидыша, который проходит несколько стадий:
- Угроза выкидыша — присутствуют колющие боли, сконцентрированные в нижней части лобка. Нередко боль сопровождается скудными выделениями алого цвета.
- Начавшийся выкидыш вызывает боль в виде схваток, колющих болей во влагалище при беременности. Выделения становятся более интенсивными, повышается температура тела.
- Выкидыш в ходу протекает на фоне острой схваткообразной боли, обильным кровотечением, жаром тела.
- Полный самопроизвольный аборт — это состояние с болью режущего характера, скудными выделениями, плохим самочувствием.
Терапия при самопроизвольном аборте подбирается с учетом тяжести состояния пациентки. При угрозе все усилия направлены на остановку отторжения плода и поддержание его жизнедеятельности. Женщине назначается постельный режим в условиях стационара, гормонотерапия прогестероном, внутривенное введение спазмолитиков.
Если выкидыш уже начался или свершился, женщине проводят оперативное неинвазивное вмешательство по удалению остатков погибшего плода. Применяют метод вакуумной аспирации или классический кюретаж. В дальнейшем женщине проводят антибиотикотерапию и вводят препараты для сокращения тела матки.
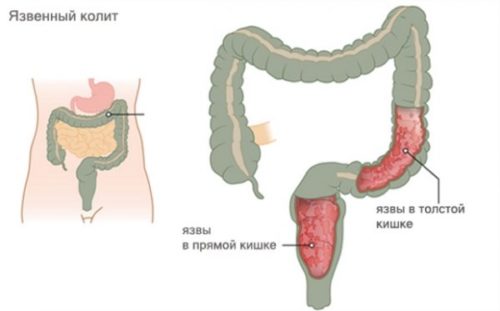
Болевой синдром при язвенном колите
Хронический воспалительный процесс в толстом кишечнике именуют язвенным колитом. Болезнь сопровождается резкими болями в животе, нарушением пищеварения, проблемами со стулом.
Наиболее вероятной причиной патологии у беременной женщины можно назвать аутоиммунные нарушения и генетическую предпосылку.
Лидирующими симптомами язвенного колита являются:
- Длительная колющая боль внизу слева и справа при беременности, которая усугубляется после трапезы.
- Рецидивирующий запор или устойчивая диарея.
- Тенезмы.
- Головные боли.
- Нарушение аппетита.
- Жар до 38°C.
Лечение язвенного колита зависит от причины его развития.
- Если изъязвление кишечника вызвала инфекция, назначаются антибиотики.
- Для заживления эрозий прописывают Месалазин.
- Важной частью лечения является диета, которая исключает из рациона острое, жареное, жирное.
- Для купирования аутоиммунного колита назначают Дексаметазон или же Преднизолон. Но во время беременности прием этих препаратов не приветствуется.

Резкие колющие боли при остром аппендиците во время беременности
Аппендицит — патология, которая требует максимально быстрого хирургического вмешательства. Острый аппендицит чаще всего возникает во второй половине гестации и проявляется сильными колющими болями справа при беременности. Но чем больше срок беременности, тем выше смещается эпицентр боли, поскольку червеобразный отросток по мере роста матки поднимается вверх и ближе к концу беременности достигает уровня реберных дуг.
Лечение аппендицита заключается в его хирургическом удалении и проведении антибиотикотерапии.

Колющие боли при андексите во время беременности
Колющие боли в яичнике при беременности могут быть вызваны его воспалением. Поразить яичник могут любые половые инфекции, например, хламидиоз, уреаплазмоз, гонорея.
Воспаление в яичнике доставляет женщине сильный дискомфорт, боль охватывает матку, пораженный яичник, поясницу. У женщины повышается температура, она чувствует недомогание.
Лечение андексита состоит во введении антибиотика, к которому чувствителен возбудитель болезни. Женщина проходит лечение в стационаре с соблюдением строгого постельного режима.
Боли в животе у беременных женщин — явление, которое может стать ранним признаком грозной патологии. Но в большинстве случаев колющая боль оказывается обычным физиологическим процессом. В любом случае, появившаяся боль должна насторожить женщину и заставить ее посетить акушера-гинеколога.
Источник
Воспаление, развивающееся в толстой кишке, имеет название колит. Довольно сложно определить колит при беременности. Обусловлено это тем, что как раз-таки в данный период симптомы патологии напоминают признаки синдрома раздраженного кишечника, нуждающегося в совсем других методах лечения. Поэтому важно точно диагностировать заболевание.
Описание болезни
Колит является патологией пищеварительной системы, при которой воспаляется толстая кишка. Изредка воспалительный процесс появляется как самостоятельный недуг. Однако чаще всего болезнь квалифицируется поражением еще и тонкой кишки.
Колит бывает 2 видов:
- Острый – человека мучает постоянное урчание в животе, спазмирование в кишечнике, диарея, потеря аппетита.
- Хронический – течение недуга медленное, появляется в основном после острого. Симптомы вялые, поэтому отличается усугублениями и ремиссиями.
При пальпации беременная чувствует болевые ощущения за брюшной стенкой, основывающиеся над толстой кишкой. Колит, образовавшийся у будущей мамы, может быть вызван различными проблемами. Возбудителем способны являться инфекционные патологии, грибки, вирусы. Иногда виновников становится простая аллергическая реакция.
Причины
Причиной колита могут являться:
- перенесенная бактериальная инфекция: кишечная палочка, энтерококки, сальмонеллы, шигеллы, другое; возникает это из-за резкого снижения иммунитета;
- вирусная инфекция: аденовирус, ротавирус;
- прием некоторых лекарств (антибиотики, противовоспалительные, нестероидные, слабительные);
- воздействие на организм радиации;
- хронические патологии желчевыводящих путей, печени;
- неправильное питание (острая, жареная, жирная еда, диеты);
- паразиты, глисты;
- дисбактериоз кишечника;
- геморрой и анальные трещины;
- определенные факторы, приводящие к образованию неспецифическому язвенному колиту;
- нарушенное кровообращение в кишке, вызванное давлением на нее повышенной в размере матки;
- аллергия;
- стрессы, сильные физические нагрузки.
Факторы, провоцирующие колит во время беременности, с самого начала приводят к понижению резистентности организма к любым воспалениям.
Симптомы
Первые симптомы колита – боль (в животе, кишке, кишечнике). Зачастую неблагоприятный признак у беременных появляется в области пупа, подвздошной зоны.
Когда колит прогрессирует без каких-либо симптомов, возможна режущая, острая боль. Хроническая форма заболевания подразумевает постоянную ноющую боль в патологическом районе, которая при резком повороте тела, в момент опорожнения усиливается.
Очень часто колит сопровождается воспалением тонкой, толстой кишки одновременно.
Тогда появляются дополнительные симптомы:
- тошнота, чувство изжоги;
- болит живот;
- недомогание, слабость;
- метеоризм;
- интенсивная боль в желудке;
- постоянная перемена настроения;
- повышенное брожение в кишечнике.
Еще одним частым симптомом у беременных женщин при колите является расстройство стула. Когда заболевание проходит в острой форме, у человека – диарея. Частота опорожнения – до 15 раз на день. После такого может возникнуть обезвоживание организма, что неблагоприятно воздействует на состояние здоровья будущей мамы, малыша. В фекалиях отмечается слизь, зеленые каловые массы, кровь, с резким, зловонным запахом.
А вот хронический колит сопрягается затрудненной дефекацией – запорами. После опорожнения возникает чувство недостаточного очищения кишечника. Когда на протяжении заболевания развивается инфекция, температура тела увеличивается.
Диагностика
Когда беременная женщина обращается к врачу, специалист расспрашивает об имеющихся признаках, как долго они длятся, перешло ли заболевание в хроническую форму.
Затем врач направляет на:
- сдачу анализа крови – разрешает установить присутствие воспаления в организме, анемию;
- анализ кала на бактериологическое изучение.
При хроническом колите беременной производят эндоскопию. И важно отметить, что рентгенографию в момент вынашивания ребенка строго запрещено проводить.
Лечение
Терапевтические мероприятия колита в момент беременности заключаются в применении медикаментозных препаратов и выполнении определенной диеты.
Медикаментозное лечение
Поскольку в период беременности большинство препаратов противопоказано, врач по итогам анализов определяет состояние женщины.
В основном колит можно вылечить, принимая лекарства:
- антибактериальные (Ампициллин, Цефазолин) – назначаются врачом в крайних случаях;
- сорбенты (Полисорб, Смекта) – очищают организм от вредных токсинов;
- про-, пребиотики (Хилак Форте, Бифиформ) – нормализуют микрофлору кишечника;
- обволакивающие (Гевискон, Гастал) – при дискомфорте в ЖКТ, снимают боль, снижают избыток соляной кислоты;
- слабительные (глицериновые свечи) – при сильных запорах;
- спазмолитики (Дротаверин, Но-шпа) – убирают интенсивную боль и спазм в эпигастральной области при колите;
- устранить геморрой у беременной поможет Натальсид.
После применения лекарств женщине с колитом становится легче, здоровью ее и малыша ничего не угрожает. Главное, не лечить заболевание самостоятельно, чтобы не привести к неблагоприятным последствиям. Также следует строго выполнять рекомендации врача и соблюдать назначенную дозировку.
Диета
Кроме вышеперечисленных лекарственных средств, при колите понадобится лечебная диета и соблюдение беременной правильного режима дня. Также важно проводить прогулки на свежем воздухе и побольше отдыхать, исключить физические нагрузки.
Диетическое питание и правила приема пищи, назначающиеся страдающим колитом:
- еду принимать отварную или паровую. Исключить холодную, горячую, употреблять только в теплом виде;
- питание должно быть с высоким содержанием клетчатки. Ограничить прием углеводов, жиров, а также грубых пищевых волокон;
- ежедневно следует кушать белок, присутствующий в рыбе, мясе, бобовых продуктах, яйцах;
- полностью исключаются копченые, острые блюда, жареные, кислые, соленые;
- ягоды, фрукты стоит ограничивать, поскольку они провоцируют лишнюю нагрузку на систему пищеварения;
- в момент лечения нельзя есть сладости, не употреблять мучные изделия, хлеб, шоколад, конфеты и прочее;
- молочная продукция относится к трудноперевариваемым продуктам, провоцирует брожение в кишечнике, поэтому вычеркивается из рациона. Вместо молока, можно принимать простоквашу, домашний кефир, йогурт;
- постоянный прием продуктов с высоким содержанием микроэлементов, витамин, позволит быстрее справиться с заболеванием у беременной женщины.
Очень важно соблюдать питьевой режим, в день следует употреблять до 2 л воды. Можно пить компоты, морсы, некрепкий чай, негазированную минеральную воду. А вот соки не рекомендуются.
Другие методы лечения
Дополнительными способами терапии являются:
- При хронической форме колита врач может направить на физиопроцедуры, производить их нужно лишь в период ремиссии. В случае острого развития болезни они строго запрещены.
- При сложных болезненных процессах возможно хирургическое вмешательство, однако манипуляция опасна для плода.
- Вспомогательным лечением могут быть народные рецепты, также назначенные специалистом:
- можно применять мумие – средство оказывает обезболивающий, противовоспалительный, возобновляющий ткани, эффект;
- для приготовления 1 таблетку мумие разбавляют в 1 стакане жидкости, тщательно перемешать, выпить;
- употреблять средство 2 раза в день на протяжении недели. Лекарство угнетает микрофлору кишечника, поэтому наряду с ним используются пробиотики.
- Чтобы заживить побыстрее слизистую кишечника, рекомендуются клизмы с дополнением облепихового масла. Только в начале и конце беременности они небезопасны.
Колит при беременности не опасен для плода, если соблюдать все предписания специалиста и правила питания. Поэтому при данном диагнозе женщина сможет выносить и родить здорового крепыша без патологий. Запущенный колит способен усугубить состояние будущей матери или привести к таким осложнениям, как язва, болезнь Крона. Поэтому важно вовремя устранять запоры, поносы, избегать стрессов и эмоциональных потрясений, чтобы не допустить развития колита у беременной.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу
Источник
