Боли при левостороннем колите
Автор Хусаинов Руслан Халилович На чтение 6 мин. Опубликовано 19.11.2017 15:18
Обновлено 19.11.2017 15:19
Левосторонний колит — это тип колита, вызывающего воспаление толстой кишки, поражая левую сторону кишечника. Левосторонний колит имеет некоторые специфические симптомы и осложнения, в связи с этим необходимо поставить правильный диагноз, чтобы избежать путаницы с другими заболеваниями.
Левосторонний колит вызван необычной реакцией иммунной системы организма, приводящей к воспалению толстого кишечника. Это воспаление приводит к небольшим язвам в слизистой толстой кишки. Левосторонний колит — это хроническое заболевание, от которого в настоящее время нет препаратов.
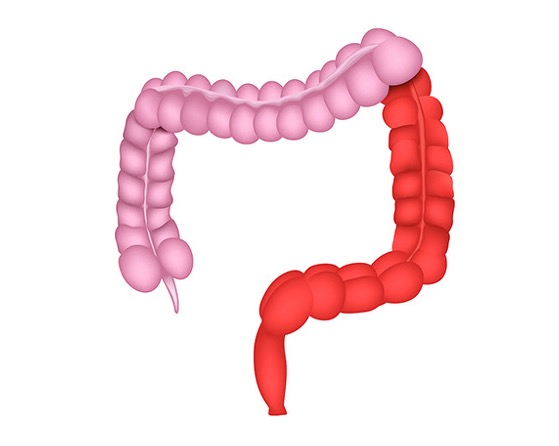 Фото: Википедия
Фото: Википедия
Причины и факторы риска
Нет точной причины левостороннего колита, но есть много гипотез, почему он возникает. Некоторые исследователи считают, что язвенный колит является аутоиммунным расстройством, которое направлено на пищеварительную систему.
Врачи знают, что существует много различных факторов риска левостороннего колита:
- наличие в анамнезе воспаления и использования антибиотиков;
- наличие в семейном анамнезе язвенного колита или других расстройств пищеварения;
- проживание в развитой стране;
- проживание дальше от экватора.
Эти факторы риска не являются причинами язвенного колита, но означают, что у людей с этими факторами чаще развивается данное состояние.
Симптомы левостороннего колита
Симптомы левостороннего колита очень похожи на различные виды воспалительного колита. Хроническая диарея является наиболее распространенным симптомом левостороннего колита. Многие люди также жалуются на ощущение постоянной необходимости сходить в туалет. Это ощущение называется тенезмы и вызвано раздражением и воспалением в прямой кишке.
Другие симптомы язвенного колита включают:
- потерю веса;
- обезвоживание, вызванное диареей;
- лихорадку;
- боли в животе;
- ректальные спазмы;
- запор.
Стул может иметь кровь, которая является признаком повреждения толстой кишки.
Диагностика левостороннего колита
Правильная диагностика левостороннего колита является важнейшим шагом в лечении. Врачи назначают эндоскопию, чтобы получить изображение толстой кишки, которое поможет врачам найти признаки воспаления, такие как покраснение, отек и другие визуальные изменения.
Лечение левостороннего колита
Лечение левостороннего колита будет зависеть от нескольких факторов: тяжести симптомов и как человек реагирует на препараты.
Лекарственные средства в настоящее время являются первой линией лечения колита. В зависимости от диагноза и тяжести симптомов врачи назначают один или несколько препаратов для лечения левостороннего колита.
Одним из самых распространенных и эффективных препаратов является 5-аминосалициловая кислота (5-АСК). Его можно принимать перорально, с клизмой или местно. 5-АСК уменьшает воспаление толстой кишки. Недавние исследования отметили, что местное применение 5-АСК может быть более эффективным, чем другие методы. Эти методы лечения вызывают ремиссию в 72% случаев. Исследователи также отметили, что сочетание перорального и местного применения помогают уменьшить симптомы.
В то время как 5-АСК помогает в большинстве случаев, некоторые люди не реагируют на данный препарат. В этих случаях врачи назначают кортикостероиды, чтобы справиться с воспалением. Кортикостероиды часто используют вместе с 5-АСК для лучшего эффекта.
В случаях, когда и 5-АСК и кортикостероиды не помогают, врачи могут порекомендовать иммунодепрессанты. Эти препараты направлены на белки иммунной системы, которые вызывают воспаление при воспалительном колите.
Тяжелые случаи колита могут потребовать госпитализации. В клинике человек получает внутривенные препараты и стероиды для снижения симптомов. В редких случаях врачи могут рекомендовать удаление части толстой кишки. Это обычно связано с тяжелым повреждением, воспалением или кровотечением в пораженной области.
Осложнения левостороннего колита
Левосторонний колит может вызвать осложнения, в том числе токсический мегаколон и анемию.
Токсический мегаколон является частым осложнением воспалительного заболевания кишечника и вызывает расширение толстого кишечника. Симптомы включают боль в животе, лихорадку, обезвоживание и недоедание. Токсический мегаколон может вызвать повреждение толстой кишки. Состояние обычно лечится препаратами, внутривенными вливаниями, а иногда применяют оперативное лечение.
Анемия может быть еще одним осложнением левостороннего колита. Потеря крови при воспаленном кишечнике может привести к анемии. При лечении используют препараты железа или переливание крови.
Многие люди используют диетическое питание и изменение образа жизни, чтобы уменьшить симптомы левостороннего колита. Необходимо провести больше исследований, чтобы найти естественные методы, которые эффективны при симптомах язвенного колита. Например, пробиотики могут уменьшить симптомы колита, но не должны рассматриваться как самостоятельное лечение. Существуют также доказательства того, что людям с колитом может помочь иглоукалывание.
Другие натуральные добавки и пищевые продукты, которые могут помочь при язвенном колите:
- Омега-3 жирные кислоты;
- пробиотики;
- куркума;
- фолаты и продукты богатые фолиевой кислотой.
Диета с высоким содержанием клетчатки и низким содержанием рафинированных углеводов может облегчить воспаление в толстой кишке.
Другие виды колита
Левосторонний колит может вызывать симптомы, аналогичные другим формам колита. Важно понимать разницу между типами колитов и как они влияют на человека.
Язвенный проктит
Язвенный проктит иногда рассматривается как первоначальная форма для всех видов язвенного колита. У людей, у которых развиваются язвенные колиты, обычно ставится первый диагноз — язвенный проктит. Симптомы язвенного проктита, как правило, легкие и вызывают несколько осложнений.
Хронический колит
В отличие от левостороннего колита, общий колит поражает всю толстую кишку. Это часто вызывает сильные боли в животе, хронический понос и потерю веса. Общий колит приводит к обширному кровотечению и к токсическому мегаколону.
Проктосигмоидит
Проктосигмоидит влияет на прямую кишку и сигмовидную кишку. Проктосигмоидит часто вызывает кровавый понос и постоянное чувство, что надо сходить в туалет. Также распространены умеренные боли и спазмы в животе.
Исследователям еще многое предстоит узнать о язвенном колите. Пока нет лечения для этого состояния. Обращение к врачу — это лучший способ создать эффективный план лечения и снизить риск осложнений.
Литература
- Adams, S. M., & Bornemann, P. H. (2013, May 15). Ulcerative Colitis. American Family Physician, 87(10), 699–705. https://www.aafp.org/afp/2013/0515/p699.html
- Khalili H. et al. Physical activity and risk of inflammatory bowel disease: prospective study from the Nurses’ Health Study cohorts //Bmj. – 2013. – Т. 347. – С. f6633.
- Bressler B. et al. Clinical practice guidelines for the medical management of nonhospitalized ulcerative colitis: the Toronto consensus //Gastroenterology. – 2015. – Т. 148. – №. 5. – С. 1035-1058. e3.
- Fedorak R. N. Probiotics in the management of ulcerative colitis //Gastroenterology & hepatology. – 2010. – Т. 6. – №. 11. – С. 688.
- Koutroubakis I. E. Recent advances in the management of distal ulcerative colitis //World journal of gastrointestinal pharmacology and therapeutics. – 2010. – Т. 1. – №. 2. – С. 43.
- Panaccione R. et al. Treatment algorithms to maximize remission and minimize corticosteroid dependence in patients with inflammatory bowel disease //Alimentary pharmacology & therapeutics. – 2008. – Т. 28. – №. 6. – С. 674-688.
Источник
Колитом называется воспаление слизистой оболочки толстой кишки. Существует множество причин его возникновения, включая инфекцию, аутоиммунный процесс, нарушение кровоснабжения. При длительном и хроническом течении симптомы колита существенно нарушают качество жизни пациента. Лечение зависит от причины заболевания, может включать антибиотики, гастропротекторы, спазмолитики и другие препараты. Большая роль отводится адекватно подобранной диете.
Классификация
По течению колиты бывают острыми и хроническими. В первом случае симптомы появляются внезапно, быстро нарастают. При хроническом варианте течение болезни длительное, с периодами ремиссий и обострений.
Существует много различных форм колита, в том числе:
- неспецифический язвенный;
- ишемический;
- инфекционный;
- лекарственный;
- спастический;
- атипичный и др.
Воспалительный процесс может распространяться на всю толстую кишку (панколит) или локализоваться в её отделе (тифлит, сигмоидит, трансверзит, проктит).
Причины
Наиболее частая причина колита — инфекционные патогены (бактерии, вирусы, грибы), проникающие в толстый кишечник вместе с едой. Воспалительный процесс могут спровоцировать следующие бактерии:
- кампилобактерии;
- шигеллы;
- кишечная палочка;
- иерсиния;
- сальмонелла и др.

Бактерия Clostridium difficile – причина опасного псевдомембранозного колита
Иногда причиной колита становится бактерия Clostridium difficile. Обычно воспаление такого рода развивается после приема антибиотиков или госпитализации. Другое название данного заболевания — псевдомембранозный колит. Это связано с тем, что клостридии образуют на поверхности слизистой фибринозную плёнку.
Другие причины воспаления толстого кишечника:
- аутоиммунный процесс (болезнь Крона, язвенный колит);
- нарушение кровоснабжения кишечной стенки (ишемия);
- аномалии развития ЖКТ;
- аллергические реакции;
- инвазия коллагена и лимфоцитов (микроскопический колит).
У детей младше 1 года колит часто обусловлен аллергией на коровье или соевое молоко. Иногда заболевание возникает во время грудного вскармливания, если мать пьет коровье молоко и передает его белок ребенку.
Симптомы
Воспалительный процесс в слизистой кишечника приводит к периодическим спазмам, что вызывает колики и боль. Обычно болевые ощущения локализуются в нижней части живота, иногда по ходу ободочной кишки. Нередко боль сопровождается вздутием живота (метеоризм), могут возникать тенезмы – ложные позывы на дефекацию.
Из-за усиленной перистальтики (сокращений кишечника) жидкость не успевает всасываться в просвете кишечной трубки, возникает водянистый стул. После дефекации боль может утихнуть, но затем возвращается при следующем посещении туалета. У некоторых людей с колитом, наоборот, возникают запоры. Особенно часто это наблюдается при врожденных аномалиях кишечника.
Во время обострения процесса некоторые пациенты замечают примесь слизи или крови в стуле. Последний признак является основанием для обращения за экстренной медицинской помощью, так как может свидетельствовать о кишечном кровотечении.
В зависимости от причины колита, возникают дополнительные симптомы:
- лихорадка;
- озноб;
- обезвоживание (что включает слабость, головокружение и уменьшение мочевыделения);
- общее недомогание;
- быстрая утомляемость;
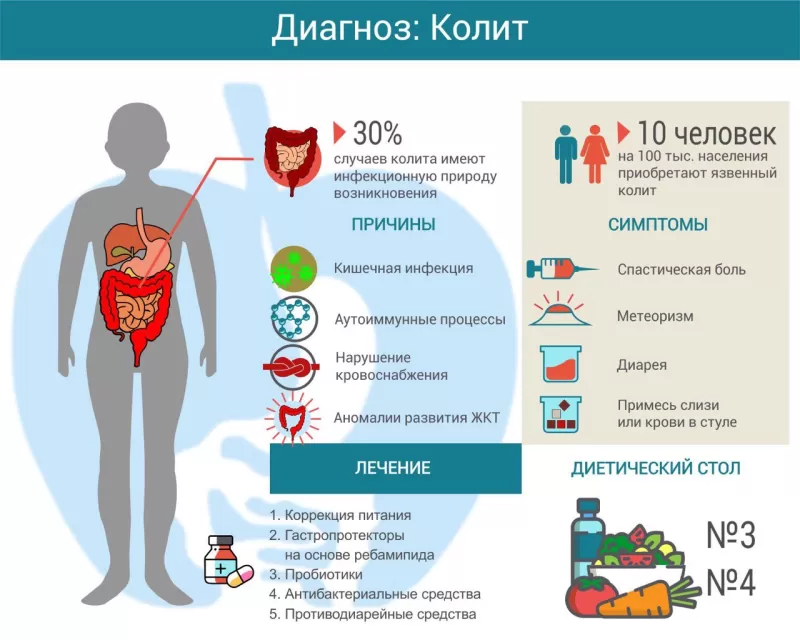
- потеря веса;
- признаки гиповитаминоза (сухость кожи, ломкость ногтей, трещины в углах рта и пр.).
Аутоиммунные заболевания кишечника, такие как язвенный колит или болезнь Крона, часто сопровождаются воспалением в суставах (артрит), поражением глаз (ирит), кожи и слизистой рта (афтозные язвы).
Осложнения на фоне колита — относительно редкое явление. Тем не менее, при тяжелом течении заболевания и отсутствии адекватного лечения возможны:
- перфорация кишечника с последующим перитонитом;
- токсичный мегаколон — ослабление перистальтики кишечника и вздутие живота;
- язвы слизистой и кровотечение из них.
Некоторые эксперты также считают, что колит повышает риск колоректального рака. Особенно это характерно для людей с длительной и тяжелой формой заболевания.
Диагностика
Диагностикой и лечением колита обычно занимается гастроэнтеролог. Если предполагается инфекционная этиология заболевания, обращаются к врачу-инфекционисту.
На первичном приеме врач расспросит о характере и давности симптомов, их прогрессировании, о том, как часто возникают и после чего ухудшаются. Важно сообщить о сопутствующих хронических заболеваниях, семейном анамнезе, вредных привычках.
После общего осмотра, включающего пальпацию живота, понадобятся дополнительные исследования:
- клинический и биохимический анализ крови;
- исследование кала (копрограмма);
- УЗИ органов брюшной полости;
- рентгенологическое исследование толстого кишечника;
- фиброколоноскопия.

На приеме у врача нужно подробно рассказать об имеющихся симптомах, их длительности, провоцирующих факторах
Колоноскопия нужна не только для выявления и подтверждения воспалительного процесса слизистой кишечника. Она помогает визуализировать злокачественные и доброкачественные образования, эрозии и язвы, микроповреждения слизистой.
Лечение
Лечение колита, прежде всего, зависит от причины. Поскольку воспаление толстого кишечника часто ассоциировано с диареей (поносом), в первую очередь проводится регидратация – перорально (через рот) или внутривенно на базе стационара.
При хронических колитах с запором рекомендуют слабительные. Предпочтение отдают препаратам, размягчающим стул: миндальное, вазелиновое или касторовое масла.
Для лечения воспаления кишечника также используют следующие группы лекарственных средств:
- гастропротекторы (Ребагит);
- антидиарейные (Лоперамид);
- пробиотики (Линекс, Бифиформ);
- спазмолитики (Метеоспазмил);
- антибиотики (если установлена бактериальная этиология колита);
- антиагреганты (Пентоксифиллин) при ишемическом поражении.
Оперативное лечение показано при осложнениях. В зависимости от проблемы проводится эндоскопическая тромбэмболэктомия из ветвей брюшной аорты, резекция участка кишечника и пр.
Важное место в лечении колита занимает соответствующая диета. Питание рекомендуется дробное 4-5 раз в сутки. В период обострения предпочтение отдают мягкой пище в отварном, паровом или запеченном виде. Лучше подавать её тёплой, холодные блюда могут усиливать перистальтику кишечника.

При колите блюда нужно подавать теплыми, лучше в отварном виде
Основу меню составляют блюда из овощей без грубой клетчатки (кабачки, тыква, морковь, картофель), каши (кроме пшеничной и перловой), нежирное отварное мясо и рыба (судак, хек, треска). Разрешаются яйца, подсушенный хлеб, галетное печенье.
В качестве источника витаминов рекомендуются разбавленные водой (1:1) свежие соки. Их начинают принимать постепенно, сначала по 50 мл, постепенно увеличивая до 150 мл. Бактерицидным действием обладают соки из клюквы, малины, граната.
Ограничивают блюда с большим количеством клетчатки, в том числе свежие фрукты и овощи. В последующем диету постепенно расширяют. Но даже в период ремиссии исключают следующие продукты:
- алкоголь;
- газированные напитки;
- молочные продукты (если есть непереносимость лактозы);
- сушеные бобы, горох, бобовые, орехи, сухофрукты;
- пряности;
- продукты, содержащие сорбит (жевательная резинка и конфеты без сахара);
- жирное и жареное мясо или рыба.
Прогноз и профилактика
При инфекционном колите прогноз благоприятный. Назначение антибактериальных препаратов быстро устраняет симптомы и возвращает пациента к полноценной жизни.
При аутоиммунном процессе (неспецифический язвенный колит, НЯК) требуется пожизненное лечение курсами. Также необходимы постоянная диета и контроль для предупреждения осложнений.
Профилактика любого колита – это полноценное здоровое питание, ограничение стрессов, соблюдение правил гигиены и обработки пищевых продуктов. Любые антибиотики нужно принимать только при наличии показаний и в дозировке, предписанной врачом, — это позволит избежать нарушения микробиоты кишечника и сопутствующих симптомов. В профилактике ишемического поражения ЖКТ помогут меры по снижению холестерина крови, отказ от курения и контроль артериального давления.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник

Из-за чего возникает колит кишечника
Главной причиной острого состояния являются различные патогенные бактерии, стафилококки или стрептококки. Слизистая оболочка кишечника чувствительна, и может воспалиться в результате:
- Пищевого отравления.
- Аллергической реакции.
- Воздействия некоторых медикаментов.
- Тяжелого инфекционного заболевания.
Хроническая форма возникает в результате отсутствия или неэффективного лечения острого колита. Чаще всего хроническое воспаление сохраняется из-за низкого иммунитета. Поддерживать патологию может наличие в организме других патологических очагов в соседних с кишечником органах.
Другие распространенные причины хронического колита:
- Глистная инвазия.
- Заболевания органов малого таза у женщин.
- Бесконтрольное употребление антибиотиков.
- Алкоголизм.
- Хронический дисбактериоз.
- Злоупотребление пряностями, острой пищей.
- Врожденные дефекты кишечника.
К провоцирующим болезнь факторам врачи относят однообразное питание, употребление тяжелой пищи.
У детей колит — это частое явление. Причина заключается в том, что защитный барьер внешней оболочки кишечника еще недостаточно сформирован. В результате орган не может справиться с различными патогенными микроорганизмами и возникает воспалительный процесс.
В зрелом возрасте могут встречаться ишемические колиты. Они формируются из-за нарушения нормального кровообращения в брыжеечных артериях (сосуд, с помощью которого кишечник прикрепляется к брюшине). Это опасное состояние, которое требует срочной медицинской помощи.
Классификация заболевания
В зависимости от того, какие отделы кишечника затронул очаг воспаления выделяют:
- тифлит;
- трансверзит;
- сигмоидит;
- панколит;
- проктит.
Наиболее распространенной формой является панколит. Он затрагивает весь толстый кишечник.

По причине возникновения выделяют:
- инфекционный;
- лекарственный или токсический;
- ишемический — характерен для пациентов после 55-60 лет;
- радиационный или лучевой;
- язвенный — самый распространенный вид.
Патология может протекать с образованием эрозий, язв, некроза и кровоизлияний. Так проявляется катаральный и эрозивно-язвенный колит.
Основные признаки колита
Симптоматика различается в зависимости от вида заболевания. Острый колит характеризуется резким началом. Человек жалуется на следующие проявления:
- диарею;
- обширную боль в животе;
- рвоту;
- метеоризм;
- режущие или жгучие боли в области прямой кишки;
- лихорадочное состояние.
Кал при колите обычно с кровью или слизью. Из-за частой рвоты возникают симптомы обезвоживания: слабость, гипотония, бледность кожи, жажда.
Хроническое воспаление имеет вялотекущее течение. Проявления слабо выражены. Характерны периоды обострения и затишья. О наличие воспаление в толстом кишечнике могут сказать следующие признаки:
- нарушение стула;
- ноющие боли, преимущественно сбоку и внизу живота;
- характерно усиление дискомфорта после еды или при активных движениях;
- постоянное вздутие;
- отрыжка;
- неприятный привкус во рту;
- изжога.
Отличительным признаком является то, что тепловые процедуры (грелка, ванна, грязевые процедуры) приводят к усилению интенсивности болей. У 80% пациентов с таким диагнозом отмечается снижение аппетита.
Какие могут быть осложнения
Без соответствующего и своевременного лечения воспаление на слизистой оболочке может привести к функциональным нарушениям. Самыми распространенными являются:
- возникновение рубца, который приводит к сужению просвета толстого кишечника;
- внутреннее кровотечение;
- некроз тканей, что влечет развитие перитонита;
- нетравматическое прободение или разрыв кишечника;
- острая непроходимость из-за образования спаек.
Эти состояния представляют угрозу для жизни человека. Важно при первых проявлениях болезни обратиться к врачу.
Диагностика патологии

Поставить правильный диагноз может только врач-гастроэнтеролог. Для этого обязательным является назначение копрологического исследования. Оно включает химическое, микроскопическое и бактериологическое изучение кала в лаборатории. Также проводят тест на реакцию Грегерсена. Этот анализ направлен на обнаружение крови в кале.
Врач также направляет на следующие инструментальные исследования:
- Рентген брюшной полости.
- Эндоскопию кишечника (колоноскопию).
- Ирригоскопию — рентген с введение контраста в толстую кишку. Позволяет точно обнаружить воспалительный процесс и границы его распространения.
Обязательно следует исключить такие заболевания, как полипоз и онкопатологию кишечника. Настораживающим признаком является кровь во время и после дефекации. Это состояние требует комплексного и тщательного исследования. Рекомендуется консультация врачей смежных специальностей.
Как лечить колит кишечника
В период обострения, а также при тяжелом течении острого колита человека необходимо госпитализировать. Лечение амбулаторно проводится только после снятия острых проявлений, и отсутствия осложнений.
Терапия направлена не только на борьбу с воспалением, а также на снижение чувствительности слизистой оболочки кишечника. На первом этапе усилия врачей сконцентрированы на устранении признаков обезвоживания и нормализации работы всех отделов кишечника.
При хроническом течении важным методом лечения является соблюдение специальной лечебной диеты.
Диетотерапия

Питание корректируется на любой стадии болезни. В острой фазе необходимо помочь кишечнику, поэтому из рациона исключаются вся тяжелая, трудно усвояемая пища. В список запрещенных продуктов входят:
- копчености;
- сахар, сладости;
- мясо, включая бульоны;
- бобовые;
- соль, уксус;
- овощи, фрукты;
- все продукты, которые направлены на улучшение перистальтики кишечника.
Количество соли в день должно не превышать 8—10 грамм. Блюда нужно подавать в тушеном, вареном или протертом виде. Разрешается приготовление на пару, без добавления жира. Питание должно быть частым, небольшими порциями. Ограничений в приеме воды нет.
В период обострения следует максимально щадить ЖКТ. Для этого нужно строго соблюдать все рекомендации лечащего врача. В среднем специальная диета назначается на 3—5 дней. Этого достаточно для снятия острых симптомов.
Консервативное лечение
При неэффективности лечебного питания, а также при выявлении сопутствующих заболеваний ЖКТ необходим курс антибактериальных препаратов.
Доза и продолжительность курса подбирается врачом индивидуально. Цель антибиотиков уменьшить количество патогенных микроорганизмов. При усилении дисбактериоза проводится восстановление микрофлоры при помощи пробиотиков и пребиотиков.
При согласовании с врачом, в качестве дополнительного лечения могут использоваться лечебные растительные сборы. Они помогают справиться с воспалением, уменьшить боль и справиться с диареей.
При обнаружении в анализах глистов и простейших, рекомендуется курс противопаразитарной терапии. Иногда целесообразно применение сорбентов и кишечных антисептиков.
Воспалительный процесс в нижних отделах кишечника хорошо купируется при помощи местного противовоспалительного лечения. С этой целью назначаются анальные свечи и микроклизмы. Они помогают не только отрегулировать моторную функцию кишечника, но и оказывают местное обезболивающее и бактерицидное действие.
Если пациент жалуется на запоры, показаны слабительные препараты, свечи или клизмы. Для улучшения местных иммунных сил могут назначаться витамины, иммуностимулирующие препараты.
Оперативный метод лечения
Операция рекомендуется только в исключительных случаях, когда существует риск для жизни человека. К ним относятся все осложнения колита — развитие перитонита, разрыв кишечника, внутреннее кровотечение.
Относительными показаниями к оперативному лечению может стать частичная непроходимость кишечника или отсутствие положительной динамики при проведении медикаментозной терапии.
Часто оперативное вмешательство проводится при запущенном язвенном колите. Для этого проводится колопроктэктомия — радикальное удаление толстой кишки.
Кишечный колит: прогноз и профилактика
При своевременном обращении за медицинской помощью и соблюдение предписанной диеты и лечения прогноз благоприятный. После снятия острого периода полностью восстанавливается работоспособность и улучшается самочувствие.
Но для увеличения продолжительности периода ремиссии человеку с колитом нужно правильно питаться на протяжении всей жизни. Исключено долгое голодание или соблюдение жестких диет. Следует забыть про перекусы на бегу, фастфуд, а также жирную, острую и копченую пищу.
Также необходимо вовремя пролечивать все заболевания ЖКТ. Женщинам важно посещать ежегодно гинеколога, чтобы выявить на начальной стадии воспалительные заболевания в органах малого таза.
Рекомендовано проходить санаторно-курортное лечение в оздоровительных учреждениях, которые специализируются на патологиях ЖКТ.
Повышайте иммунитет, исключите вредные привычки. Старайтесь избегать длительных стрессов. Если вы подозреваете у себя колит, лечение должен назначать только гастроэнтеролог после тщательного обследования.
Источник
