Болезнь крона от кандидоза
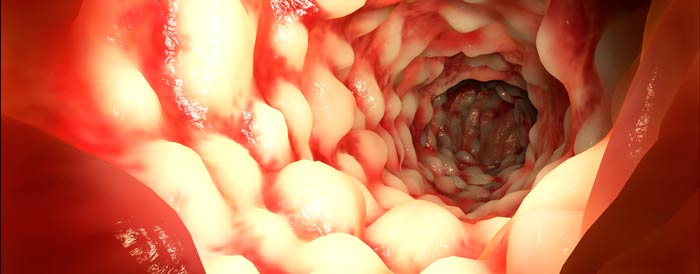
Чем “колется” колит…
Причина развития воспалительных процессов в толстой кишке, так называемых синдрома раздраженной кишки (IBS) и воспалительного заболевания кишки (IBD), включающего язвенный колит и болезнь Крона, официальной западной медицине неизвестна. Поэтому лечение – симптоматическое: для снятия воспаления применяются антибиотики, стероиды, салицилаты, др. Если они не помогают, больному предлагают либо хирургическое удаление кишки, как в случае с язвенным колитом, либо лечение у психиатра, как в случае IBS …
Как известно, лечение лишь одних симптомов никогда не излечивает саму болезнь, поэтому общепризнано, что перечисленными выше заболеваниями человек должен болеть всю жизнь.
Однако, эта IBD-напасть не сопровождала человечество всю его историю, а появилась в медицинских учебниках не так давно. Публикации о язвенном колите появились в конце 19-го века, а Крон описал “свой” колит в 1932 г. Это дает основание некоторым ученым предположить, что воспалительные заболевания кишечника “созданы” человеком.
Это уже однозначно доказано Andrew Wakefield, MD, и другими исследователями для так называемого “аутичного” колита, сходного с болезнью Крона, когда из стенки пораженной кишки был выделен вирус кори, идентичный штамму вакцины MMR, привитой больным детям.
Определенная связь найдена и между IBD и плесневыми грибками, обилие которых находят в окружающей нас среде и жилищах. Разнообразные грибковые токсины, mycotoxins, находят в продуктах питания, преимущественно изготовленных из зерновых и кукурузы (JAMA, 2002; Council for Agricultural Science and Technology, 2003). Грибки являются весьма стойкими к температурам, поэтому неудивительно, что они сохраняют жизнеспособность в кулинарных и прочих изделиях.
Исследования, проведенные доктором Barclay, показали, что исключение из диеты больных с болезнью Крона всех продуктов, содержащих пекарские и пивные дрожжи, приводит к ремиссии заболевания (Scand J. Gastroenterology, 1992) .
Бывший эксперт ВОЗ доктор A.V. Costantini у многих больных IBD в крови определял токсин, образуемый плеснеевым грибком Aspergillus.
Известно, что антибиотики не убивают грибки, т.к. эти лекарства сами являются производными mycotoxins. Бездумное применение этих препаратов ведет не только к культивации невосприимчивых бактерий-монстров, но и к “заселению” нас грибками, в корне меняющими биохимию человеческого тела. Поэтому, как считает David Holland, MD, автор книги “The Fungus Link” (2003), любой, кого лечили антибиотиками и кто ест хлебобулочные изделия и сахар, имеет сниженный иммунитет.
В книге “Breaking the Vicious Cycle,” Elaine Gottschall описывает замкнутый цикл повреждения слизистой оболочки кишечника патогенными микробами и токсическими продуктами питания с нарушением всасывания полезных веществ, с последующей колонизацией кишки грибками и образованием mycotoxins.
Их главной разрушительной способностью является подавление иммунитета. Поэтому очевидно, например, язвенный колит часто сопровождается генерализованными симптомами: артритом, поражением кожи, печени, глаз, аутоиммунными заболеваниями.
Одним из главных “обитателей” кишечника у людей со сниженным иммунитетом становится дрожжевой грибок – кандида.
Он прекрасно растет на так называемой Стандартной Американской Диете (SAD – печальная абревиатура) с большим количеством углеводов, сладкого и кукурузы. Еще в руководстве “Johns Hopkins Clinical Mycology” 1944 года было написано, что низкоуглеводная диета не только облегчает состояние многих больных, но может излечить их. Но, к сожалению, мало кто читает научные манускрипты, когда в арсенале врача есть антибиотики и стероиды… …
В настоящее время кандида считается одним из виновником эпидемии целиакии, болезни нереносимости белка зерновых – глютена. Она сопровождается поносами, поражением кожи и целым рядом общих патологических изменений. Глютен не содержится в кукурузе, и до недавнего времени ее разрешалось есть больным с целиакией, в отличие от другого зерна. Расширение наших знаний о распространености грибков в продуктах питания и их действии на организм человека привело к запрету продуктов из кукурурузы, содержащих грибки в 100%, для больных с заболеваниями желудочно-кишечного тракта. Кандида “любит” диабетиков и детей, способна накапливать в себе попадающие в тело токсины, особенно ртуть, что усиливает общий токсикоз больного.
Еще одной особенностью больных с IBD является дефицит незаменимых жирных кислот EPA и DHA (omega-3), что опять связано с “печальной” американской диетой – SAD. Она в изобилии содержит omega -6 кислоты, что вызывает дисбаланс незаменимых жирных кислот, усугубляя течение IBD.
Поэтому все продукты, содержащие эти жиры (“vegetable” oil, corn oil, safflower, peanut, sunflower, sesame oils) должны быть исключены из питания больных воспалительными заболеваниями кишечника (кстати, и не только кишечника).
Снижение защитных реакций организма из-за пересчисленных выше причин и нарушение общих иммунных процессов приводит к тому, что у больного понижается порог чувствительности к “раздражителям”. И причиной воспаления кишечника, и причиной аллергии может стать всё, что угодно. Поэтому большой надеждой для больных воспалительными заболеваниями кишечника является разработка препаратов, не понижающих иммунные реакции, как стероиды, а повышающих их (типа GM – CSF).
Безусловно, лечение IBD, особенно язвенного колита, должно быть многопланновым и включать медикаментозную, противогрибковую и ферментную терапию; диету с учетом возможной аллергии и непереносимости больным определенных продуктов питания; восстановление многообразной “дружественной” флоры в кишечнике; детоксификацию и повышение общего иммунитета.
Все перечисленное, кроме медикаментозной терапии, можно применять без опасения побочных эффектов, которых у лекарств немало, что ограничивает их длительное применение (Sulfasalazine: головные боли, сыпь, бесплодие, панкреатит, гепатит, Stevens – Johnson syndrome, гемолиз; стероиды: бессоница, остеопороз, повышение артериального двления и аппетита, др.).
Должен ли человек с воспалительным заболеванием кишечника болеть всю жизнь? Нет. Но как я уже сказала, одними таблетками этого не достичь. Если вы готовы следовать разработанным нами рекомендациям, я готова вам помочь.
Журнал “36.6С”, апрель 2006 г.
Источник
 Грибы в макро
Грибы в макроУченые знают, что бактерии в кишечнике, наряду с экологическими и генетическими факторами, способствуют развитию болезни Крона (БК). Но в 2016 году Mahmoud A Ghannoum, доктор философии, профессор и директор Центра медицинской микологии при Медицинском центре и университетских клиниках Case Western Reserve Cleveland Medical Center, был первым, кто выявил специфический грибок у людей, который взаимодействовал с бактериями и приводил к возникновению болезни Крона.
Теперь, чтобы точно узнать, как этот грибок взаимодействует с бактериями, вызывая БК, Mahmoud A Ghannoum получил пятилетний грант в размере 3 млн. долларов США от Национального института здравоохранения. Его исследование будет включать инновационные молекулярные и клеточные технологии, чтобы удалить определенные гены в грибе и отметить влияние на воспаление, которое является маркером БК, с помощью мощного микроскопического анализа.
Понимание, как работает связь между бактериями и грибами, приведет к более ясному пониманию того, почему у некоторых людей развивается болезнь Крона. Не менее важно и то, что это может открыть нам новые методов лечения БК, включая целевые пробиотики.
Mahmoud A Ghannoum, доктор философии, профессор и директор Центра медицинской микологии при Медицинском центре и университетских клиниках Case Western Reserve Cleveland Medical Center
В своей более ранней работе Mahmoud A Ghannoum сообщил, что среди сотен видов бактерий и грибов, населяющих кишечник, численность единственного гриба Candida tropicalis была положительно коррелирована с двумя типами бактерий у пациентов с БК: Serratia marcescens и Escherichia coli. Mahmoud A Ghannoum также показал, что три патогена объединили усилия, чтобы сформировать мощную биопленку – толстый, слизистый слой микроорганизмов, устойчивых к антибиотикам и противогрибковым препаратам, который прилипает к кишечнику и может вызвать воспаление, вызывающее болезненные симптомы болезни Крона.
В частности, биопленки, образованные тремя микроорганизмами вместе, были значительно толще, чем биопленки, образованные тремя микроорганизмами по отдельности или в различных комбинациях из двух. Mahmoud A Ghannoum также обнаружил, что замена других грибов не дает таких же толстых биопленок, как в случае использования Candida tropicalis.
Новое исследование преследует три цели. Первая заключается в выявлении генетических механизмов, лежащих в основе взаимодействий Крона между тремя микроорганизмами, выявленными в более раннем исследовании. Mahmoud A Ghannoum изучит гены трех микроорганизмов в отдельности и вместе, чтобы увидеть, какие гены усиливают свою экспрессию, когда эти три микроорганизма собираются вместе, по сравнению с тем, когда они находятся в изоляции.
Вторая цель – изучить некоторые мелкие химические вещества, которые выделяются биопленкой, когда три микроорганизма вступают в симбиоз. Химические вещества, известные как метаболиты, увеличивают способность гриба проникать в слизистую оболочку кишечника.
Здесь мы хотим выяснить, какие химические или химические вещества, известные как метаболиты, позволяют организму формировать биопленку. Как только мы это поймем, мы хотим увидеть, как мы можем вмешиваться в формирование биопленки, манипулируя этими метаболитами.
Mahmoud A Ghannoum, доктор философии, профессор и директор Центра медицинской микологии при Медицинском центре и университетских клиниках Case Western Reserve Cleveland Medical Center
В рамках третьей цели Mahmoud A Ghannoum определит, как три микроорганизма индивидуально и коллективно влияют на воспаление и связанные с ним симптомы. Он будет делать это путем поиска присутствия провоспалительных белков, называемых цитокинами. Дисбаланс между провоспалительными и противовоспалительными цитокинами, возникающий при БК, может привести к прогрессированию заболевания. Mahmoud A Ghannoum попытается определить, влияет ли воздействие на биопленку из трех микроорганизмов антибактериальных, противогрибковых и метаболитных ингибиторов на степень воспаления кишечника.
Долгосрочной целью этого проекта является разработка новых противогрибковых и пробиотических стратегий, которые могут быть проверены в доклинических и клинических исследованиях для снижения частоты и продолжительности симптомов у пациентов с воспалительными заболеваниями кишечника, включая болезнь Крона.
Mahmoud A Ghannoum, доктор философии, профессор и директор Центра медицинской микологии при Медицинском центре и университетских клиниках Case Western Reserve Cleveland Medical Center
Источник
Новое открытие медиков – грибок кандида может вызвать болезнь Крона. Это исследование открывает двери для более мягкого лечения этого заболевания у больных людей, даже вылечить эту болезнь.
Немного информации о болезни Крона.
1.Болезнь Крона – это аутоиммунное заболевание, тяжелое воспалительное заболевание кишечника.
2. Лечение этого заболевания проводится «тяжелыми» лекарственными средствами.
3. Заболевание сопровождается интенсивным воспалением желудочно-кишечного тракта, болями в животе, сильным поносом, усталостью, потерей веса.
4. При таких серьезных симптомах у 75% больных людей возникает необходимость проведения хирургического вмешательства.
5. А 40% лиц, подвергающихся операции, страдают от появления симптомов рецидива в течение года.
6. Ученые говорят, что в настоящее время нет никакого известного лечения для болезни Крона.
7. Лекарства, которые принимают больные, подавляют иммунную систему.
8. Долгое время эксперты считали, что это заболевание возникало в результате:
- сочетания генетики и долгосрочного стресса,
- воспалительной диеты,
- воздействия некоторых инфекций и вирусов,
- некоторыми другими факторами риска.
9. Ученые утверждают, что воспаление является корневой причиной большинства заболеваний.
10. Теперь уже известно, что многие аутоиммунные болезни связаны с тем, что некоторые микроорганизмы в нашем микробиоме могут способствовать появлению симптомов аутоиммунного заболевания.
Как грибок кандида может вызвать появление болезни Крона?
Давайте с этим разбираться и для начала по пунктам запишем, что нам уже известно, и, параллельно, что недавно установили ученые.
1. О том, что в кишечнике каждого из нас живут бактерии и грибы известно уже давно.
2. В исследовании ученые выяснили, какие именно бактерии и грибы обитают в кишечнике больных Крона и их родственников.
3. Для исследования брали анализы кала.
4. Анализируя сотни различных видов микроорганизмов, обитающих в кишечнике человека, они сделали поразительное открытие.
5. Ученые, принимающие участие в этом исследовании, уже знали, что бактерии, наряду с генетикой и диетой, могут быть ключевым фактором в появлении болезни Крона.
6. Но только им пришла в голову мысль изучить состав бактерий и грибов у больных болезнью Крона и у их родственников.
7. Впервые в этом исследовании ученые обнаружили, что гриб Candida tropicalis связан с появлением болезни Крона в организме человека.
8. Это также первое исследование, которое обнаружило связь S.marcescens c микробиомом людей с болезнью Крона.
9. Они изучали наличие связи Candida tropicalis и уже известной другой, связь которой с болезнью Крона была установлена ранее.
10. Сочетание двух типов бактерий и грибков Candida tropicalis были тесно связаны с группой больных Крона.
11. Присутствие всех этих трех представителей микробиома у больных членов семьи по сравнению со здоровыми родственниками позволило предположить, что эти микроорганизмы взаимодействуют между собой в кишечнике человека.
12. И это подтвердилось.
Вот это микробное трио:
- E.coli,
- Serratia marcescens (Серрация марцесценс),
- Грибок Candida tropicalis.
Они работают в кишечнике людей с болезнью Крона сообща, чтобы сформировать мост, соединяющий эти микроорганизмы и образовать слизистую биопленку.
Этот тонкий слизистый слой выстилает весь кишечник, прикрепляется к нему, вызывает появление воспаления, создает «дырявый кишечник» и симптомы болезни Крона.
13. Был сделан еще один важный вывод.
Люди с болезнью Крона имели значительно более низкие уровни полезных бактерий в кишечнике.
Это не первая статья на блоге о том, что появление аутоиммунных заболеваний связано с нарушенным микробиомом человека.
Это абсолютно новое направление в медицине, о котором еще не всем медицинским работникам известно.
Исследователи только начинают понимать сложные способы взаимодействия микроорганизмов в нашем кишечнике и их влияние на наше здоровье.
Итак, повторим, что нам надо знать, чтобы не болеть аутоиммунными заболеваниями?
1.Многие из нас могут иметь гены, которые делают таких людей более восприимчивыми к определенным заболеваниям.
2. Но создавая здоровый баланс микроорганизмов в наших кишечниках, мы можем не допустить появления «дырявого кишечника» и аутоиммунных заболеваний.
3. Для появления аутоиммунного заболевания необходимо наличие трех факторов:
- генов (наследственная предрасположенность),
- дырявого кишечника,
- триггера аутоиммунного процесса, то есть той «последней капли», которая запускает аутоиммунный процесс.
Мы сталкиваемся с многочисленными инфекционными агентами, экологическими и диетическими угрозами, с которыми нашим предкам никогда не приходилось иметь дело.
Об этом много статей на блоге.
С экологическими и диетическими угрозами, наверное, понятно.
А вот инфекционные агенты иногда вызывают удивление у людей.
Вот, например Хеликобактер пилори.
Она присутствует в организме у очень большого количества людей, но не у всех из них она вызывает язвы желудка, а о том, что она может быть триггером болезни Хашимото
мало кто знает и не все из них в это верят.
Почему так, почему одни люди болеют из-за этой бактерии язвой желудка, другие болеют из-за нее Хашимото, а у третьих она никак не влияет на их здоровье?
Ответ один.
Потому, что мы все разные. Имеем разные гены и разную чувствительность к этим микроорганизмам.
По этой же причине у некоторых людей при наличии в их организмах двух бактерий и одного грибка (E.coli, Serratia marcescens, Candida tropicalis) возникают в организме условия для появления болезни Крона.
И новое исследование, описанное выше, является важным шагом в направлении правильного лечения тяжелого заболевания Крона.
Мы должны обращать больше внимания балансу микроорганизмов в нашем кишечнике, если хотим жить здоровой жизнью.
Вышеописанное исследование было опубликовано в журнале mBio в сентябре 2016 года.
И оно продемонстрировало, что природное и безопасное лечение этого заболевания – это пробиотики, лечение ими дырявого кишечника и уменьшение вредных микроорганизмов в кишечнике.
Так что полюбите пищу, содержащую пробиотики, при наличии заболевания принимайте пробиотики в капсулах и познакомьтесь с сахаромицетами булларди.
И будьте здоровы!
35 голосов
Средняя оценка: 4.7 из 5
Источник
Болезнь Крона — это хроническое, тяжелое воспалительное заболевание желудочно-кишечного тракта, при котором может наблюдаться поражение любого его отдела, начиная полостью рта и заканчивая прямой кишкой. Клинически оно проявляется воспалением всей толщи стенки пищеварительной трубки, образованием язв и рубцов.

Болезнь Крона в цифрах и фактах:
- В 70% случаев патологический процесс развивается в тонкой кишке, в 25% случаев — в толстой кишке, в 5% случаев — в пищеводе, желудке или области ануса.
- Болезнь Крона может начинаться в любом возрасте. Чаще всего — в 20-50 лет.
- Мужчины и женщины болеют примерно одинаково часто.
- Точных данных о том, насколько распространено заболевание, нет. На территории Великобритании на 1500-1800 человек приходится 1 больной.
Почему возникает болезнь Крона?
Причины возникновения болезни Крона точно не установлены. Имеется несколько теорий на этот счет. Наиболее популярная из них гласит, что значительная роль принадлежит неправильной работе иммунной системы. Она начинает воспринимать в качестве чужеродных агентов компоненты пищи, полезные для организма вещества, бактерии, входящие в состав нормальной микрофлоры. В результате белые кровяные тельца, — лейкоциты, — накапливаются в стенке кишечника, развивается воспалительный процесс.
Однако, ученые затрудняются сказать, является ли изменение работы иммунной системы причиной или следствием болезни Крона.
Другие возможные причины заболевания:
- Генетические нарушения: у 5-10% пациентов есть близкие родственники, у которых тоже диагностирована болезнь Крона.
- Нарушения работы иммунной системы, в том числе аллергии, аутоиммунные реакции и заболевания. Кроме того, причиной развития болезни Крона могут стать перенесенные ранее бактериальные или вирусные инфекции, которые могут спровоцировать нарушение иммунного ответа.
- Курение. По данным статистики, у курильщиков болезнь Крона развивается в 2 раза чаще, чем у некурящих людей. Если пациенты продолжают курить, то заболевание протекает у них тяжелее.
- Образ жизни. Чаще всего данная патология регистрируется в экономически развитых странах, причем рост заболеваемости отмечается с 50-х годов ХХ века, когда началось общее улучшение благосостояния стран Европы и США.
Признаки болезни Крона
Симптомы болезни Крона определяются местом локализации поражения, тяжестью заболевания, его продолжительностью и наличием рецидивов. Симптомы болезни Крона делятся на три группы:
- Кишечные.
- Общие.
- Внекишечные.
Кишечные признаки болезни Крона:
- Диарея более 6 раз в сутки. При тяжелом течении заболевания диарея может мешать нормальной жизни и даже полноценному сну.
- Боли. Их локализация будет зависеть от пораженного отдела ЖКТ. В ряде случаев абоминальная боль напоминает картину острого аппендицита.
- Потеря аппетита.
- Снижение веса.
- Кровотечения. Они возникают при изъязвлении стенки пищеварительной трубки. При поражении верхних отделов органов ЖКТ, кровотечения могут носить скрытый характер и обнаруживаться при проведении теста на скрытую кровь в кале. При поражении терминальных отделов толстой кишки, в кале обнаруживаются прожилки крови или темные сгустки. При хроническом тяжелом течении заболевания, такие кровотечения могут вызвать развитие среднетяжелой и тяжелой анемии.
Общие симптомы болезни Крона:
- Повышенная утомляемость.
- Слабость.
- Бледность кожных покровов (при развитии анемии).
- Периодические повышения температуры.
Внекишечные проявления болезни Крона:
- Образование свищей. При длительном течении воспалительного процесса в кишечной стенке, он может привести к образованию свищевых ходов, открывающихся в брюшную полость, влагалище, мочевой пузырь, перианальную область. Это чревато развитием серьезных инфекционных осложнений вплоть до перитонита и сепсиса.
- Артриты.
- Поражение глаз — эписклериты, увеиты.
- Поражение кожи — эритемы, пиодермии, гнойничковые поражения.
- Заболевания печени.
Какое обследование необходимо при подозрении на болезнь Крона?
Заболевание помогают выявить следующие исследования и анализы:
- Эндоскопические методики: ректороманоскопия (осмотр прямой и сигмовидной кишки), колоноскопия (осмотр ободочной кишки). Врач вводит через задний проход пациента специальное эндоскопическое оборудование с видеокамерой и проводит осмотр слизистой оболочки кишки. Эти исследования отличаются высокой информативностью, при этом они не требуют общего наркоза, не нужно делать разрез, на организм во время процедуры не действуют никакие излучения. Колоноскопию широко применяют для скрининга и ранней диагностики различных заболеваний кишечника, в том числе злокачественных новообразований.
- Рентгеноконтрастные исследования кишечника. При подозрении на поражение толстого кишечника проводят ирригографию. Пациенту вводят при помощи клизмы рентгеноконтрастный раствор, а затем делают рентгеновские снимки — на них хорошо видны контуры заполненной контрастом кишки.
- Биопсия. Во время эндоскопических исследований врач может взять фрагмент «подозрительного» участка слизистой оболочки кишечника при помощи специальных инструментов и отправить его в лабораторию.
- Общий анализ крови. Выявляется анемия, воспалительные изменения.
- Биохимический анализ крови позволяет выявить снижение содержания белков, жиров, глюкозы, кальция.
- Анализы кала: микроскопия, бактериологическое, химическое исследование.
- Компьютерная томография (КТ) и позитронно-эмиссионная томография (ПЭТ).
Лечение болезни Крона
Так как причина болезни Крона до настоящего времени неизвестна, эффективных методов лечения не существует. Однако, есть препараты, при помощи которых можно контролировать заболевание, обеспечить длительную ремиссию.
Пациентам назначают противовоспалительные препараты, глюкокортикоиды (препараты гормонов коры надпочечников), иммунодепрессанты, антидиарейные средства.
При тяжелом течении болезни Крона может быть проведено хирургическое лечение. Во время операции удаляют пораженный участок кишки. Но это приводит не к излечению, а лишь к облегчению состояния. Через некоторое время воспаление развивается в соседнем участке кишки.
Некоторым больным требуется несколько операций. Иногда бывает целесообразно удалить большой отрезок кишечника. Если после этого не удается восстановить целостность кишки — хирург накладывает колостому.
Возможные осложнения. Болезнь Крона — предраковое заболевание
Болезнь Крона может осложниться состояниями, которые требуют хирургического лечения, такими как: кишечная непроходимость, нагноение, кишечные кровотечения, перитонит, образование свищей (патологических сообщений петель кишки между собой, с соседними органами, кожей).
Одно из самых тяжелых осложнений болезни Крона — злокачественное перерождение. Причем, если не применяются специальные методы диагностики, опухоль может долго никак себя не проявлять. Она начнет давать симптомы только на поздних стадиях, при этом зачастую обнаруживаются метастазы, прорастание в соседние органы.
Эффективным методом ранней диагностики предраковых заболеваний и злокачественных опухолей толстой кишки является колоноскопия. Это эндоскопическое исследование назначают пациентам с длительными болями в животе, когда их причина неизвестна, при подозрениях на болезнь Крона, неспецифический язвенный колит, онкологические заболевания. Также колоноскопию рекомендуется регулярно проходить всем людям старше 50 лет.
При болезни Крона колоноскопию нельзя проводить, когда заболевание находится в активной стадии.
Вы можете пройти колоноскопию в Европейской клинике — у нас это исследование выполняют опытные специалисты на современном оборудовании. После процедуры вы получите видеозапись с камеры колоноскопа, с которой в будущем можете обратиться к любому врачу. Для уменьшения дискомфорта в Европейской клинике вы можете пройти колоноскопию в состоянии медикаментозного сна.
Источник
