Бактериологический метод диагностики кандидоза
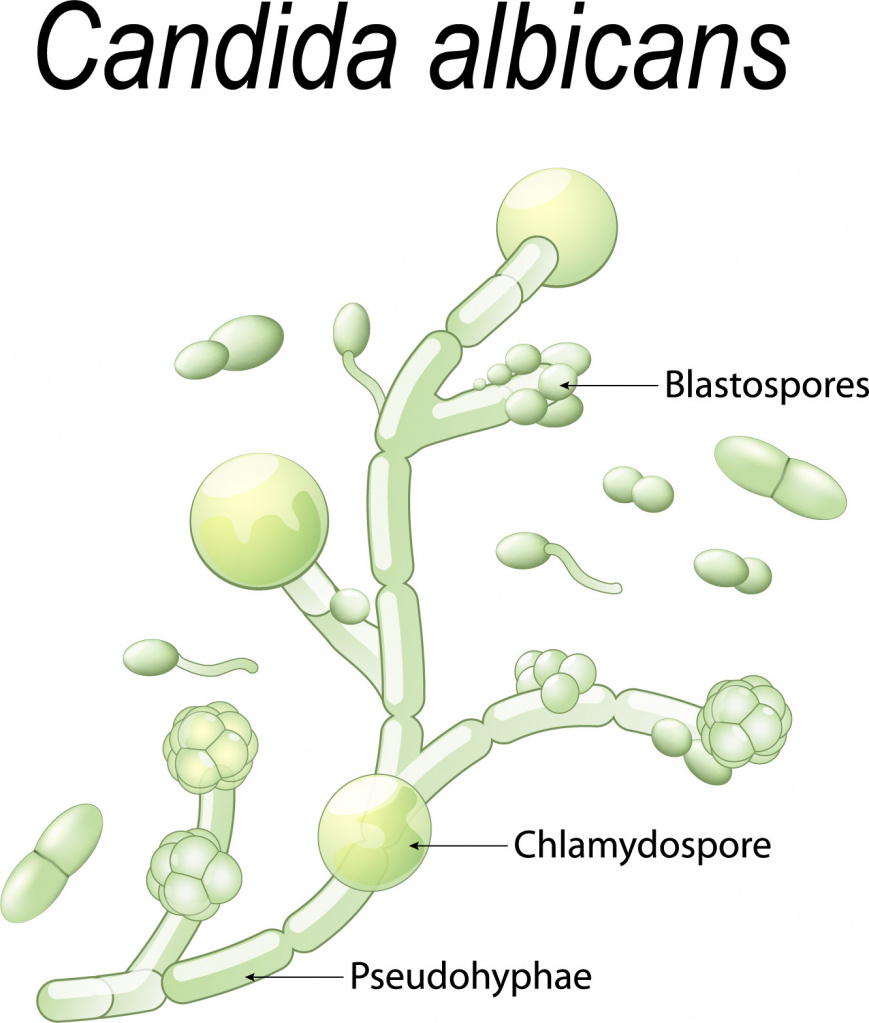
… грибы рода Candida размножаются на любом биологическом субстрате.
В связи с тем, что для заболевания кандидозом характерен полиморфизм клинических проявлений лабораторному исследованию подлежит разнообразный патологический материала. В зависимости от характера и локализации поражения, для лабораторного анализа берут:
• мокроту;
• соскобы с кожи или слизистых оболочек;
• ногтевые чешуйки;
• кровь, ликвор, мочу, желчь, фекалии;
• пунктаты из закрытых полостей, отделяемое свищей;
• биопсированный и секционный материал.
Вначале производят исследование нативного материала (за исключением крови); при этом ликвор, мочу и желчь подвергают (!) предварительному центрифугированию (1500 – 2000 об/мин, 10 – 15 мин). Препараты готовят в 10 – 20% растворе щелочи при слабом нагревании.
Обнаружение нитчатой фазы возбудителя (мицелия или псевдомицелия) является важным свидетельством наличия кандидоза. Количество дрожжевых клеток в каждом поле зрения служит ориентиром при подготовке серийных разведений для количественного посева на плотные питательные среды: единичные клетки в поле зрения при большом увеличении микроскопа (х400) свидетельствуют об их содержании порядка десятков тысяч в 1 мл исследуемого материала.
Разведения патологического материала, содержащего нормальную микрофлору (мокрота, фекалии, моча, желчь и т.д.), готовят в жидкой питательной среде (обычно жидкое сусло или жидкая среда Сабуро) и затем высевают определенное количество материала (0,1 – 0,2 мл) на аналогичные плотные среды. Для подавления роста контаминирующих бактерий в среды добавляют антибактериальные антибиотики (чаще всего применяют пенициллин и стрептомицин: по 50 – 100 ед/мл среды или 0,05% хлорамфеникола).
Если вместо соскобов использованы смывы, то тампоны предварительно встряхивают в течение нескольких минут в 5 – 7 мл жидкой питательной среды, а затем производят посев на плотные среды определенного объема соответствующего разведения исходной взвеси. Соскобы с кожи и ногтевых пластинок помещают на скошенные питательные среды. Посев крови и ликвора производят в 10-кратный объем жидкой среды Сабуро или МПБ с 2% глюкозы без добавления антибиотиков, так как кандидозная фунгемия иногда сочетается с бактериальным сепсисом. Наиболее высокую эффективность выделения грибов из крови удалось обеспечить при использовании комбинированной сердечно-мозговой среды. Посев крови делают 3-4-кратно, осуществляя забор из разных вен с интервалом в несколько дней при (1) отсутствии парентерального питания или (2) капельного введения лекарственных веществ. При наличии у больного фунгемии рост грибов появляется через 24-48 ч, максимальная инкубация осуществляется до 30 суток при периодических пересевах на плотную питательную среду.
Биопсированный и секционный материал используют для приготовления гистологических препаратов (окраска PAS-методом), а остатки материала высевают (методом отпечатков или после предварительного измельчения) на плотные и в жидкие питательные среды. Инкубацию предпочтительнее проводить при 25 – 30оС, хотя патогенные для человека виды грибов хорошо растут и при 37оС. Достаточных размеров колонии формируются через 48 ч культивирования, хотя точечный рост можно обнаружить уже на следующий день после первичного посева. При отсутствии роста на агаровых средах делают высев с жидких питательных сред на сектора для получения изолированных колоний.
При исследовании мочи наряду с культуральным методом рекомендуется дополнительное исследование, имеющее целью (!) выявление иммуноглобулинов человека на поверхности бластоспор. Для этого около 5 мл второй порции мочи центрифугируют в течение 5-10 мин при 1500 об/мин и из осадка готовят (1) нативные препараты и мазки, окрашенные по Граму, а также (2) препараты для иммунолюминесцентного исследования при котором фиксацию осуществляют метанолом, а после высушивания мазка наносят антисыворотку против глобулинов человека, меченную изотиоцианатом флюоресцеина.
В осадке мочи больных мочекаменной болезнью нередко (около 7% проб) присутствуют клетки золотистого стафилококка (В.Г. Кубась и соавт.), которые за счет наличия у них белка А неспецифически связывают Fc-фрагменты IgG, что может привести к получению ложноположительных результатов реакции иммунолюминесценции. При выявлении грамположительных кокков для блокировки белка А рекомендовано (В.Г. Кубась и соавт.) к осадку мочи добавлять равный объем кроличьего глобулина с концентрацией белка 1,0 мг/мл. После (1) инкубации смеси при 37оС в течение 30 мин и (2) 3-кратного промывания осадка фосфатным буферным раствором (3) готовят мазки и (4) фиксируют их метанолом. Предварительная обработка кроличьим глобулином взвесей золотистых стафилококков (100-500 млн/мл) подавляла их неспецифическую флюоресценцию.
Выявление светящихся дрожжевых клеток при параллельном обнаружении дрожжей в нативном и окрашенном по Граму препаратах свидетельствует о том, что они несут на своей поверхности специфические глобулины, то есть о наличии у пациента тканевых поражений. Положительный антиглобулиновый тест свидетельствует о кандидозном поражении мочевыводящих путей. Контролем для исключения аутофлюоресценции дрожжевых клеток является исследование неокрашенного препарата.
(!) Видовое определение выделенных культур является важным критерием диагностики и имеет комплексный характер, включающий (1) изучение внешнего вида колонии, (2) ферментативной активности и (3) ассимиляционной способности штамма, (4) типа филаментации, а также (5) характера роста в жидкой питательной среде (наличие поверхностной пленки, поднимающееся по стенке пробирки над поверхностью среды кольцо и т.д.). Большинство патогенных для человека видов грибов рода Candida может быть идентифицировано без постановки ассимиляционного теста.
Из-за резкого преобладания C. albicans у больных и миконосителей, у выросшей культуры прежде всего выявляют наличие характерного морфологического признака этого вида – хламидоспоры. С этой целью производят прерывистый штриховой посев на рисовый агар, часть посева покрывают фламбированным покровным стеклом. Посевы инкубируют при 37оС или при 22оС. Подавляющее большинство штаммов C. albicans образуют хламидоспоры через 12-24 ч, реже – через 48 ч. Выявление хламидоспор позволяет идентифицировать культуру как C. albicans и не проводить дальнейших исследований. Культуры, у которых хламидоспоры выявить не удалось, исследуют по комплексу признаков.
Ферментативную активность определяют на обычных средах «пестрого ряда» или в дрожжевом аутолизате, в которых конценирация углеводов должна составлять 2%. Инкубацию проводят при 25-28оС. Некоторые штаммы могут вызывать ферментацию в поздние сроки (10-20 дней), поэтому для ускорения процесса рекомендуют использовать агаризованные Среды (0,1-0,15% агар-агара); при этом срок наблюдения сокращается до 2 дней.
При постановке ассимиляционного теста в стерильную чашку Петри вносят 1-2 мл взвеси культуры, которую заливают 18-20 мл базовой среды с добавлением дрожжевого аутолизата, охлажденной до 43-45°. После застывания агара его подсушивают и на поверхность наносят стерильные диски фильтровальной бумаги, пропитанной 20% или насыщенным раствором изучаемого источника питания. Можно также на поверхность агара наносить небольшие количества нерастворенного источника питания. Чашки инкубируют в перевернутом виде при 25-28оС; в положительных случаях в течение 2-4 дней вокруг источника питания обнаруживается рост культуры гриба.
Для выявления типов роста посев осуществляется на картофельный агар с 1% глюкозы методом «врезания»: микологическую лопатку с биомассой культуры погружают на 1/3 толщины агара, причем посев делают в виде двух сходящихся, но не пересекающихся лучей. Чашки инкубируют в течение суток при 37оС, а затем при 25оС. Нитчатая форма образуется в толще агара по периферии посева в течение 3-7 дней. При задержке филаментации культуру засевают на среду Городковой, посевы инкубируют при 22оС в течение 10-15 дней, периодически исследуя для выявления аскоспор. Также наряду с микроскопическим исследованием нативных препаратов, мазки окрашивают по Цилю-Нильсену; при этом кислотоустойчивые споры воспринимают рубиново-красную окраску. Эффективное окрашивание спор истинных дрожжей достигается при использовании 2% водного раствора фуксина.
В последнее десятилетие разработан ряд автоматизированных систем для видовой идентификации грибов рода Candida, в основу которых положено определение ассимиляционной способности изучаемых культур. Каждая лунка содержит определенный источник питания, посевы инкубируются при 30оС в течение 24 ч. Помутнение среды свидетельствует об ассимиляции данного источника питания, регистрация результатов производится фотометрически. При помощи компьютера по нумерационно-кодовому принципу осуществляют видовое определение штамма.
Серологическая диагностика. Высокую диагностическую значимость имеет реакция непрямой иммунолюминесценции. У большинства здоровых лиц ее интенсивность составляет 1:10 – 1:20, диагностическим считается титр 1 и более. Для реакции агглютинации частиц латекса, сенсибилизированных соматическими антигенами, диагностическим считают титр 1:8; у больных с выраженной иммуносупрессией диагностическое значение имеет 4-кратное увеличение титра в процессе заболевания. Для поиска антигенов гриба используют частицы латекса, сенсибилизированные антителами, но во избежание ложноположительных результатов, в сыворотке должен отсутствовать ревматоидный фактор.
При использовании встречного иммуноэлектрофореза выявление 2 и более дуг преципитации имеет диагностическую ценность. У здоровых лиц, а также у больных поверхностным кандидозом дуги преципитации, как правило, отсутствуют. При перекрестном иммуноэлектрофорезе у больных висцеральным кандидозом выявляется в среднем 10 дуг преципитации (пределы колебаний – 5-20), при кандидозном эндокардите – около 8 (1-11), а в контрольной группе – 2 (0-5). Специфичность метода увеличивается при использовании промежуточного геля с конкавалином А, который связывает маннан, содержащийся в виде примеси в препаратах соматических антигенов.
Большую ценность, чем титрование антител, имеет определение в сыворотке циркулирующих антигенов гриба, особенно цитоплазматических. Определение антигенов осложняется формированием в сыворотке иммунных комплексов. Полисахаридные антигены высвобождаются из этих комплексов кипячением, для белковых антигенов методы выделения не разработаны. При диссеминированном кандидозе маннан выявляют у 50-70% больных при его отсутствии у здоровых лиц, что придает находке диагностическую значимость. Методом газо-жидкостной хроматографии в сыворотке определяют метаболиты гриба – маннозу и арабинитол. Определение сывороточного содержания арабинитола основывается на способности некоторых видов (C. albicans, C. tropicalis, C. pseudotropicalis, C. parapsilosis) синтезировать это вещество. При почечной недостаточности рекомендуется одновременное определение концентрации арабинитола и креатинина, так как скорость выделения этих веществ одинакова.
Диагностика системного кандидоза. Своевременный диагноз системного кандидоза представляет значительные трудности, поскольку клиническая симптоматика неспецифична. В диагностике кандидоза основная роль принадлежит лабораторным методам исследования: микроскопическим, культуральным, газохроматофическим и молекулярным.
Выявление кандидемии считается наиболее значимым диагностическим маркером гематогенного кандидоза и служит абсолютным показанием к проведению противогрибковой терапии. Следует иметь в виду, что системный кандидоз может не сопровождаться кандидемией. Наиболее важным признаком диссеминированного кандидоза является грибковый эндофтальмит (экссудативные изменения желто-белого цвета сосудистой оболочки глаза). Поэтому офтальмологическое обследование считается весьма значимым в комплексе диагностики и мониторинга больных, имеющих факторы риска диссеминированной кандидозной инфекции. Однако кандидозный эндофтальмит не является начальным признаком генерализации грибковой инфекции, даже у больных с кандидемией поражение сетчатой оболочки выявляют лишь в 9-15% случаев. Другие проявления диссеминированного кандидоза (в частности, поражения кожи и артрит) отмечаются крайне редко у больных в ОИТ. После операций, не затрагивающих почки, мочевой пузырь, а также в тех случаях, когда не было длительной катетеризации мочевого пузыря, кандидурия с выделением большого числа КОЕ является весьма подозрительным симптомом гематогенного поражения почек.
Серологические методы включают определение антител к Candida spp. с помощью различных методов: (1) агглютинации, (2) иммуноэлектрофореза и (3) иммунодилюции. К сожалению, интерпретация получаемых данных часто затруднительна, поскольку антитела обнаруживаются и у здоровых людей, и в случаях обычной колонизации. Более того, эти методы дают отрицательный результат при грибковой инфекции у больных с иммунодефицитными состояниями и в начальной стадии системного кандидоза. Большей информативностью обладают серологические методы определения антигенов Candida spp., однако они также обладают лишь умеренной чувствительностью в случаях системного кандидоза.
Перспективным методом диагностики является хроматографическое определение метаболитов грибов – D-арабинитола в различных биологических жидкостях и тканях инфицированных больных. Большинство патогенных Candida spp. (кроме С. crusei и C. glabrata) продуцируют значительное количество D-изомера арабинитола, и в сыворотке больных при инвазивном кандидозе определяется его повышенное содержание, а также повышение отношения D-арабинитол/креатинин. В проспективных клинических исследованиях подтверждена значимость серийных определений D-арабинитола для диагностики кандидоза у онкологических больных с нейтропенией. Однако инвазивный кандидоз во многих случаях протекает без кандидемии, что не может не отражаться на содержании D-арабинитола в крови и снижает диагностическую ценность метода.
Весьма информативным является метод молекулярной лабораторной диагностики – полимеразная цепная реакция (ПЦР), позволяющая определить специфические области ДНК C. albicans, а также других грибов, в частности Аspergillus spp. Чувствительность ПЦР достигает 100%, а специфичность – 98%. По данным H.Einsele и соавт. (1997), положительная ПЦР позволяет в среднем на 4 дня раньше, чем при обычном обследовании, установить диагноз диссеминированного кандидоза или легочного аспергиллеза. Высокая чувствительность метода позволила K.Ikegami и соавт. (1999) определить наличие ДНК грибов в крови у более 50% больных в критическом состоянии, у которых не было фунгемии, а у многих также и признаков системной воспалительной реакции. Однако, по мнению M.Ruhnke (1999), подтверждение диагностической роли молекулярных методов исследования нуждается в дальнейших доказательных клинических исследованиях.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кандидоз: причины появления, симптомы, диагностика и способы лечения.
Кандидоз – инфекционное заболевание, вызываемое дрожжеподобными грибками рода Candida. Оно обусловлено активным размножением грибка на слизистых оболочках полости рта, половых и внутренних органов и на коже.
Все представители рода Candida относятся к условно-патогенным микроорганизмам, то есть они постоянно присутствуют в составе нормальной микрофлоры. Но при снижении иммунитета, изменении гормонального фона и по ряду других причин эти грибки могут начать активно колонизировать слизистые оболочки и кожу.
Наиболее распространенные представители рода – Candida albicans и C. tropicalis. В 90-95% случаев урогенитального кандидоза именно C. albicans является доминирующим возбудителем.
![shutterstock_714362212 [преобразованный].jpg shutterstock_714362212 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/d29/d29b49ccfe770f215bf7b01b406a2d2f.jpg)
Первый контакт с грибками рода Candida происходит во время прохождения ребенка по родовым путям. Однако в медицинской литературе описаны случаи обнаружения этих микроорганизмов в околоплодных водах, что свидетельствует о возможности вертикального (трансплацентарного) пути передачи. Также встречается передача грибка рода Candida при грудном вскармливании, кожном контакте ребенка с матерью, бытовым и пищевым путями.
Эти микроорганизмы вырабатывают эндотоксины и ферменты, вызывающие гибель клеток и некроз тканей, что способствует усилению адгезивной (прикрепление к клеткам слизистых оболочек или кожи) способности грибка и обеспечивает проникновение в ткани.
Гиперпродукция этих и ряда других веществ обуславливает патогенность представителей семейства Candida.
Причины возникновения кандидоза
- Экзогенные (внешние) факторы, способствующие проникновению грибков в организм:
- профессиональные вредности, приводящие к частым повреждениям кожи;
- длительное пребывание в теплой и влажной среде;
- нарушение целостности слизистых оболочек.
- Факторы, приводящие к снижению сопротивляемости организма:
- наличие хронических заболеваний;
- длительный прием препаратов, способствующих нарушению естественной микрофлоры;
- несбалансированное питание;
- частые стрессы, нарушения режима сна и отдыха.
Факторы риска развития кандидоза
- Нарушения обмена веществ (гиповитаминозы), заболевания иммунной системы (ВИЧ-инфекция), эндокринные патологии (сахарный диабет и пр.).
- Длительный прием некоторых препаратов: гормональных контрацептивов, системных глюкокортикостероидов, антибиотиков широкого спектра действия, цитостатиков.
- Длительное пребывание или проживание в местности с повышенной влажностью и температурой, комфортными для циркуляции спор грибков в окружающей среде.
Классификация заболевания
По локализации процесса выделяют:
- Урогенитальный кандидоз.
- Кандидоз слизистой оболочки полости рта.
- Поверхностный кандидоз.
- Межпальцевый кандидоз.
- Кандидоз околоногтевых валиков и ногтей.
- Кандидоз желудочно-кишечного тракта.
Симптомы кандидоза
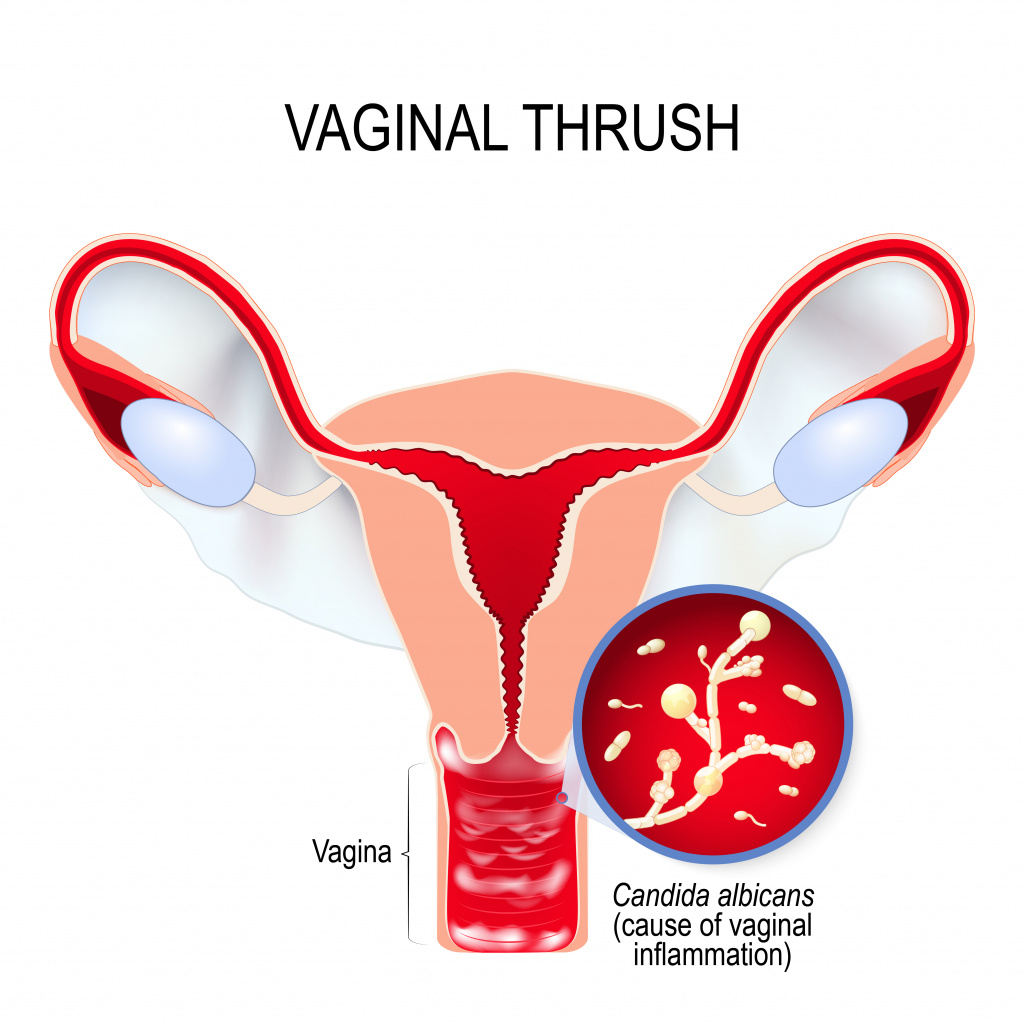
Урогенитальный кандидоз (УГК) – широко распространенное заболевание: по данным медицинской статистики, около 75% женщин репродуктивного возраста хотя бы единожды регистрировали у себя симптомы УГК.
Выделяют острую и хроническую форму урогенитального кандидоза, кандидоз вульвы, вагины и других урогенитальных локализаций. В ряде случаев при диагностике используют уточнение: осложненный или неосложненный УГК, что отражает количество обострений в год и степень выраженности заболевания.
Симптомы женского урогенитального кандидоза
- Появление бело-желтых творожистых или сливкообразных выделений из половых путей. Интенсивность выделений может усиливаться перед менструацией, что связано с изменением гормонального фона.
- Неприятные ощущения, зуд в области гениталий, зачастую усиливающиеся при половом контакте или мочеиспускании.
- Покраснение и отечность слизистой вульвы и влагалища, наличие повреждений на коже половых органов (трещины, микротравмы).
- При хроническом течении УГК развивается сухость слизистых оболочек половых путей.
Симптомы мужского урогенитального кандидоза
- Покраснение, отечность, неприятные ощущения в области половых органов.
- Беловатые выделения творожистой структуры из половых путей.
- Боль и жжение при половом контакте и при мочеиспускании.
Поверхностный кандидоз может быть эритематозным (основной симптом –покрасневшие участки кожи с мокнущей поверхностью) и везикулярным (образование на пораженном участке папул, везикул и пустул – воспалительных элементов, расположенных в поверхностных слоях кожи). Поражение начинается с крупных складок кожи, постепенно распространяясь на другие участки тела. В глубине складок возникает мокнутие (отделение серозного экссудата через мельчайшие дефекты эпидермиса), нарушение целостности кожного покрова способствует присоединению вторичной инфекции.
Межпальцевый кандидоз локализуется в пространстве между пальцами. При этом отмечается покраснение участков кожи с последующим появлением пузырьков в прозрачным содержимым. Заболевание быстро распространяется в тесных коллективах (в детских садах, школах и т. д.).
Кандидоз слизистой оболочки полости рта (КСОПР)
Кандидоз полости рта вызывает неприятные ощущения, особенно при приеме пищи – жжение, боль, сухость. В зависимости от локализации процесса выделяют несколько форм кандидоза полости рта.
Часто КСОПР и желудочно-кишечного тракта сопровождает иммунодефицитные состояния: ВИЧ-инфекцию, синдром приобретенного иммунодефицита человека (СПИД) или врожденный иммунодефицит (например, при патологии Т-лимфоцитов). При наличии этих заболеваний кандидоз протекает с максимально выраженными симптомами, с трудом поддается лечению, носит агрессивный характер.
Самое частое проявление КСОПР – кандидозный стоматит, поражающий в основном грудных детей и взрослых с ослабленным иммунитетом.
При этой патологии слизистая оболочка полости рта краснеет, отекает, на ней появляются белесоватые пленки, имеющие творожистую консистенцию. На начальных стадиях болезни налет легко снимается. С течением заболевания пленки становятся плотнее, отделяются с трудом, при снятии обнажается кровоточащая слизистая оболочка.
![shutterstock_1111315238 [преобразованный].jpg shutterstock_1111315238 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/26a/26aef3dec307717b4ca5183ddc40e23d.jpg)
При кандидозном стоматите возможно поражение языка, что проявляется покраснением спинки языка, появлением налета и слущиванием эпителия. Эти симптомы сопровождаются сильными болевыми ощущениями пораженной области при разговоре, приеме пищи и при пальпации (прощупывании) языка. 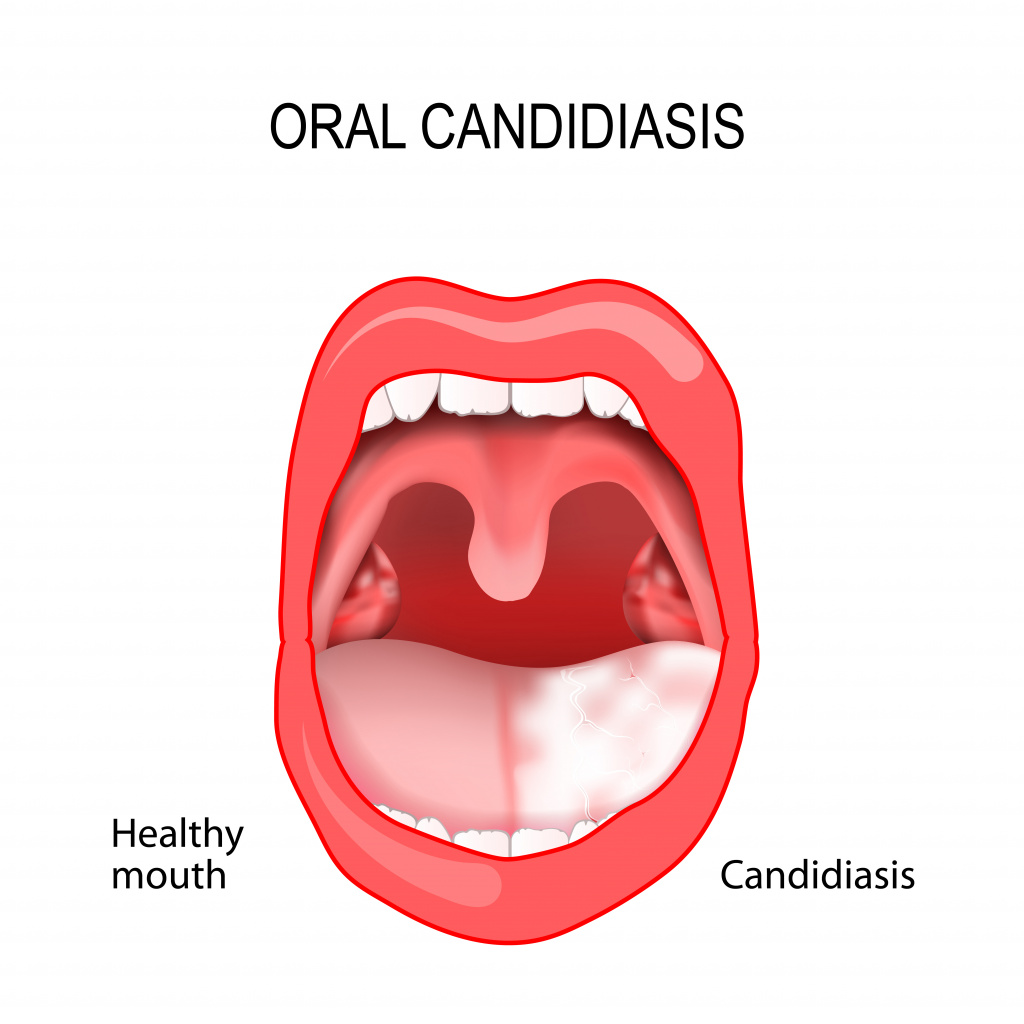
У курильщиков чаще других видов КСОПР развивается хронический гиперпластический кандидоз, сопровождаемый образованием белых, сливающихся между собой бляшек, которые возвышаются над поверхностью гиперемированной слизистой.
При этой патологии изменяется консистенция слюны: она становится вязкой и пенящейся; появляются неприятный запах изо рта, налет на слизистой серого или белого цвета. В 10-40% случаев эта клиническая форма кандидоза малигнизируется (т. е. приобретает злокачественный характер).
У пожилых людей чаще всего развивается хроническая атрофическая форма кандидоза полости рта. Слизистая оболочка при этом краснеет и отекает. Поражение часто локализуется под зубными протезами, что вызывает болевые ощущения.
Кандидозный хейлит и кандидоз углов рта в основном встречаются у детей и пожилых. Поражение обычно двустороннее, при этом образуются красные болезненные трещины в углах рта, покрытые легко снимающимся белым налетом или чешуйками. При длительном течении заболевания возможно присоединение бактериальной инфекции.
Диагностика кандидоза
Алгоритм диагностического поиска при кандидозе любой локализации включает в себя взятие материала с пораженной области с последующей его микроскопией, посевом для определения вида грибка и его чувствительности к антимикотическим (противогрибковым) препаратам.
В целях диагностики состояний, приведших к снижению иммунитета, используется общий анализ крови;
тесты для выявления ВИЧ-инфекции;
Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo)
Синонимы: Антитела к ВИЧ 1, 2, антитела к вирусу иммунодефицита человека, ВИЧ-1 p24, ВИЧ-1-антиген, p24-антиген.
Anti-HIV, HIV antibodies, human immunodeficiency virus antibodies, HIV-1 p24, HIV-1 Ag, p24-antigen.
Внимание! При положительных и сомнительных реакциях, срок выдачи…
490 руб
для определения содержания в организме необходимых микроэлементов и витаминов (в частности, витамина С).
Диагностика урогенитального кандидоза базируется на микроскопическом исследовании соскобов с пораженной области с выявлением мицелия грибка,
посеве биоматериала на питательную среду для получения культуры возбудителя с целью выявления в соскобах кожи, в моче, в секрете простаты и эякуляте ДНК грибков рода Candida.
Кандида, определение ДНК (Candida albicans, DNA) в моче
Определение ДНК Кандида (Candida albicans) в моче методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Кандиды выявляются на слизистых оболочках полости рта и желудочно-кишечного тракта у 30-50% здоровых людей и на слизистых оболочках гениталий у 20-3…
395 руб
Кандидоз различных локализаций часто развивается на фоне патологий эндокринной системы (например, при сахарном диабете). Для определения уровня глюкозы в крови выполняют глюкозотолерантный тест, определение гликированного гемоглобина, рекомендована консультация
врача-эндокринолога
.
Глюкоза (в крови) (Glucose)
Основной экзо- и эндогенный субстрат энергетического обмена.
Больше половины энергии, расходуемой здоровым организмом, образуется за счёт окисления глюкозы. Глюкоза и её производные присутствуют в большинстве органов и тканей. Главные источники глюкозы — сахароза, крахмал, пос…
280 руб
Гликированный гемоглобин (HbA1С, Glycated Hemoglobin)
Соединение гемоглобина с глюкозой, позволяющее оценивать уровень гликемии за 1 – 3 месяца, предшествующие исследованию.
Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, содержащемуся в эритроцитах.
Гликированный (употребляется также т…
695 руб
К каким врачам обращаться
Диагностировать кандидоз полости рта и желудочно-кишечного тракта могут
врач-терапевт
,
гастроэнтеролог
и стоматолог. Для подтверждения диагноза урогенитального кандидоза нужно посетить
уролога
или
гинеколога
. При диагностировании сахарного диабета необходимо обратиться к
эндокринологу
, а при иммунодефицитных состояниях – к иммунологу и инфекционисту.
Лечение кандидоза
С учетом того, что 10-20% женщин являются бессимптомными носителями грибков рода Candida, лечения требуют лишь случаи лабораторно доказанного урогенитального кандидоза, сопровождаемого клиническими проявлениями. Для лечения широко применяются препараты местного действия (вагинальные свечи, мази), в случае их неэффективности назначают антимикотические препараты системного действия (таблетированные формы).
Антимикотические (противогрибковые) лекарственные средства имеют широкий спектр противопоказаний, их прием требует тщательного мониторирования функций печени и почек, в связи с чем определять тактику лечения, необходимость и длительность приема этих препаратов может только врач.
Осложнения кандидоза
Урогенитальный кандидоз может осложниться присоединением вторичной инфекции, развитием воспалительного процесса (в том числе хронического) в репродуктивной системе, что может стать причиной вторичного бесплодия из-за образования спаек, нарушающих проходимость половых путей.
Для кандидозов прочей локализации также актуально присоединение бактериальной инфекции.
Профилактика кандидоза
Профилактика кандидоза в основном сводится к уменьшению количества рецидивов заболевания, что достигается путем:
- выявления и лечения больных с кандидозом любой локализации;
- обоснованного применения антибиотиков;
- восстановления нормальной микрофлоры после терапии антибактериальными препаратами;
- соблюдения личной гигиены;
- лечения хронических заболеваний (например, сахарного диабета);
- предупреждения возникновения микротравм в полости рта, кожи (особенно у маленьких детей и людей с хроническими заболеваниями или иммунодефицитными состояниями).
Источники:
- Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом // Российское общество дерматовенерологов и косметологов. – Москва, 2013. – 16 с.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин // Российское общество акушеров – гинекологов, 2019.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Боли в пояснице
Боли в пояснице возникают почти у всех, особенно после 40 лет. Одной из причин является остеохондроз – дегенеративно-дистрофическое изменение позвоночника. Однако во многих случаях он не объясняет характера, остроты и длительности болей в спине.
Потеря массы тела
Неожиданное снижение массы тела – мечта многих людей в современном мире. Но всегда ли стоит радоваться похудению без видимой причины? Быстрая потеря килограммов, по результатам исследований, является тревожным признаком.
Тяжесть внизу живота
Живот – сосредоточение жизненно важных органов, которые расположены близко друг к другу, что мешает определить источник дискомфорта. Диагностика патологий, связанных с болевым синдромом и чувством тяжести внизу живота, затруднена.
Грипп
Грипп – острое вирусное инфекционное заболевание с воздушно–капельным механизмом передачи, вызываемое вирусами гриппа типа А, В и С. Грипп занимает особое место среди других инфекционных заболеваний человека, так как отличается повсеместным распространением, высокой заболеваемостью населения и грозными осложнениями. История изучения гриппа насчитывает уже почти 100 лет, но, несмотря на успехи медицины, эта инфекция по-прежнему остается мало предсказуемой. Вспышка испанского гриппа (или испанки) была самой массовой пандемией за всю историю человечества: за 18 месяцев было заражено около 30% населения планеты и умерло около 100 млн человек.
Аллергии
Аллергические заболевания являются серьезной и распространенной проблемой. Они представляют собой неадекватную реакцию иммунной системы на воздействие веществ, которые в норме не приводят к патологическим реакциям: продукты питания, пыльца растений, лекарства и т. д.
Источник
