Анализ крови при краснухе у взрослых

ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Краснуха: причины появления, симптомы, диагностика и способы лечения.
Определение
Краснуха – острое инфекционное заболевание, передающееся воздушно-капельным путем. Местом внедрения (входными воротами) вируса краснухи (Rubella virus) является слизистая оболочка верхних дыхательных путей. Человек – единственный известный носитель этого вируса.
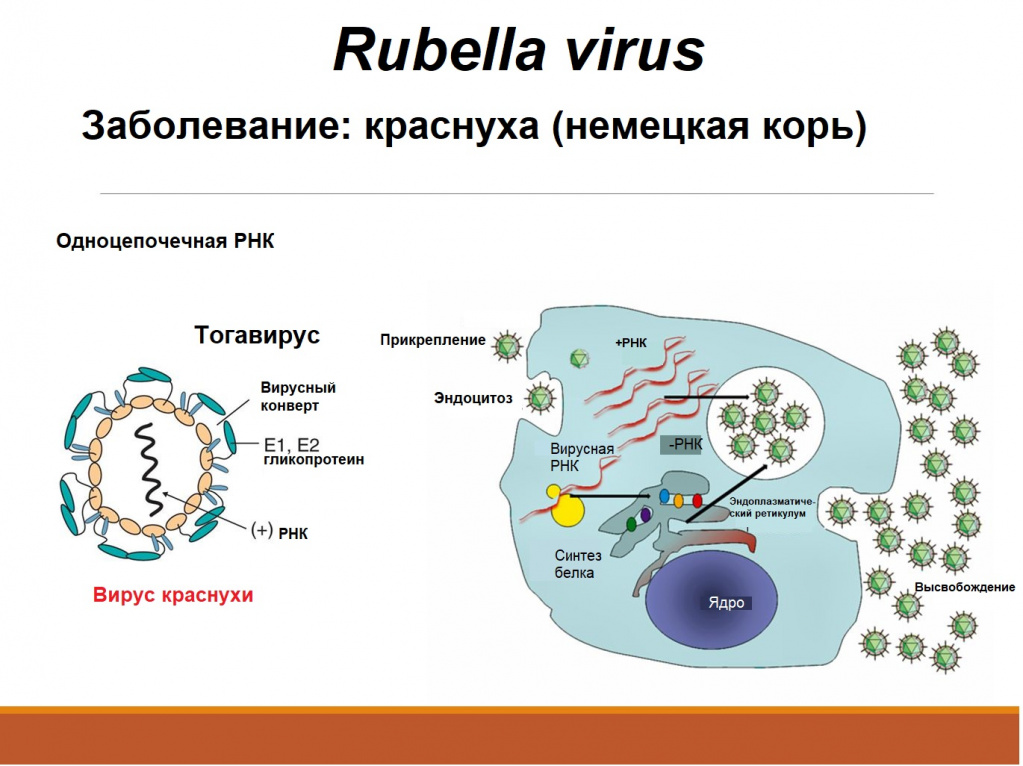
У детей болезнь протекает, как правило, легко, с симптомами, включающими сыпь, повышенную температуру (<39°C), рвоту и легкий конъюнктивит. Сыпь, которая появляется в 50-80% случаев, обычно сначала выступает на лице и шее, затем опускается ниже по телу и длится 1-3 дня. Опухшие лимфатические узлы за ушами и на шее являются наиболее характерным клиническим признаком. У инфицированных взрослых людей, чаще у женщин, может развиться артрит с болями в суставах, который длится обычно 3-10 дней.
Причины появления краснухи
Источником инфекции могут быть больные, у которых краснуха протекает в острой форме, а также те, у кого заболевание проходит в стертой и атипичной форме. У 30-50% инфицированных детей краснуха протекает бессимптомно. Восприимчивость к краснухе всеобщая, но считается наиболее высокой у детей в возрасте от 3 до 4 лет. Для возникновения заболевания однократного контакта с больным недостаточно – к заражению приводит длительный и тесный контакт. Инфекция не передается через предметы и третьих лиц вследствие малой устойчивости вируса во внешней среде.
Классификация заболевания
Кодирование по МКБ-10
В 06. Краснуха (немецкая корь).
В 06.0. Краснуха с неврологическими осложнениями:
- энцефалит (G05.1),
- менингит (G02.0),
- менингоэнцефалит (G05.1).
В 06.8. Краснуха с другими осложнениями:
- артрит (M01.4),
- пневмония (J17.1).
В 06.9. Краснуха без осложнений
Клиническая классификация краснухи:
По типу:
- типичная;
- атипичная:
- с изолированным синдромом экзантемы,
- с изолированным синдромом лимфоаденопатии,
- стертая,
- бессимптомная.
По тяжести:
- легкой степени тяжести,
- средней степени тяжести,
- тяжелая.
По течению:
- гладкое;
- негладкое:
- с осложнениями,
- с наслоением вторичной инфекции,
- с обострением хронических заболеваний.
Симптомы краснухи
Интоксикационный синдром: недомогание, небольшая слабость, умеренная головная боль, иногда боль в мышцах и суставах. Температура субфебрильная или нормальная, иногда повышается до фебрильных значений, держится 1-3 дня.
Синдром поражения респираторного тракта (катаральный синдром) выражен слабо. Отмечается незначительная гиперемия зева, конъюнктивит, сыпь в виде мелких бледно-розовых пятнышек на мягком небе (пятна Форхгеймера). Иногда отмечается гиперемия, зернистость слизистой ротовой полости, точечные кровоизлияния на язычке и мягком небе. Ринит, сухой кашель обычно наблюдаются у детей старшего возраста.
 Синдром лимфоаденопатии развивается за 1-3 дня до появления сыпи и катаральных симптомов и исчезает через несколько дней после угасания сыпи. Характеризуется увеличением и болезненностью затылочных и заднешейных лимфатических узлов, возможна генерализованная лимфоаденопатия.
Синдром лимфоаденопатии развивается за 1-3 дня до появления сыпи и катаральных симптомов и исчезает через несколько дней после угасания сыпи. Характеризуется увеличением и болезненностью затылочных и заднешейных лимфатических узлов, возможна генерализованная лимфоаденопатия.
Синдром экзантемы относится к числу постоянных признаков краснухи. Сыпь сначала появляется на лице, за ушами, на волосистой поверхности головы, в течение суток распространяется с лица на туловище и на конечности. Ввиду быстрого распространения экзантемы создается впечатление одномоментности высыпания. Сыпь более выражена на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. У 75% больных сыпь мелкопятнистая (диаметром 5-7 мм), в отдельных случаях (у 5% пациентов) она может быть крупнопятнистой (диаметром 10 мм и более), реже – пятнистопапулезной. На ладонях и подошвах экзантема отсутствует.
Диагностика краснухи
Диагностика краснухи производится путем сбора анамнеза, клинического осмотра, лабораторных и специальных методов обследования и направлена на определение нозологии и клинической формы, тяжести состояния, выявление осложнений и показаний к лечению.
Клинический анализ крови в остром периоде болезни необходимо проводить всем пациентам для определения уровня лейкоцитов, числа плазматических клеток, тромбоцитов, СОЭ.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
Серологический метод (ИФА) назначают пациентам с клиническими симптомами краснухи для подтверждения диагноза. Исследование крови проводят с целью выявления специфических антител, относящихся к иммуноглобулинам класса M (IgM) и класса G (IgG). Исследование группы репродуктивно значимых инфекций проводят беременным женщинам для выявления предрасположенности к заболеванию, при этом положительная реакция возможна только в случае ранее перенесенного заболевания.
Anti-Rubella-IgM (Антитела класса IgM к вирусу краснухи)
Антитела класса IgМ к вирусу краснухи.
Определение IgM антител к вирусу краснухи используют в целях диагностики первичной инфекции вирусом краснухи (Rubella). Они могут быть обнаружены уже через 1 – 3 дня после появления клинических симптомов, и в большинстве случаев их концентрация быстро снижае…
765 руб
Anti-Rubella-IgG (Антитела класса IgG к вирусу краснухи)
Индикатор наличия иммунитета к вирусу краснухи.
Антитела класса IgG к вирусу краснухи начинают вырабатываться через 3 – 4 недели с момента инфицирования и выявляются после окончания острого заболевания пожизненно, обеспечивая защиту от повторной инфекции. Выявление аnti-Rubella-IgG в концентр…
595 руб
Авидность IgG-антител к вирусу краснухи (Avidity anti-Rubella IgG)
Краснуха (Rubella) входит в группу репродуктивно значимых инфекций, обозначаемых как TORCH-комплекс (название образовано начальными буквами в латинских наименованиях – Toxoplasma, Rubella, Cytomegalovirus, Herpes); первичное инфицирование данными возбудителями, либо обострение уже имеющей…
890 руб
Вирусологическое исследование направлено на раннее выявление вируса краснухи в организме человека (первые 72 часа после появления сыпи). Исследование проводится из любых смывов – крови, слюны, мочи и др. Применяется в отдельных случаях как специальное исследование.
Молекулярно-биологический метод – полимеразная цепная реакция (ПЦР) применяется в целях определения генотипа возбудителя краснухи, мониторинга персистенции вируса у детей с синдромом врожденной краснухи, в качестве дополнительного метода исследования у беременных женщин.
Вирус краснухи, определение РНК (Rubella virus, RNA) в сыворотке крови
Определение РНК вируса краснухи (Rubella virus) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Краснуха, широко распространенное острое инфекционное заболевание, характеризующееся кожной сыпью и увеличением лимфатических узло…
730 руб
Окончательный диагноз выставляется с учетом всех проведенных исследований и указанием следующих данных:
- эпидемиологических (контакт с больным краснухой в пределах инкубационного периода, наличие вакцинации),
- клинических (увеличение периферических лимфатических узлов, наличие сыпи, ее характер и локализация, выраженность интоксикации и лихорадки, синдром поражения респираторного тракта),
- лабораторных (лейкопения, тромбоцитопения, СОЭ; выявление антител к вирусу краснухи классов IgM, IgG или низкоавидных IgG, выделение вируса в различных биологических жидкостях).
К каким врачам обращаться
При первых симптомах краснухи следует обратиться к врачу общей практики (семейному врачу) или
терапевту
. Детей осматривает
врач-педиатр
. Специализированная медицинская помощь, в том числе в условиях стационара, оказывается врачами-инфекционистами и другими специалистами и включает профилактику, диагностику, лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских технологий, а также медицинскую реабилитацию.
Лечение краснухи
Принципы лечения больных краснухой предусматривают решение следующих задач:
- предупреждение развития осложнений со стороны органов и систем;
- предупреждение формирования остаточных явлений.
Больному требуется постельный режим и изоляция в течение всего острого периода. Лечение больных с диагнозом «краснуха» легкой и средней степени тяжести осуществляется в амбулаторных условиях, при тяжелом течении заболевания – в условиях стационара. Госпитализация также показана при наличии факторов риска, к которым относятся ранний возраст ребенка; пороки развития сердца, органов слуха и зрения; энцефалопатия; иммунодефицитные состояния. Показаниями для госпитализации в отделение реанимации и интенсивной терапии являются тяжелые формы краснухи с выраженными неврологическими нарушениями, дыхательной и сердечно-сосудистой недостаточностью.
Выбор методов лечения краснухи зависит от клинической картины, симптомов, и может включать назначение лекарственных препаратов и немедикаментозных методов терапии. При неосложненном течении заболевания применяется симптоматическая терапия.
Методы медикаментозного лечения:
- средства этиотропной терапии (препараты рекомбинантного интерферона);
- патогенетическая терапия;
- средства симптоматической терапии, в том числе, антибиотики;
- средства иммунотерапии и иммунокоррекции.
Методы немедикаментозного лечения:
- физические методы снижения температуры (обтирание, прикладывание льда, прохладная клизма, обильное питье, жаропонижающие средства;
- витаминные комплексы;
- санация ротоглотки;
- проветривание помещения;
- гигиенические мероприятия.
Осложнения
Осложнения после краснухе возникают редко. К ним относят артриты, которые чаще развиваются у взрослых (30% – у мужчин, 5-6% – у женщин). Припухлость и болезненность суставов появляются через 1-2 дня после угасания сыпи и исчезают в течение 1-2 недель без остаточных явлений. Обычно поражаются мелкие суставы кистей рук, реже – коленные и локтевые.
Краснушный энцефалит характеризуется выраженной неврологической симптоматикой. Больные отмечают усиление головной боли, ухудшение общего самочувствия, в дальнейшем могут возникать судороги, коматозное состояние. Возможно развитие менингоэнцефалита, энцефаломиелита. Крайне редко отмечается развитие невритов, полиневритов, пневмоний, синуситов, отитов, нефритов, тромбоцитопенической пурпуры, поражения поджелудочной железы с развитием сахарного диабета 1-го типа.
Изредка краснуха осложняется геморрагическим синдромом – кровоизлияниями в кожу и слизистые оболочки, гематурией, носовыми, кишечными кровотечениями.
Инфицирование женщины в период беременности, особенно в первом триместре, может привести к выкидышу, гибели плода, мертворождению или врожденным порокам развития у младенца, известным как синдром врожденной краснухи (СВК).
Профилактика краснухи
Применение вакцины против краснухи обеспечивает более 95% длительного иммунитета, схожего с иммунитетом, вырабатываемым в результате естественного инфицирования. Вакцины против краснухи имеют либо моновалентную форму (вакцина, направленная только на один патоген), либо комбинированную с другими вакцинами, такими как вакцины против кори (КК), кори и свинки (КСК) или кори, свинки и ветряной оспы (КСКВ). Для иммунизации применяются медицинские иммунобиологические препараты, зарегистрированные и разрешенные к применению на территории Российской Федерации в установленном законодательством порядке согласно инструкциям по их применению. Иммунизация против краснухи проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям.
Неблагоприятные реакции на вакцинацию обычно бывают легкими и включают боль и покраснение в месте инъекции, незначительное повышение температуры, сыпь и мышечные боли.
Каждый случай краснухи подлежит регистрации и учету в «Журнале учета инфекционных заболеваний» по месту их выявления в медицинских и иных организациях (детских, подростковых, оздоровительных и др.), а также территориальными органами, осуществляющими государственный санитарно-эпидемиологический надзор. Профилактические мероприятия направлены на раннюю и активную диагностику, лечение, изоляцию больных.
Источники:
- Постановление Главного государственного врача РФ «Об утверждении Программы «Профилактика кори и краснухи в период верификации их элиминации в Российской Федерации (2013-2015 гг.)» и плана ее реализации». Зарегистрировано в Минюсте РФ 30 августа 2013 г. № 29831.
- Санитарно-эпидемиологические правила «Профилактика кори, краснухи и эпидемического паротита» СП 3.1.2952-11. Зарегистрировано в Минюсте РФ 24 ноября 2011 г. № 22379.
- Руководство по эпидемиологическому надзору за корью, краснухой и синдромом врожденной краснухи в Европейском регионе ВОЗ. Обновленное издание, декабрь 2012 г.
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным краснухой. ФГБУ НИИДИ ФМБА России. 2015.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Дерматиты
Дерматиты: причины появления, симптомы, диагностика и способы лечения.
Бруцеллез
Бруцеллез: причины появления, симптомы, диагностика и способы лечения.
Ревматоидный артрит
Ревматоидный артрит: причины появления, симптомы, диагностика и способы лечения.
Гонартроз
Гонартроз: причины появления, симптомы, диагностика и способы лечения.
Источник
Краснуха относится к группе вирусно-инфекционных заболеваний. В равной степени заражаются и девочки, и мальчики в возрасте от 1 до 9 лет. Краснуха может встречаться даже у подростков и взрослых людей.
Причины и симптомы развития краснухи

Краснуха – это заразное инфекционное заболевание, которое сопровождается пятнистою сыпью
Заболевание передается воздушно-капельным путем от заразного человека. Источником инфекции также может быть человек со скрытой формой заболевания, когда симптомов краснухи не наблюдается. Возможно и трансплацентарное заражение, от матери к ребенку во время родов.
Длительность инкубационного периода составляет 13-20 дней. В этот период даже без признаков вирусного заболевания человек является источником инфекции.
Зараженный человек представляет опасность для окружающих за неделю до появления сыпи и несколько дней после исчезновения.
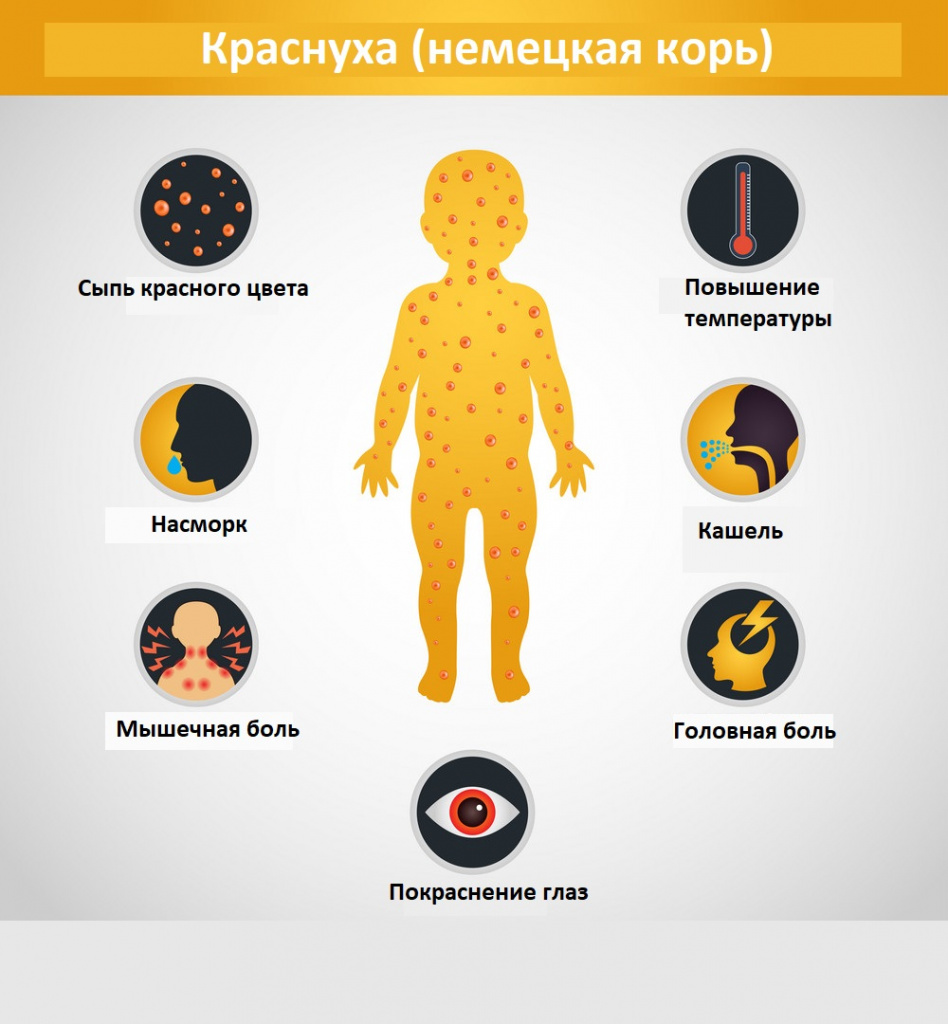
Основные проявления краснухи:
- Головная боль.
- Мелкая сыпь на коже.
- Покраснение глаз.
- Повышение температуры тела.
К тому же может наблюдаться увеличение лимфоузлов. В первые дни после попадания в организм вируса на лице появляется сыпь, которая постепенно распространяется по телу. Она держится в течение 2-3 дней, после чего исчезает. Предшествует этому энантема, т.е. появление розовых пятнышек на мягком небе.
После перенесенного заболевания антитела к вирусу сохраняются в крови пожизненно.
Больной может чувствовать недомогание и слабость, наблюдается повышение температуры тела до 38 градусов. У взрослого при краснухе появляется боль в суставах и гиперемия кожных покровов. В отличие от детей, вирусное заболевание у взрослых людей протекает тяжелее.
Анализ на краснуху: виды и расшифровка

ИФА – самый эффективный лабораторный метод диагностики краснухи
После сбора анамнеза и осмотра больного для подтверждения диагноза врач назначает проведение лабораторных анализов.
Основными лабораторными методами диагностики краснухи являются:
- Общий анализ крови. При расшифровке результатов наблюдается снижение уровня лейкоцитов и увеличение лимфоцитов. Это косвенный метод, подтверждающий развитие краснухи.
- Серологический метод исследования. Это качественный метод обнаружения антител в крови у больного. Создаются специальные условия, где антитела начинают взаимодействовать с антигенами вируса краснухи. Возможно применение реакции связывания комплемента или торможения гемагглютинации. Если человек заражен краснухой, то антитела в сыворотке повышаются.
- Анализ на антитела путем ИФА. Этот метод исследования наиболее достоверный, так как позволяет определить не только наличие антител, но и указать их тип. В результате врач получает информацию о фазе протекания вирусного заболевания. Если в крови присутствуют антитела G и отсутствуют антитела М, то это свидетельствует о том, что в крови имеются антитела после прививки от краснухи или перенесенного заболевания. Наличие иммуноглобулинов группы М и отсутствие группы G указывает на возможное заражение вирусом. Однако обнаружить это можно только до проявления симптоматики. Если в анализах положительны антитела группы G и М, то человек заражен краснухой. Отрицательные показатели иммуноглобулинов указывают на то, что у человека нет иммунитета к вирусу краснухи.
- Метод ПЦР. Благодаря этому методу исследованию, можно обнаружить вирус не только в крови, но и в моче, мокроте и других материалах, которые были взяты для исследования. В результате будут обнаружены РНК вируса краснухи.
При этом необходимо дифференцировать краснуху от других заболеваний, которые имеют схожие симптомы.
Лечение краснухи

Медикаментозные препараты подбираются, исходя из состояния больного и тяжести заболевания
При лечении краснухи госпитализация больного не требуется. Ребенок должен соблюдать постельный режим, употреблять большое количество жидкости и принимать витамины.
Проводится симптоматическое лечение, так как этиотропная терапия для данного заболевания не разработана.
Особенности лечения:
- Чтобы предотвратить размножение вируса, назначают интерфероны: Интрон А, Виферон, Лейкинферон и др. Для снижения аллергической реакции используют десенсибилизирующие лекарственные средства: Димедрол, Лоратадин, Тавегил, Клемастин и др.
- При повышенной температуре показаны жаропонижающие препараты, которые оказывают противовоспалительное и обезболивающее действие. Такими препаратами являются: Парацетамол, Ибуфен и др.
- Из витаминов рекомендуется принимать Аскорутин, Аскорбиновую кислоту, витамины группы В. Если наблюдается присоединение бактериальной инфекции, то назначают антибиотики.
Больше информации о краснухе можно узнать из видео:
В домашних условиях можно воспользоваться народными методами лечения:
- Высыпания на коже, сопровождающиеся зудом, рекомендуется протирать содовым раствором. Вместо него можно использовать слабый раствор марганцовки.
- При кожной сыпи полезно обмывать кожу настоем цветков чистотела, отваром ромашки, календулы, мать-и-мачехи. Перед применением того или иного средства необходимо проконсультироваться с врачом.
На время лечения следует изолировать больного от других людей, чтобы избежать распространения инфекции.
Краснуха при беременности

В основном последствия зависят от срока, на котором женщина переболела краснухой
Женщины репродуктивного возраста, которые в детстве не болели краснухой, входят в группу риска и могут заразиться вирусом в период беременности. Анализ на краснуху является одним из важных для сдачи при беременности и относится к группе TORCH инфекции
Анализ на краснуху сдают при планировании беременности, фетоплацентарной недостаточности, появления внутриутробной инфекции, клинических признаках заболевания. Вирус передается трансплацентарно, поэтому существует риск инфицирования плода. Большую опасность заражение представляет в первом триместре, когда инфекция поражает все органы и ткани малыша. На фоне этого развиваются врожденные патологии, а в более серьезных случаях приводит к летальному исходу.
Если женщина во время беременности переболела краснухой, то узнать заражен ли ребенок можно только на 5 месяце.
В этот период можно сделать анализ крови плода. Женщине необходимо регулярно делать УЗИ плода. Это поможет не только наблюдать за развитием ребенка, но и выявить пороки внутриутробно. Таким образом решается вопрос о возможном прерывании беременности.
Заражение краснухой непосредственно перед родами не исключает передачу инфекции новорожденному. Если же заражение всё-таки произошло, то возникает синдром врожденной краснухи. Если инфекция передалась от матери к ребенку, то при рождении у ребенка могут наблюдаться пороки сердца, катаракта, глухота. При легком течении заболевания ребенок может иметь малый вес при рождении, возможно появление желтухи, отечность конечностей. В этом случае новорожденный помещается в отделение реанимации.
Последствия краснухи у взрослых
 Если краснуха протекает в тяжелой форме, то наблюдаются симптомы острой интоксикации. Обычно осложнения развиваются при снижении иммунитета. К тому же на фоне заболевания может возникнуть отек мозга, судороги, менингит и др.
Если краснуха протекает в тяжелой форме, то наблюдаются симптомы острой интоксикации. Обычно осложнения развиваются при снижении иммунитета. К тому же на фоне заболевания может возникнуть отек мозга, судороги, менингит и др.
Краснуха у взрослого может спровоцировать развитие отита, ангины, артрита. У мужчин вирусное заболевание может привести к воспалительному процессу в яичках, на фоне чего существует вероятность развития мужского бесплодия.
Чтобы предотвратить развитие серьезных осложнений, следует своевременно начинать лечение и выполнять все рекомендации врача. Во избежание развития краснухи, необходимо соблюдать правила личной гигиены и изолировать больного. Следует проводить влажную уборку и регулярно проветривать помещение.
Вакцина против краснухи – лучшая мера профилактики заболевания у детей и взрослых.
От краснухи проводится вакцинация. Обычно прививку делают в 1-1,3 года. Ревакцинацию проводят в 6 лет. Вакцинацию взрослым от заболевания проводят, если они ни разу не болели краснухой или была проведена только одна вакцинация. При введении противокраснушной вакцины женщинам следует предохраняться в течение 3 месяцев. Не проводится вакцинация при инфекционных и хронических заболеваниях, при беременности.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник
